можно ли кататься на велосипеде при защемлении седалищного нерва
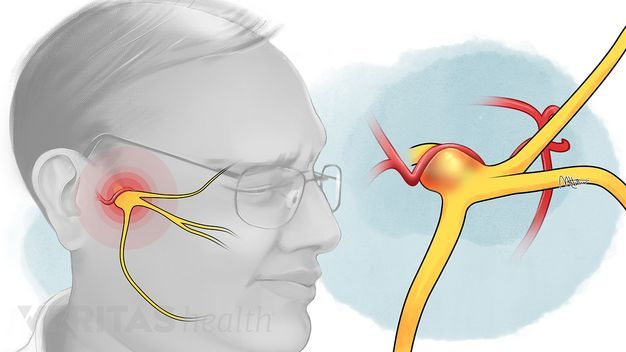
Воспаление тройничного (лицевого) нерва
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
Симптомы воспаления тройничного нерва
Также пациенты сообщают о следующих симптомах:
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Также пациента могут направить на общий или биохимический анализ крови, рентген легких, УЗИ мягких тканей или офтальмоскопию.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.
Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.
Симптомы защемления седалищного нерва
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
В Клинике Бобыря для борьбы с симптомами защемления седалищного нерва проводится комплексное лечение, которое включает как классические, так и уникальные, авторские методики. У нас работают высококвалифицированные врачи с клиническим опытом от 15 лет. Запатентованный метод доктора Бобыря – дефанотерапия – зачастую помогает избавиться от симптомов сдавления седалищного нерва уже через 2–3 сеанса.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Седалищный нерв – самый крупный в организме человека, он выходит из крестцового нервного сплетения, которое, в свою очередь, сформировано пятью нервными корешками: двумя нижними поясничными и тремя верхними крестцовыми. Обычно симптомы сдавления возникают при поражении четвертого и пятого поясничных, первого крестцового корешка. Кроме того, защемление непосредственно седалищного нерва может происходить при синдроме грушевидной мышцы – об основных проявлениях этой патологии мы поговорим ниже.
Все симптомы защемления седалищного нерва можно разделить на общие и специфические – возникающие при поражении определенных нервных корешков. При этом разные корешки могут быть сдавлены одновременно, что приводит к возникновению смешанной симптоматики.
Общие симптомы защемления седалищного нерва
В большинстве случаев поражение носит односторонний характер. Сдавление нерва и, как следствие, симптомы возникают только справа или слева. Беспокоит боль, которая возникает в области поясницы, спускается на ягодицу, затем вниз по задней поверхности бедра.
Список наиболее распространенных симптомов, на которые предъявляют жалобы пациенты при защемлении седалищного нерва, представлен ниже.
Боль бывает постоянной или возникает периодически. В большинстве случаев пациенты описывают ее как острую, резкую, стреляющую, напоминающую жжение. Характерный признак: болевые ощущения при поражении седалищного нерва и его корешков в ноге всегда выражены намного сильнее, чем в поясничном отделе позвоночного столба. На ногах боль чаще всего локализуется в области голени.
Другие (нехарактерные) области, в которых может возникать боль при поражении седалищного нерва:
Характерная особенность боли при защемлении седалищного нерва или его корешков состоит в том, что она может ослабевать или усиливаться, в зависимости от положения тела пациента:
Позы, в которых боль усиливается
Позы, в которых интенсивность боли снижается
В каких случаях при болях в ноге требуется немедленная медицинская помощь?
В редких случаях могут встречаться симптомы, которые указывают на сильное повреждение седалищного нерва. Они говорят о том, что больному как можно скорее нужна помощь врача:
Эти симптомы опасны тем, что они могут указывать на такие серьезные состояния, как синдром конского хвоста (поражение нервных волокон, которые в виде пучка отходят от конца позвоночника), инфекции, доброкачественные и злокачественные опухоли позвоночного столба.
Слабость в мышцах
Седалищный нерв является смешанным, то есть в его состав входят как чувствительные, так и двигательные волокна. При вовлечении в патологический процесс последних отмечаются нарушения движений. Возникает слабость в мышцах бедра, она ощущается особенно сильно, когда человек пытается свести ноги вместе. У пациента могут возникать сложности при сгибании ноги в коленном суставе, а также при сгибании и разгибании стопы, ее пальцев.
Один из специфических симптомов нарушений движений в определенных группах мышц ног – степаж или «петушиная походка». При этом человеку сложно поднимать стопу, она постоянно как бы «падает». Основные проявления степажа:
В некоторых случаях пациенты с защемлением седалищного нерва испытывают затруднения, когда пытаются встать из положения сидя, подняться на цыпочки.
Если не проводится никакое лечение, и сдавление седалищного нерва нарастает, то сила мышц со временем еще больше снижается. Тут стоит напомнить, что, помимо всего прочего, нервы выполняют трофическую функцию: они влияют на обменные процессы в мышечной ткани. Нарушение иннервации приводит к тому, что в мышцах развивается атрофия: они уменьшаются в объеме, «усыхают». Если появился такой симптом, то он, как правило, говорит о запущенном заболевании.
Нарушения чувствительности
Снижение чувствительности кожи в зонах иннервации седалищного нерва проявляется в виде чувства онемения. Поначалу оно выражено в незначительной степени, а в запущенных случаях чувствительность утрачивается практически полностью. Как правило, онемение захватывает заднюю поверхность голени (в области икр), пятку, подошву, переднюю (тыльную) поверхность стопы.
Вторая разновидность нарушений чувствительности – парестезии. Этим термином обозначают неприятные ощущения в виде покалывания, чувство, как будто по коже «ползают мурашки».
Специфические симптомы, которые зависят от того, какие именно корешки сдавлены
В зависимости от того, какие симптомы беспокоят пациента, в ряде случаев можно приблизительно судить о том, в каких нервных корешках произошли патологические изменения. Проявления ишиаса чаще всего бывают вызваны поражением корешков L4, L5 и S1 (два нижних поясничных и верхний крестцовый). В таблице представлены распространенные симптомы, которые возникают при сдавлении каждого из этих трех корешков:
Вовлеченный в патологический процесс нервный корешок
L4 (четвертый поясничный корешок)
L5 (пятый поясничный корешок)
S1 (первый крестцовый корешок)
При поражении этого нервного корешка развивается наиболее классическая картина ишиаса (радикулита):
Типы клинического течения сдавления седалищного нерва
В зависимости от характера первичного заболевания, которое стало первопричиной, и некоторых других факторов, выделяют разные типы клинического течения поражения седалищного нерва:
Среди западных врачей существует такой образный термин, как «ишиас кошелька». Этим словосочетанием обозначают симптомы ишиаса, которые возникают у человека, когда он долго сидит, в то время как в заднем кармане его брюк находится кошелек или другой предмет.
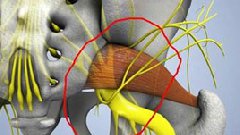
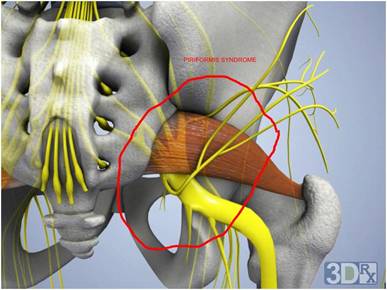
Признаки сдавления седалищного нерва при синдроме грушевидной мышцы
Грушевидная мышца – это одна из мышц таза. Внешне она напоминает веер: ее широкая часть начинается от наружной поверхности крестцовой кости, затем ее волокна сходятся, она проходит через большое седалищное отверстие (где, собственно, в непосредственной близости от нее и проходит седалищный нерв), переходит в сухожилие и прикрепляется большому вертелу бедренной кости.
Считается, что синдром грушевидной мышцы возникает, когда данная мышца сдавливает седалищный нерв, в результате чего возникают боли и другие симптомы ишиаса. Точные причины этого состояния на данный момент детально не изучены. Считается, что к развитию синдрома грушевидной мышцы приводят следующие факторы:
Проявления синдрома грушевидной мышцы сильно напоминают симптомы поражения нервных корешков при патологиях позвоночника, и различить эти два состояния бывает сложно. Врач должен тщательно осмотреть пациента, провести всестороннее обследование. Синдром грушевидной мышцы, как правило, диагностируют в случаях, когда исключены другие возможные причины болей в области седалищного нерва.
Наиболее распространенные проявления синдрома грушевидной мышцы
Чаще всего такие пациенты предъявляют жалобы на острую боль в области ягодиц, а также на боли, напоминающие ишиас, по задней поверхности бедра и голени. Список типичных симптомов данного состояния включает в себя:
Какие симптомы может обнаружить во время осмотра врач при защемлении седалищного нерва?
Исследования показывают, что все нервы в организме человека в норме имеют запас растяжения. Иными словами, если человек максимально сгибает или разгибает конечность в различных суставов, чрезмерного растяжения проходящего в этой области нерва не происходит, не возникает боли и других неприятных ощущений.
Но ситуация меняется при ряде костно-мышечных заболеваний, в частности, при патологиях позвоночного столба и состояниях, сопровождающихся защемлением седалищного нерва. При определенных положениях нижней конечности происходит повышение давления внутри межпозвоночных дисков, раздражаются рецепторы, которые находятся в пораженных тканях. В результате определенные группы мышц рефлекторно, подсознательно напрягаются, происходит миофиксация. Пациент испытывает боль. На этом основано определение так называемых симптомов натяжения – врач может выявить их во время осмотра.
При поражениях седалищного нерва выявляются следующие симптомы натяжения:
Симптомы защемления седалищного нерва в остеопатии
Специалисты по мягким мануальным техникам практикуют некоторые особые подходы к оценке симптомов сдавления седалищного нерва. Врач всегда стремится выявить первопричину нарушения, которая может быть обусловлена очень тонкими расстройствами в опорно-двигательной системе.
Задача специалиста по мягким мануальным техникам – не просто избавить пациента от неприятных симптомов, а устранить расстройства, которые запустили всю цепочку патологических изменений, вызвавших эти симптомы. Например, установлено, что причиной ишиаса в данном конкретном случае является остеохондроз. Но ведь он возник не сам по себе. Намного раньше в организме начались более глубинные процессы, которые и спровоцировали дегенеративные изменения в позвоночнике. Это может быть нарушение осанки, неправильный тонус мышц, нарушение кровообращения, оттока лимфы, перекос таза и чрезмерное натяжение связок в определенных местах, плоскостопие, изменения со стороны суставов нижних конечностей. Врач должен найти и проработать все эти причинные факторы, это помогает добиться выраженного и долгосрочного эффекта.
Для докторов, практикующих дефанотерапию – уникальный авторский метод, разработанный доктором Бобырем – в первую очередь имеют значение участки напряжения в определенных группах мышц, связках. Многолетняя практика показывает, что именно избыточное, патологическое напряжение зачастую запускает все последующие патологические изменения в опорно-двигательной системе.
Лечение симптомов сдавления седалищного нерва
Если у вас возникли симптомы ишиаса, с ними можно попытаться справиться с помощью некоторых домашних способов. Первое, что приходит в голову – это безрецептурные обезболивающие препараты, которые имеются практически в каждой домашней аптечке. Но существуют и другие меры.
Хорошо помогают теплые компрессы и пакеты со льдом. Попробуйте в течение часа по 20 минут прикладывать к пораженному месту попеременно тепло и холод, после этого станет понятно, что лучше помогает в вашем случае.
Распространено мнение о том, что, если у человека возникли симптомы защемления седалищного нерва или боли в пояснице, ему показан полный покой. На самом деле это не так. В разумных пределах нужно стараться сохранять физическую активность. Уменьшить симптомы заболевания помогают упражнения на растяжку. Спросите у лечащего врача, как их правильно выполнять.
Зачастую эти простые способы помогают успешно справиться с симптомами радикулита и вернуться к полноценной активной жизни. Но даже после того как боль прошла, стоит посетить врача. Недостаточно только устранить симптомы. Если не лечить причину заболевания, боли могут вернуться, причем, еще более сильные, чем были раньше. В клинике Бобыря работают опытные специалисты, которые помогут выявить заболевание, вызвавшее защемление седалищного нерва, и назначат эффективное лечение.
Синдром грушевидной мышцы. Способы лечения.
Синдром грушевидной мышцы. Способы лечения.
Боль в ягодице, с иррадиацией вниз по ноге, обычно называют пояснично-крестцовым радикулитом. Наиболее часто, причиной радикулита является раздражение спинномозговых нервов в области позвоночника. Иногда воздействие на нервы располагается ниже позвоночника вдоль ноги. Одной из возможных причин может быть синдром грушевидной мышцы. Синдром грушевидной мышцы может быть достаточно болезненным, но как правило, не представляет большой опасности и редко приводит к необходимости оперативного лечения. В большинстве случаев, удается вылечить этот синдром с использованием консервативных методов лечения (ФТО, ЛФК, блокады).
Проблемы в грушевидной мышце могут влиять на седалищный нерв. Это происходит потому, что седалищный нерв проходит под грушевидной мышцей (иногда проходит через мышцу) и выходит из таза. Воспаление или спазм грушевидной мышцы могут воздействовать на седалищный нерв и вызывать симптомы радикулита.
Причины и симптомы
Симптомы ишиаса появляются вследствие раздражения седалищного нерва. До сих пор непонятно, почему грушевидная мышца начинает воздействовать на нерв. Многие считают, что это происходит, когда грушевидная мышца спазмируется и начинает придавливать нерв к тазовой кости. В некоторых случаях, грушевидная мышца повреждается в результате падения на ягодицы. Кровотечение внутри мышцы и вокруг, в результате травмы, приводит к появлению гематомы. Грушевидная мышца воспаляется и начинает давить на нерв. Гематома постепенно рассасывается, но спазм мышцы сохраняется.
Спазм мышцы продолжает вызывать воздействие на нерв. По мере регенерации, часть мышечных волокон заменяется рубцовой тканью, обладающей меньшей эластичностью, что может приводить к уплотнению мышечной ткани мышцы (это тоже может быть фактором давления на нерв).
Пациентам не комфортно сидеть и они стараются избегать сидения. А если приходится садиться, то они приподнимают больную сторону, а не садятся не ровно.
Диагностика
Диагностика начинается с истории заболевания и физикального осмотра врачом. Врачу необходимо выяснить симптоматику, что вызывает изменение болевого синдрома (нагрузки, положение тела). Кроме того, имеет значение наличие травм в анамнезе и сопутствующей патологии (например, артрита). Затем врач проверит осанку, походку и локализацию боли. Будет проверена чувствительность, рефлекторная активность потому, что подчас, трудно дифференцировать боль, исходящую из илеосакрального сустава от боли позвоночного генеза. При подозрении на инфекцию или заболевание суставов возможно назначение лабораторных исследований крови, мочи.
Рентгенография – позволяет определить степень дегенеративных изменений в илеосакральных суставах и в позвоночнике.
МРТ позволяет более детально визуализировать морфологические изменения в области таза и в позвоночнике. Существует также специальный метод исследования называемый нейрографией, который позволяет визуализировать нервы. Это становится возможным при наличие специальных программ на компьютерах МРТ и позволяет увидеть зоны раздражения по ходу нерва.
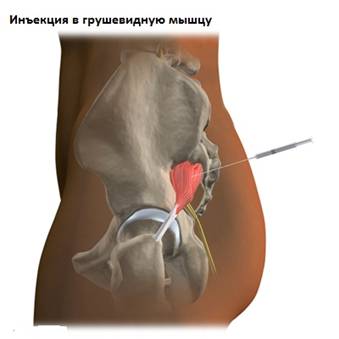
Наиболее достоверным способом диагностики синдрома грушевидной мышцы является диагностическая инъекция анестетика в мышцу. Введение лучше проводить под контролем рентгена или КТ. Исчезновение болей после инъекции местного анестетика в мышцу является подтверждение диагноза «синдром грушевидной мышцы».
Лечение
В основном, применяются консервативные методы лечения. В некоторых случаях, симптоматика исчезает сама, и врач только наблюдает за состоянием пациента.
Медикаментозное лечение. Как правило, это назначение противовоспалительных препаратов ( таких как ибупрофен, парацетамол и другие препараты этой группы).
Физиотерапия. Применяются различные физиотерапевтических процедуры (ультразвук, УВЧ, электрофорез и т.д.) для того, чтобы снять спазм грушевидной мышцы.
Мануальная терапия и массаж. Специальные техники глубокого воздействия на мышцы позволяют вернуть эластичность грушевидной мышце.
ЛФК. Целью физических упражнений является растяжение спазмированной грушевидной мышцы. В дальнейшем, упражнения необходимы для укрепления мышечных групп и профилактику появления синдрома.
Блокады. Введение в мышцу местного анестетика позволяет блокировать боль, а сочетание с стероидом (дексазон) уменьшить воспаление.
Лечение ботоксом. В некоторых случаях, практикуется введение ботокса в грушевидную мышцу. Но эффект длится всего несколько месяцев.