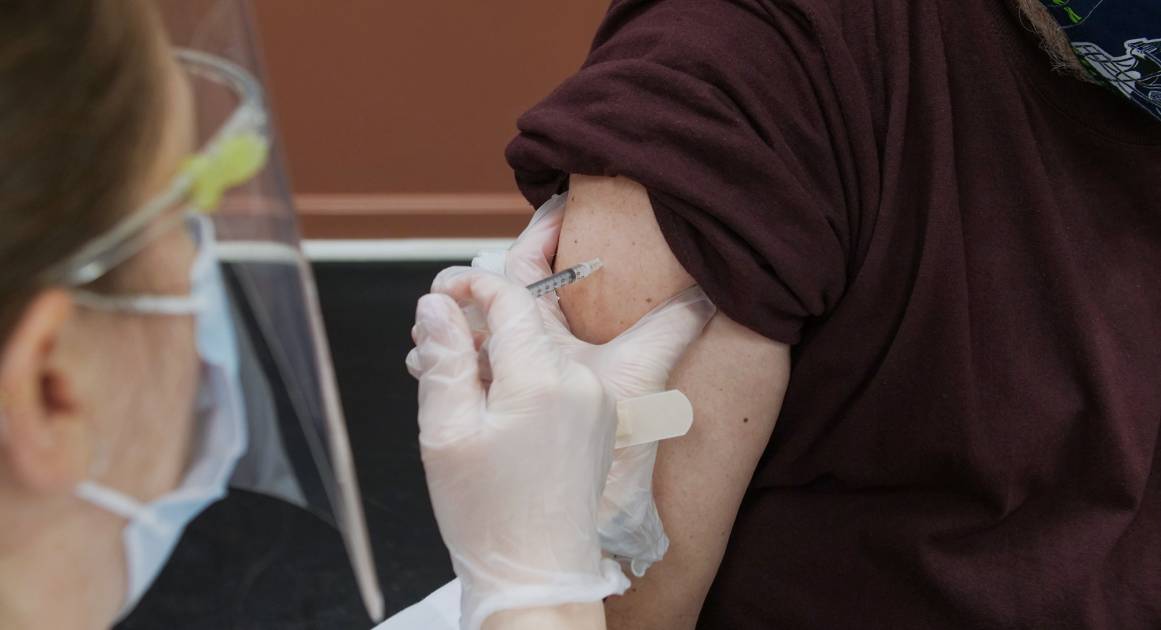
можно ли мешать вакцины
Доктор Мясников рассказал, можно ли «смешивать» разные вакцины
В эксклюзивном интервью платформе «Смотрим» Александр Мясников ответил на вопрос, можно ли людям, которые ранее привились, например, «Спутником V», потом ревакцинироваться другим препаратом. Известный врач и телеведущий заверил, что это не опасно.
«Я не вижу никаких противопоказаний, если человек вакцинировался одной вакциной и затем вакцинируется другой», – говорит доктор Мясников.
По его словам, изначально работа над вакцинами шла на сорока платформах. Какие-то развились, вышли вперед, какие-то отпали.
«То есть по вакцинам идет работа, будут появляться новые. И потом время покажет, какие из них наиболее оптимальны. Пока сегодня они все показывают примерно одинаковую эффективность», – отметил врач и телеведущий. Он также рассказал, что вакцина не действует постоянно.
«Вакцина попала в организм, через полтора месяца после прививки спровоцировала выработку антител – и все, она ушла. Ее больше нет в организме. Остались антитела и клетки памяти, которые запомнили это нашествие», – пояснил Александр Мясников.
По его словам, после всех инфекций через 2-3 месяца антитела практически исчезают, но остаются клетки памяти. И когда человек сталкивается с вирусом, они «видят врага» и начинают вырабатывать антитела. Поэтому врач призвал не паниковать, когда нет антител, и посоветовал «не влезать» в этот вопрос тех, кто ничего в нем не понимает.
Ранее Александр Мясников в интервью платформе «Смотрим» признался, что бы сделал с продавцами сертификатов о вакцинации, и какие ограничения из-за коронавируса отменил, рассказал, где люди заражаются ковидом чаще всего, а также ответил на вопрос о ложноотрицательных тестах.
Еще больше интересных новостей – в нашем Instagram и Telegram-канале @smotrim_ru.
Антиковидный коктейль. Можно ли прививаться разными вакцинами
Британское исследование показало, что комбинация прививок от AstraZeneca и Pfizer вызывает сильный иммунный ответ на коронавирус. Разными вакцинами уже привились канцлер Германии Ангела Меркель и премьер-министр Италии Марио Драги. А вот среди российских вакцин есть те, которые уже сочетают в себе разные штаммы. Ученые советуют россиянам не мешать разные прививки, а ревакцинироваться некоторое время спустя.
Смешать вакцины
Ученые из Оксфорда изучили влияние комбинированного подхода к вакцинации. Для этого они набрали группу людей, которым вводили либо две стандартные вакцины AstraZeneca, либо Pfizer, либо их комбинацию.
Результаты исследования показали заметные различия в уровнях антител против вируса в зависимости от сделанных уколов. Две дозы Pfizer выработали самый высокий уровень антител. Комбинация, где первой вводили AstraZenеса, а затем Pfizer, показала почти идентичный результат.
Другие комбинации оказались не столь эффективными. У тех, кому сделали сначала прививку Pfizer, а затем AstraZenеса, уровень антител был почти в семь раз ниже, чем у тех, кто получил две прививки Pfizer. Впрочем, этот результат был все еще в пять раз выше, чем у людей, привившихся двумя дозами AstraZeneca.
В Великобритании рассматривают возможность введения комбинированной вакцинации. Исходя из результатов исследования, введение сначала вакцины AstraZeneca, а затем Pfizer может быть эффективным.
«Судя по тому, что мы здесь видим, переход на РНК-вакцину может дать некоторые преимущества с точки зрения антител», — сказал глава исследования и доцент кафедры педиатрии и вакцинологии в Оксфорде Мэтью Снейп.
Иммунные ответы проверили у 463 человек через месяц после того, как им ввели разные комбинации вакцин с интервалом в четыре недели. Дальнейшее исследование сосредоточится на иммунном ответе людей, получивших вторую дозу вакцины через 12 недель после первой. В Великобритании большинство вакцин против коронавируса вводят с интервалом от восьми до 12 недель.
Исследование также изучило Т-клеточный иммунитет. Если антитела прикрепляются к вирусу и останавливают его от дальнейшего заражения организма, то Т-клетки находят и уничтожают инфицированные клетки. Смешивание вакцин оказало значительное влияние на это: самая высокая активность Т-клеток наблюдалась у людей, которым сначала ввели AstraZeneca, а потом Pfizer. Т-клеточный ответ был в два раза слабее, когда комбинация вакцин была сделана наоборот, и еще ниже, когда оба укола были одинаковыми.
Российские вакцины — следующие?
По словам научного руководителя ГУ НИИ вакцин и сывороток имени Мечникова Виталия Зверева, комбинирование вакцин может быть более эффективным, когда речь идет о векторных вакцинах. В другом случае это работать не будет. По его мнению, велика вероятность, что и в России в скором времени начнут смешивать прививки.
Член-корреспондент РАН, заведующий лабораторией биотехнологии и вирусологии факультета естественных наук Новосибирского государственного университета Сергей Нетесов рассказал, что комбинация вакцин — тот случай, когда от перемены мест слагаемых сумма меняется. Он отметил, что пока этот вопрос нужно изучать путем экспериментов и дождаться момента, когда все исследования будут проведены, а их результаты опубликованы. В теории такое смешение должно дать хороший эффект.
Если же говорить о российских вакцинах, то «Спутник V» — уже комбинированная вакцина. Как объяснил Нетесов, в ней используется два разных штамма аденовируса.
«Что касается российских вакцин в целом, я думаю, что здесь будет более целесообразно проводить ревакцинацию другой вакциной, нежели делать комбинированную прививку», — рассказал ученый.
Например, в Великобритании сейчас как раз изучают возможность использования AstraZeneca для ревакцинации. Первые результаты показали, что третья доза вакцины, введенная более чем через шесть месяцев после второй, привела к значительному росту антител и увеличила способность Т-клеток организма бороться с коронавирусом, включая его разные штаммы.
Какие вакцины от COVID-19 можно «смешивать»
«Смешивание» вакцин может усилить иммунный ответ организма, но с этим стоит быть аккуратнее. Пока что возможные побочные эффекты такой процедуры не изучены
Недавно исследователи показали, что комбинация двух вакцин позволяет выработать более стойкий иммунитет, чем использование только одного препарата. В той работе ученые анализировали людей, которые либо «смешивали» дозы вакцин Pfizer и AstraZeneca, либо прививались обоими компонентами двух вакцин по очереди. Авторы показали, что в любом случае количество выработанных в организме антител оказывается больше, чем в среднем при вакцинации одним препаратом.
На данный момент есть надежные подтверждения такого эффекта только для пары Pfizer-AstraZeneca — исследования были проведены на выборке из 600 человек и их результаты могут считать достоверными. Ученые также анализируют возможность смешения двух вакцин разного типа — например, векторной и мРНК. Пока эти исследования находятся в фазе наблюдения за пациентами, но медики уверены, что такая комбинация способна еще сильнее улучшить защиту от SARS-CoV-2, так как организм в таком случае будет использовать для развития иммунного ответа сразу два механизма.
Что касается российских вакцин, тут никаких исследований пока не проводилось, но исследователи уверяют, что при замене второго компонента «Спутника V» вакциной «ЭпиВакКорона» серьезной побочной реакции быть не должно. Иммунитет, полученный после такой вакцинации может быть таким же стойким, как после двух компонентов «Спутника», а может быть даже и лучше.
Шпаковская районная больница
Шпаковская РБ
Единый контактный номер: 8 (86553) 3-37-01
Детский телефон доверия: 8 (800) 200-01-22
Результат обследования на COVID-19: 8 (86553) 3-37-03
Прививка от Covid-19: какой перерыв допустим между уколами и можно ли мешать вакцины?
Прививка от Covid-19: какой перерыв допустим между уколами и можно ли мешать вакцины?
Автор: Николай Воронин, корреспондент по вопросам науки ВВС
По мере того как по всему миру продолжается массовая вакцинация от коронавируса, вызывающего Covid-19, появляются и новые препараты, и новые вопросы к ним, и новые уточненные данные о том, как переносят прививку те или иные категории людей, об эффективности вакцин, о выявленных побочных эффектах, о продолжительности формируемого иммунитета и так далее.
Информации в сети так много, что разобраться в ней очень непросто. Оценить, насколько заслуживает доверия тот или иной источник, человеку без специального образования практически невозможно. Даже самые авторитетные издания иногда противоречат друг другу, поскольку в некоторых вопросах врачи и ученые со всего мира до сих пор не пришли к единому мнению.
Русская служба Би-би-си продолжает отвечать на основные вопросы по поводу вакцинации, которые чаще всего задают в поисковиках. В последнем обновлении добавлена информация о том, насколько длинный перерыв допускается делать между двумя прививками, зачем укола два в принципе, можно ли при необходимости смешивать различные вакцины друг с другом, а также насколько надежную защиту от вируса может обеспечить уже первый укол вакцины из положенных двух.
Зачем вообще прививаться?
Известно, что коронавирус особенно опасен для людей, уже имеющих какое-либо хроническое заболевание: у них может начаться аутоиммунная реакция (когда вместо чужеродного вируса организм начинает атаковать собственные здоровые клетки) и высок риск развития осложнений.
Вопреки расхожему мнению, заболеть от укола вакцины нельзя: в ней нет вирусных частиц, способных к размножению. В зависимости от типа препарата там содержится либо инактивированный вирус (самая традиционная технология прививки), либо фрагмент его генетического кода (векторные вакцины), либо искусственно созданные белки (пептидные).
В любом случае они не в состоянии проникнуть внутрь клеток и спровоцировать развитие инфекции. Люди, утверждающие, что заболели в результате прививки, могли заразиться в процессе вакцинации (в транспорте по дороге, в очереди на укол и.т.п.), но не в результате введения вакцины.

Можно ли мне прививаться? Какие есть противопоказания?
Как и у любого другого медикамента, у коронавирусных вакцин есть список противопоказаний, при которых введение препарата может принести больше вреда, чем пользы.
Если вы находитесь в России, скорее всего вам предложат укол «Спутника V», который разработчики называют «первой зарегистрированной вакциной от коронавируса в мире».
В инструкции к препарату сказано, что его «с осторожностью можно применять при хронических заболеваниях печени и почек, сахарном диабете, тяжелых заболеваниях системы кроветворения, эпилепсии, инсультах и других заболеваниях ЦНС, инфарктах миокарда в анамнезе, ИШМ, первичных и вторичных иммунодефицитах, аутоиммунных заболеваниях, заболеваниях легких, астме и ХОБЛ (хронической обструктивной болезни легких)».
Почему вакцинируют только взрослых, а детей при этом не прививают?
Короткий ответ: потому что ни одну вакцину на них не испытывали.
Пандемия нового коронавируса застала мир врасплох, так что все препараты для вакцинации разрабатывали и тестировали в экстренном, ускоренном режиме. Чтобы как можно скорее начать вакцинацию, разработчикам пришлось сильно рискнуть и максимально «срезать углы» жесточайших требований.
Некоторые из них запустили препарат в массовое производство еще даже до того, как были получены первые результаты клинических испытаний с участием людей. Зато в итоге путь от подбора опытных лабораторных образцов до начала вакцинации, на который в обычных условиях может уйти не одно десятилетие, был проделан менее чем за год.
Поскольку дети намного легче переносят инфекцию и значительно меньше подвержены серьезному риску в случае заражения (а привлечение несовершеннолетних в качестве волонтеров требует значительно больших усилий), изначально в клинические испытания их включать не стали.
Ровно по той же причине прививки, одобренные для вакцинации взрослых, поначалу не делали людям старше 60 или 65 лет. В первой группе участников клинических испытаний не было (или было недостаточно) волонтеров из этой возрастной группы, поэтому разработчики не могли сделать выводы о том, насколько эффективной и безопасной окажется для них прививка.
У пожилых людей Covid-19 значительно чаще протекает в тяжелой форме, поэтому их к исследованиям подключили сразу после того, как их провели среди более здоровых и молодых взрослых. Сейчас все основные вакцины, за исключением AstraZeneca (в некоторых странах), применяют и для вакцинации пожилых.
Сейчас сразу несколько уже одобренных коронавирусных вакцин активно тестируют на несовершеннолетних. Глава компании Pfizer (ее препарат был экстренно одобрен ВОЗ еще 31 декабря 2020 года), говорил, что первая вакцина для подростков 12-16 лет будет зарегистрирована осенью, однако в США прививать подростков уже начали. Препараты для вакцинации детей еще более младшего возраста должны появиться до конца года.

Насколько безопасно тогда прививаться взрослым?
Настолько, насколько только ученые могут быть уверены в безопасности вакцины.
С другой, нет более надежных доказательств безопасности того или иного препарата, чем активно ведущаяся по всему миру массовая вакцинация.
В общей сложности хотя бы одну дозу вакцины получили уже почти 1 млрд человек (из них почти 500 млн человек уже привиты полностью), так что у ученых нет сомнений, что ни один из широко применяющихся для вакцинации препаратов угрозы не представляет.
К ним относятся Covishield (AstraZeneka), Janssen (Johnson&Johnson), Moderna, Comirnaty (Pfizer/BioNTech), две китайские вакцины (BBIBP-CorV и CoronaVac) и российский «Спутник V». Впрочем, ВОЗ пока официально одобрила только первые шесть из них: «Спутник» проходит дополнительные проверки.
Вероятность возникновения серьезных побочных явлений, которые могут представлять угрозу здоровью или даже жизни (вроде внезапного тромбоза), нельзя исключить полностью. Однако они настолько индивидуальны, что предсказать их невозможно, и настолько редки (см. ниже), что преимущества вакцинации сильно перевешивают потенциальные риски.
Что нужно учесть перед вакцинацией? Есть ли какие-то ограничения?
Прием некоторых гормональных препаратов снижает эффективность вакцинации, но не препятствует ей.
В случае обострения хронических заболеваний вакцинироваться рекомендуют не раньше чем через две недели после выздоровления или ремиссии. Если есть возможность, лучше выждать месяц. А еще лучше проконсультироваться по этому поводу с лечащим врачом.

Какую вакцину выбрать? Может, лучше подождать?
Исключение из этого общего правила только одно: если у вас есть противопоказания к конкретной вакцине. В таком случае действительно имеет смысл привиться другим, безопасным препаратом, если он есть в наличии, или подождать, пока он появится.
Поскольку список доступных вакцин сильно зависит от региона, а противопоказания у каждого препарата свои (не говоря уже о возможной индивидуальной непереносимости), лучше не заниматься самодиагностикой, а обратиться к участковому терапевту (врачу общей практики), который знает лично вас и вашу медицинскую историю.
Что нужно делать после прививки? Что можно, а что нельзя?
Остальные рекомендации также практически не отличаются от тех, что врачи дают после любой прививки. Один-два дня лучше не мочить и не тереть место инъекции, на несколько дней нужно снизить физические (а по возможности и эмоциональные) нагрузки. И в целом не забывать о том, что временно ваш организм может быть немного ослаблен: избегать переохлаждения или перегревания (скажем, в бане или сауне), а также продуктов, которые могут вызвать аллергическую реакцию.

Какие побочные эффекты возможны?
Температуру до 38 градусов советуют не сбивать. Если она поднялась выше, можно принять жаропонижающее, которое вы обычно используете при простуде, лучше всего парацетамол. В редких случаях лихорадка может продолжаться два-три дня.
Таким образом, по предварительным данным, прививка снижает риск связанного с коронавирусом тромбоза (инфекция, как мы помним, докатится до всех) примерно в восемь раз.
Когда можно считать, что вирус мне больше не страшен?
Почти все вакцины от коронавируса, доступные на сегодняшний день (за исключением Johnson&Johnson и «легкой» версии «Спутника»), предусматривают двухразовое введение. Это значит, что через какое-то время после первого укола вам нужно будет сделать второй, чтобы усилить защитный эффект.
По словам экспертов, соглашаться на прививку в таком случае все равно стоит: первый укол должен запустить иммунный ответ организма и обеспечить хотя бы частичную защиту. Ее должно хватить для того, чтобы исключить тяжелое протекание заболевания.
Что если я уже переболел? Нужна ли мне прививка?
Настоятельно вакцинация рекомендуется только тем, кто еще не переболел (или переболел бессимптомно и не знает об этом). Если вы точно знаете, что перенесли Covid-19 в последние полгода, прививку лучше пока не делать, а выждать как минимум пару месяцев.
Если у вас есть подозрения, что вы уже перенесли коронавирусную инфекцию, но официально диагноз Covid-19 подтвержден не был, перед прививкой имеет смысл сделать тест на антитела.
Есть версия, что ключевую роль в борьбе с Covid-19 играют не антитела, а клеточный иммунитет: с помощью клеток памяти организм как бы запоминает инфекцию и быстро производит нужные антитела при новой встрече с вирусом.
В любом случае предварительно врачи рекомендуют уже переболевшим сделать тест на антитела IgG и убедиться, что их уровень достаточно упал.
Имеет ли смысл прививаться, если вирус продолжает мутировать?

Как долго действует защита? Придется ли прививаться повторно?
Точного ответа на эти вопросы у ученых по-прежнему нет, поскольку Sars-Cov-2 был обнаружен лишь полтора года назад. Однако, исходя из динамики мутаций вируса и опыта изучения родственных ему патогенов, можно предположить, что иммунитет не будет держаться очень долго.
Вероятность умереть от коронавируса или оказаться в реанимации вакцина фактически сводит к нулю.
Возможность оказаться в больнице или переболеть Covid-19 в легкой форме дома после вакцинации остается, но при этом сильно снижается.
На протяжении этого времени концентрация антител в организме (а значит, и степень иммунной защиты) медленно возрастает, и все приведенные ниже цифры относятся к максимальному уровню.
Один укол оксфордской вакцины от AstraZeneca гарантирует по меньшей мере 70-процентную защиту от заражения Covid-19 (достаточно тяжелого для того, чтобы у инфицированного проявились симптомы) в течение как минимум трех месяцев.

Зачем тогда вообще два укола?
Однако, как показывают многочисленные исследования, для надежной защиты от вируса одних антител недостаточно. Необходимо, чтобы организм запомнил инфекцию, то есть сохранил информацию о ней в специальных «клетках памяти».
Тогда при следующей встрече с коронавирусом эти клетки могут вновь запустить конвейер по производству антител, быстро организовав эффективный иммунный ответ.
Кроме того, важную роль в борьбе с инфекцией играют и так называемые Т-киллеры: они уничтожают зараженные клетки организма, не давая вирусу распространяться дальше.
Какой срок должен пройти между уколами?
Более того, если отложить вторую дозу на месяц и больше, эффективность прививки может оказаться существенно выше. Например второй укол оксфордской вакцины в течение шести недель после первого обеспечивает общую защиту на уровне около 55%, а если отложить его на три месяца, эффективность прививки возрастает до 81%.
В то же время слишком затягивать со вторым уколом не рекомендуется. ВОЗ рекомендует, чтобы срок между двумя дозами не превышал 12 недель.

Безопасно ли смешивать вакцины?
В остальном же исследования показывают, что смешение вакцин может быть не только безопасным, но и полезным.
Как заверил читателей журнала Nature профессор иммунологии Имперского колледжа Лондона Дэниел Олтман, такой усилительный эффект «абсолютно вытекает из базовых принципов иммунологии».
Записаться на прием к врачу без очередей
На портале GOOGLE PLAY appstore
Запишитесь на прием к врачу через интернет
Воспользуйтесь сервисом для записи на прием к врачу с помощью интернет-портала. Не тратьте время на посещение регистратуры и очереди. Также Вы можете записаться на прием при помощи мобильных приложений
Идеальная комбинация: можно ли привиться разными вакцинами от коронавируса?
Что будет, если на первом этапе вакцинации привиться одним препаратом, а на втором — другим? Вероятно, более эффективная защита организма
Спустя год пандемии стало окончательно ясно, что справиться с ковидом только ограничительными мерами не получится: вирус возвращается даже в страны, где его, казалось бы, полностью истребили — например, в Китае уже несколько недель регистрируют десятки и даже сотни новых случаев. Взять вирус под контроль получится только при помощи вакцинации, и с конца 2020-го года в мире активно применяется как минимум пять вакцин: две мРНК-вакцины от компаний Pfizer/BioNTech и Moderna; две векторных вакцины — от российского НИЦ имени Гамалеи и Оксфордского университета и компании AstraZeneca; и китайская инактивированная (мертвая) вакцина от компании CNBG (про китайские вакцины мало пишут в прессе, а между тем ими привито уже минимум 15 миллионов человек). Еще несколько вакцин должны вот-вот завершить третью фазу клинических испытаний, и, если ее результаты окажутся удовлетворительными, не приходится сомневаться, что они тоже получат разрешения для широкого применения.
Несмотря на гигантские деньги, которые вкладываются в исследования и производство вакцин, их все равно критически не хватает — особенно учитывая, что все использующиеся сейчас препараты требуют двукратного введения. В таких условиях естественным образом встает вопрос: а нельзя ли сочетать препараты различных производителей, используя для первой вакцинации один, а для второй — другой? Такое решение могло бы решить множество логистических проблем и закрыть дыры в производстве — например, в конце года сообщалось, что компании, выпускающие российский «Спутник», не могут произвести достаточное количество второго компонента вакцины. Но безопасно ли совмещать вакцины, работающие на разных платформах? И если да, то как долго будет длиться защита, полученная по такой смешанной схеме?
Строгий ответ на эти два вопроса — мы не знаем, так как не было проведено соответствующих клинических испытаний. Однако данные о работе иммунитета, которые у нас сегодня есть, и результаты многочисленных опытов на животных и даже немного на людях однозначно указывают, что использование разных вакцинных препаратов для первой и последующей инъекций вполне допустимо. Более того, такой подход часто позволяет получить более стойкий и эффективный иммунный ответ, чем многократное применение одинаковых компонентов.
Хорошо забытое старое
Прежде чем углубиться в иммунологические подробности, заметим, что каждый россиянин, чьи родители не были антипрививочниками, на себе испытал схему, когда от одной и той же болезни прививают разными вакцинами. Вакцинация от полиомиелита в России, а до этого в СССР проводится в шесть этапов, первые два из которых используют инактивированную вакцину, а последующие — оральную живую вакцину. Живая полиовакцина представляет собой раствор ослабленных вирусов полиомиелита, который капают детям на язык. Попадая в кишечник, вакцина способствует формированию иммунитета к вирусу именно там — это называется местным иммунитетом. Так как вирусные частицы размножаются именно в кишечнике, сформированный вакциной кишечный иммунитет максимально эффективно прерывает размножение вирусных частиц. Благодаря этому вакцинированные не могут быть передатчиками полиовируса: их иммунитет так быстро подавляет размножение вирусных частиц, что концентрация не достигает необходимых для заражения окружающих значений.
Во время активной кампании по ликвидации полиомиелита в 1960–1970-е годы младенцы во всем мире получали весь курс иммунизации живой вакциной (до этого больше применялась инактивированная). Массовая вакцинация привела к практически полному истреблению заболевания, и многие страны стали постепенно переходить от использования живой вакцины опять к инактивированной. Она менее эффективна, не формирует местный иммунитет и поэтому не может предотвратить распространение дикого вируса. Причина возврата к инактивированной вакцине — исключение крайне редкого, но реально существующего риска так называемого вакциноассоциированного паралитического полиомиелита (ВАПП), когда либо сам привитый, либо кто-то из его окружения, у кого нет иммунитета к полиовирусу, заболевает полиомиелитом, вызванным не диким штаммом, а штаммом из вакцины. Другая причина — возможность включать инактивированную вакцину от полиомиелита в комбинированные препараты, содержащие вакцины от других заболеваний. Живую оральную вакцину всегда дают отдельно, что усложняет логистику, особенно в развивающихся странах.
Сегодня часть государств полностью перешла на инактивированную вакцину, но многие продолжают использовать схему, когда первые раунды вакцинации проводятся инактивированной вакциной, а последующие — живой. Исследования показывают, что такая стратегия обеспечивает максимальную защиту: у привитых формируется как высокий титр системных антител, так и специфическая защита в кишечнике. Никаких побочных явлений при введении разных типов вакцин не наблюдается.
Все лучшее вместе
И здесь самое место перейти от полиомиелита к коронавирусу. Комбинированная схема вакцинации от полиомиелита позволяет использовать достоинства двух типов вакцин и нивелировать их недостатки. Инактивированная вакцина безопасна и обеспечивает хороший уровень индивидуальной защиты, но не формирует кишечный иммунитет, а значит, не может предотвратить передачу дикого вируса. Живая вакцина дает кишечный иммунитет, но ее использование связано с риском ВАПП. Сочетание двух препаратов радикально снижает риски ВАПП и позволяет сформировать кишечный иммунитет.
Такой подход — использовать достоинства разных типов вакцин, комбинируя для иммунизации более одного препарата — можно применять для вакцинации против любых заболеваний. У этой схемы есть специальное название — гетерологичный прайм-буст режим (от английского heterologous prime-boost, где prime — это первичная прививка, а boost — последующие), но до недавнего времени она почти не применялась. Главная причина — схема, когда для формирования полноценного иммунитета используют несколько инъекций (или другого способа введения) одной и той же вакциной, дает вполне надежную защиту. Но в последние годы, когда ученые начали более детально разбираться в молекулярных тонкостях работы иммунной системы, появляется все больше работ, показывающих, что использование для прайма и буста разных вакцинных платформ дает, скажем так, более разносторонний иммунитет. Это связано с тем, что разные типы вакцин по-разному предъявляют иммунной системе антиген (фрагмент патогена), на который и формируется иммунный ответ.
Например, субъединичные вакцины, состоящие из искусственно синтезированных белков патогена или их фрагментов, хорошо стимулируют выработку антител, но обычно совсем не работают на выработку клеточного иммунитета — тренировку особых клеток-лимфоцитов, которые узнают и убивают зараженную клетку. Потому что субъединичные вакцины показывают иммунной системе антиген как бы снаружи — фрагменты белков, которые вкалывают вам в плечо, не попадают в клетки. Чтобы пробраться туда, нужно прикладывать специальные усилия: вспомним, например, коронавирус и его знаменитый спайк-белок, который прикрепляется к клеточным рецепторам ACE2, затем подставляется еще одному клеточному белку-протеазе, которая разрезает спайк, после чего он меняет свою конформацию и «подтягивает» вирусную частицу ближе к поверхности клетки. Белки из субъединичных вакцин просто болтаются в межклеточном пространстве, где их, разумеется, тоже находят иммунные клетки, но только некоторые, которые специально захватывают все чужеродное, чтобы потом показать более серьезным игрокам иммунитета.
С другой стороны, векторные вакцины отлично умеют проникать в клетки — потому что они есть не что иное, как вирусы, а вирусы миллионы лет оттачивали именно этот навык. Векторные антикоронавирусные вакцины, которые уже получили разрешение на использование, созданы на базе аденовирусов, вызывающих у человека и приматов простуды. Из них вырезаны гены, отвечающие за патогенность и размножение, поэтому привести к болезни они не могут, но вот с доставкой внутрь клеток вставленного в их геном ген спайк-белка коронавируса справляются на отлично. Внутри клеток аденовирус распаковывает свою ДНК (в отличие от SARS-CoV-2, геном аденовирусов записан на молекуле ДНК) и заставляет клетку синтезировать с нее белки, в том числе коронавирусный спайк-белок. Клетка послушно синтезирует, а потом разрезает некоторые из этих белков на маленькие кусочки и выставляет на специальных белковых молекулах на поверхность. Там их рано или поздно изучат особые лимфоциты и, если обнаружат, что какой-то фрагмент не относится к собственным белкам организма, запустят цепочку защитных реакций.
Обязательная презентация всех белков таким клеткам-инспекторам — важнейший защитный механизм, благодаря которому иммунная система вовремя замечает клетки, в которых появились необычные белки — не обязательно, кстати, вирусные, это могут быть, например, странные белки переродившихся раковых клеток. Именно на обнаруженные внутри обычных клеток чужеродные молекулы формируется тот самый клеточный иммунитет, о котором мы говорили выше (на самом деле, все сложнее, но в данном случае это не так важно). Помимо векторных вакцин, способностью хорошо стимулировать эту ветвь иммунитета отличаются мРНК-вакцины.
Используя вакцины разных типов, содержащие один и тот же антиген — в случае имеющихся вакцин от коронавируса это спайк-белок, — можно стимулировать обе ветви иммунитета. Пока в широкий прокат не вышла ни одна субъединичная вакцина, но, если выяснится, что они слабо провоцируют клеточный иммунитет, такие препараты можно будет сочетать с мРНК или векторными вакцинами. Кроме того, использование субъединичной или мРНК-вакцины до или после введения векторной позволит решить проблему сформировавшегося после первой прививки иммунитета собственно к вектору. Иммунный ответ к вектору мешает «допиливанию» иммунного ответа против спайк-белка при повторном введении векторной вакцины.
Минорные отличия
У разных вакцинных платформ есть и более тонкие отличия. Отчеты о формировании иммунного ответа у добровольцев, получивших векторные и мРНК-вакцины от коронавируса, утверждают, что оба типа вакцин дают хороший титр антител и в должной мере стимулируют клеточный ответ. Однако детальные характеристики иммунных ответов могут отличаться. Даже разные типы аденовирусов дают не совсем одинаковую реакцию — и в этом смысле схема, используемая вакциной «Спутник», тоже является гетерологичным прайм-буст режимом. Первая инъекция делается аденовирусом 26-го типа, он же Ad26, а вторая — аденовирусом Ad5. Разработчики выбрали такой подход, чтобы в первую очередь преодолеть проблему предсуществующего иммунитета к аденовирусам у людей: вероятность, что они недавно переболели обоими типами аденовирусов, не так высока. 26-й тип распространен меньше, поэтому первую прививку делают с его помощью. Ввод второй компоненты на векторе Ad5 позволяет усилить защиту против коронавируса, не провоцируя при этом слишком сильный иммунный ответ к вирусу-вектору, так как Ad26 и Ad5 все же отличаются друг от друга.
Но если посмотреть исследования, выяснится, что аденовирусы 5-го и 26-го типов не похожи даже больше, чем кажется на первый взгляд. Они используют немного разные рецепторы, неодинаково ведут себя в клетке и возбуждают разные пути иммунного ответа, провоцируя размножение отличающихся типов лимфоцитов. Можно сказать, что Ad26 и Ad5 формируют иммунные ответы разных оттенков, которые могут усиливать и дополнять друг друга. Иными словами, иммунная система по-разному запоминает один и тот же антиген — в данном случае спайк-белок коронавируса — в зависимости от того, в какой вектор он помещен. Имели ли разработчики «Спутника» в виду эти отличия — неизвестно, по крайней мере публично и в единственной научной публикации, посвященной созданию вакцины, в журнале The Lancet, они про них не упоминают, называя другие причины использования различных векторов. Очевидно, использование разных платформ даст иммунные ответы еще более непохожих оттенков.
Атака по всем фронтам
Подытоживая, можно сказать, что сочетание нескольких типов вакцин в режиме гетерологичного прайм-буста позволит получить максимально разнонаправленный и полноценный иммунный ответ, дающий более эффективную и долгоиграющую защиту, чем при многократном введении одной и той же вакцины. Надежда, что такая пэчворк-вакцинация даст лучший результат, здорово подстегнула исследования в области разработки вакцин от нескольких наиболее упорных болезней, которые ученые годами не могут взять под контроль, — ВИЧ, малярии и туберкулеза.
Безусловно, речь не идет о случайном чередовании вакцин на разных платформах: многочисленные работы как на животных, так и на людях показывают, что в зависимости от порядка и общего количества доз эффективность защиты может существенно отличаться. Еще один немаловажный фактор — доза антигена, вводимая при первой и последующих вакцинациях. Согласно некоторым данным, для лучшего формирования иммунной памяти важно при первичном введении не переборщить с антигеном. Если эти данные подтвердятся, для прайма будет логичнее использовать платформы, позволяющие лучше контролировать количество антигена, например, те, что гарантированно доставляют его в клетку. Для того чтобы подобрать максимально удачный режим введения, необходимы прицельные исследования, проводимые с учетом особенностей конкретного патогена. Для каких-то вирусов или бактерий лучшая защита будет обеспечиваться, скажем, введением векторной, а затем мРНК-вакцины, для других оптимальным окажется режим субъединичная плюс векторная, и так далее.
С другой стороны, не исключено, что сразу многие сочетания вакцин обеспечат достаточный уровень антител и Т-клеток — в этом случае задача привить значительную часть населения Земли от того или иного заболевания существенно упростится, так как врачи смогут использовать те препараты, которые в данный момент есть под рукой.