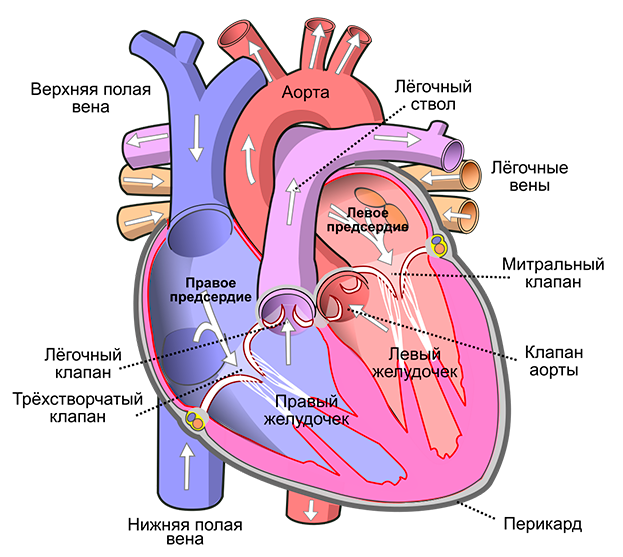
можно ли надорвать сердечную мышцу физическими нагрузками
Если болит сердце после нагрузки. Советы кардиолога
Физические нагрузки укрепляют сердечную мышцу. Но в ряде случаев интенсивные упражнения приводят к боли в груди. Люди уверенно интерпретируют боль в грудной клетке как сердечную, что не всегда соответствует действительности.
Схожие симптомы дает изжога, панические атаки(ВСД), остеохондроз, артриты, заболевания легких, герпес и другие заболевания. Не стоит сразу впадать в отчаяние, или напротив — игнорировать болезненное ощущение, надеясь на безобидные проблемы. Самостоятельно истинную причину не определить. Проверьтесь у кардиолога.
Возможные сердечные проблемы:
— обострение имеющихся заболеваний;
На приеме кардиолог осмотрит пациента, соберет анамнез и назначит диагностику сердца.
Рекомендация
Если во время физической активности заболело в груди, не продолжайте упражнения. Восстановите пульс, обеспечьте приток свежего воздуха. При не осложнениях в моменте — вызовите врача. Оставьте последующие физические занятия до приема у кардиолога.
Имейте ввиду факторы риска.
Будьте особенно внимательными к здоровью сердечной мышцы, если:
— ранее диагностировалась аритмия и другие заболевания/пороки сердца;
— зависимы от курения, спиртного, переедания;
— больны сахарным диабетом;
— большую части времени не двигаетесь активно.
Также объективно оценивайте немодифицируемые факторы риска (мужской пол, возраст выше среднего, отягощенность семейного анамнеза сердечно-сосудистыми заболеваниями).
Растяжение мышц и связок грудной клетки симптомы и лечение в Москве
Растяжение мышц и связок грудной клетки симптомы и лечение в Москве
Структура грудной клетки представлена сухожилиями и 2-мя основными группами мышц. Чаще всего растяжению подвержены не связочные элементы, а именно мышечные ткани. В грудной клетке они отвечают за дыхание, приведение рук к телу, их разведение и функции вращений руками.

Как отличить растяжение от смежных повреждений?
Подобные травмы грудной клетки имеют ряд особенностей в плане их проявления. Боль в данном случае не показательный признак, так как при растяжении она может прийти позже. В первые же секунды после растяжения в грудной и загрудинной клетке чувствуется дискомфорт, может появиться чувство натянутости. Дискомфорт обостряется при попытке подвести руку ближе к грудной клетке.
Через 30–120 минут после растяжения в области повреждения может появиться гематомный эффект. Отечности обычно не наблюдается за исключением случаев, когда спортсмен потребляет стероидные коктейли.
Группа риска
Такие добавки при бесконтрольном приеме повышают угрозу растяжения грудной клетки. Сюда же относится употребление кортикостероидов.
По этим причинам подробная перед постановкой диагноза при болях в загрудинном пространстве и грудной клетке становится одним из ключевых условий. На втором уровне диагностики проводят функциональные пробы и прощупывание грудной клетки. Также может потребоваться аппаратное исследование – УЗИ, рентгеноконтроль для исключения разрывов при растяжении, МРТ.
Помощь при травмировании мягких поддерживающих тканей груди

Поскольку растяжение относится к виду механических повреждений, как таковой направленной терапии для него не проводится (исключение – надрыв или разрыв соединительных тканей грудной клетки). Комплекс действий по восстановлению после растяжения обычно сведен к трем целям.
Минимизация рисков дальнейшего повреждения грудной клетки и не только. Растяжение в грудине нередко провоцирует мышечные спазмы в животе и шее.
При сильном болевом синдроме травматолог назначит противоболевые блокады (инъекции) отелов грудной клетки. Во избежание дальнейшего травмирования врач может рекомендовать использование поддерживающей перевязи.
Как спорт влияет на сердце? Рассказывает врач-кардиолог


Что происходит с сердцем во время занятий спортом?
Занятия спортом позитивно влияют на сердечно-сосудистую систему и их рекомендуют всем людям. Во время физических упражнений у человека увеличивается частота сердечных сокращений. Это происходит из-за того, что мышечные ткани требуют больше кислорода и дополнительных веществ для своей активной деятельности. Соответственно, в организме это осуществляется с помощью увеличения сердечных сокращений.
Во время физических нагрузок в организме в небольшом количестве выделяется адреналин. В совокупности с другими компонентами это способствует укреплению сосудистой стенки и повышению тонуса сердечно-сосудистой системы. Гормональный компонент в сумме с активным движением крови по сосудам, а также энергичной работой сердца дает хорошую тренировку на человеческий организм, и наше сердце лучше подготовлено к стрессовым ситуациям.
С какими болезнями сердца противопоказаны активные виды спорта?
Существуют такие заболевания, как гипертрофическая кардиомиопатия, дилатационная кардиомиопатия, ишемическая болезнь сердца, при которых противопоказаны соревновательные и командные вида спорта. Однако спорт бывает разный.
В целом все виды спорта можно разделить на:
Когда мы говорим о соревновательных и командных видах спорта, то мы имеем непостоянные, или, можно сказать, «рваные» нагрузки. Во время них сердечно-сосудистая система человека то отдыхает, то, наоборот, напрягается очень сильно.
Например, в хоккее спортсмены обычно очень активно играют 1-2 минуты, и при этом частота сердечных сокращений достигает 200-220 ударов в минуту на пике. Потом промежуток времени находятся в спокойном состоянии. Это не всегда полезно для сердечно-сосудистой системы. При таких нагрузках есть риск развития жизнеугрожающих нарушений ритма сердца и гипертрофии левого желудочка.
Полезными для человека будут фитнес-нагрузки и ровные нагрузки. То есть такие тренировки, когда мы следим за частотой сердечных сокращений, и она не превышает 120-130 ударов в минуту. Как, например, при:
Подобные типы тренировок полезны как для обычных людей, так и для людей с болезнями сердечно-сосудистой системы.
Есть ли ограничения по возрасту для активных занятий спортом?
Сегодня существуют отдельные рекомендации для кардиологов, которые были опубликованы в 2020 году. В документе прописано, что возраст от 65 лет можно относить к так называемому пожилому возрасту. С этого момента нужно внимательно подходить к выбору спортивной активности, и прежде чем выбрать для себя какие-либо виды нагрузок, необходимо проконсультироваться с врачом и пройти ряд тестов, которые позволят исключить такие проблемы, как:
— ишемическая болезнь сердца;
— атеросклероз сосудов сердца.
Спортивные активности умеренной интенсивности для пожилых людей:
— поездки на велосипеде по ровной поверхности;
(Данные из медицинского журнала European Heart Journal)
Если мы говорим о человеке, у которого уже к этому возрасту выявлены:
— ишемическая болезнь сердца;
— перенесенные инфаркт или инсульт, —
то в этих случаях следует проконсультироваться с врачом и выбрать ту нагрузку, которая будет наиболее приемлема для профилактики вторичных событий.
Упражнения для укрепления мышц для пожилых людей:
— упражнения с небольшими весами;
— упражнения с собственным весом (например, приседания);
(Данные из медицинского журнала European Heart Journal )
Как определить, где граница между пользой и вредом в спортивных увлечениях?
Чрезмерные физические нагрузки не полезны для организма и для сердечно-сосудистой системы. Большинство профессиональных спортсменов, которые заканчивают карьеру в возрасте от 30 до 40 лет, в дальнейшем могут встречаться с серьезными проблемами сердца и сосудов. Например:
Взрослый человек должен сам принять решение, как и сколько заниматься спортом. Врачи рекомендуют регулярно всем людям проходить медицинские осмотры после 35-40 лет. Если по результатам УЗИ сердца доктор видит урежение ритма сердца или формирование гипертрофии миокарда левого желудочка, то в этом случае человек получит рекомендации к прекращению или снижению интенсивности физических нагрузок.
Как выстраивать тренировки с большими нагрузками?
Строгих рекомендаций по большим нагрузкам на сегодняшний день нет. Если вам больше 65 лет, то, прежде чем начать заниматься интенсивными тренировками, обязательно нужно посоветоваться с врачом. Если возраст меньше 65 лет, но человек знает, что у него есть сердечно-сосудистые заболевания, нужно проконсультироваться с кардиологом. Врач даст рекомендацию по уровню нагрузок.
Если вы молодой человек, то нужно задать себе вопрос: «Для чего мне нужны большие физические нагрузки?» Если это тренировки по бодибилдингу, и это не профессиональный спорт, нужно всегда помнить, что при слишком интенсивных тренировках будет страдать ваше сердце. Рекомендуется делать упор на такие нагрузки, чтобы вам было просто комфортно тренироваться и это не мешало повседневной деятельности.
Если у человека появляется дискомфорт при выполнении упражнений, одышка, то нужно обратиться к врачу, сделать УЗИ сердца и записать ЭКГ. И после уже принять решение о продолжении тренировок.
Если не заниматься спортом, будет ли сердцу хуже?
Низкая активность и прекращение физической деятельности могут привести к ожирению. Это основной фактор развития сердечно-сосудистых заболеваний. Занятия спортом полезны и необходимы для сердца и для сердечно-сосудистой системы. Из-за отсутствия физической активности происходит не только ожирение подкожно-жировой клетчатки (наиболее глубокая покровная ткань, которая располагается под дермой. — Прим. «СЭ»), но и ожирение в области кардиомиоцитов (мышечные клетки сердца. — Прим. «СЭ»). Это может приводить к таким проблемам со здоровьем, как:
— нарушение ритма сердца;
Всем людям обязательно нужно быть физически активными. Как минимум это прогулки по 30-40 минут в день, как максимум это фитнес-нагрузки и силовые упражнения для поддержания своей формы и жизненного тонуса.
Выделите ошибку в тексте
и нажмите ctrl + enter
Публикации в СМИ
Миокардит – воспаление сердечной мышцы
Практически любой термин на латинском языке с окончанием «ит» означает воспаление: бронхит – воспаление бронхов, тонзилит – воспаление миндалин и т.д. Миокардит – воспаление мышечной ткани сердца. Сродни с воспалением любой скелетной мышцы после растяжения или переохлаждения, что проявляется болью, нарушением функции мышцы, локальным отеком и покраснением, в сердечной мышце также возникает боль, снижение сократимости. Из-за воспаления замедляется ток импульсов по проводящей системе сердца – развивается блокада, нарушений сердечного ритма.
Миокардит может возникнуть при любом остром или хроническом вялотекущем инфекционном заболевании. Чаще всего миокардит развивается при вирусных инфекциях. К неинфекционным факторам, вызывающим миокардит, относятся некоторые лекарственные средства, в том числе антибиотики, сульфаниламиды и др., а также вакцины и прививки. Кроме того миокардит зачастую сопутствует системным заболеваниям соединительной ткани, например, системной красной волчанке, ревматиодному артриту, васкулитам. Среди причин воспаления миокарда особое место отводят ревматизму, при котором миокардит – одно из основных и ведущих проявлений болезни наряду с эндокардитом и перикардитом – воспаление внутренней и внешней оболочки сердца соответственно.
Также выделяют идиопатический (то есть без явной известной причины) миокардит, который носит название Абрамова-Фидлера. При этом при классическом течении болезни по данным осбледования и анализов крови не выявляется инфекция, которая спровоцировала воспаление миокарда.
По течению различают острый, подострый и хронический миокардит. При хроническом течении в зависимости от частоты рецидивов функция сердца может значительно снижаться и развивается хроническая сердечная недостаточность.
Достаточно часто миокардит не сопровождается существенными симптомами болезни и распознается только при инструментальном обследовании, проведенном иногда по другому поводу. Жалобы могут ограничиваться общей слабостью, дискомфортом в груди, сердцебиением, небольшим повышением температуры тела – неспецифические жалобы, при которых далеко не все обращаются к врачу, и практически никто не приходит к кардиологу.
В типичных, клинически выраженных случаях характерны жалобы на длительные, не связанные с физической нагрузкой, боли в области сердца, слабость, повышенную утомляемость, одышку и сердцебиение даже в покое, перебои в работе сердца. Температура тела чаще субфибрильная: 37-37,90С.
Миокардит начинается на фоне острого инфекционного заболевания или вскоре после него. Усиливается недомогание и появляются указанные выше жалобы. Иногда боль в сердце носит упорный длительный характер. Температура тела нормальная или слегка повышенная Степень выраженности симптомов определяется распространенностью воспалительного процесса в миокарде – какой объем сердечной мышцы вовлечен в воспаление и начинает хуже работать – сокращаться. Из за снижения тонуса миокарда увеличиваются размеры сердца, нарушается нормальная работа клапанов, снижается сердечный выброс. Миокардит может осложниться развитием острой сердечной недостаточности – повод для экстренной госпитализации и интенсивной терапии.
Миокардит может протекать в виде двух клинических форм: инфекционно-токсической (поражения сердца появляются в период выраженной интоксикации на фоне инфекции) и инфекционно-аллергической (инфекционный агент запускает избыточный иммунный ответ организма и собственные иммунные клетки начинают бороться и уничтожать свои же клетки в разных органах, в том числе сердца, которые по ряду признаков немного похожи на бактерии и вирусы. Поэтому иммунитет не может отличить клетки организма от вредоносных микробов. Именно поэтому инфекционно-аллергический миокардит может возникнуть и продолжаться и после окончания, вызвавшего его, инфекционного процесса.
Идиопатический миокардит
Идиопатический миокардит, при котором нет четкой установленной причины развития воспаления в миокарде, отличается более тяжелым, иногда молниеносным течением с быстрым развитием большого «дряблого» сердца и сердечной недостаточности. Без своевременной помощи, чаще всего, такой миокардит летальный или требует срочной пересадки сердца, что у нас в стране к сожалению возможно далеко не всегда. В большом сердце значительно замедляется кровоток, нарушается работа клапанов, резки снижается сердечный выброс. Стенки сердца растягиваются настолько, что даже после успешного лечения изменения в миокарде могут быть необратимыми. Смертельно опасны при идиопатическом миокардите как нарушения ритма, так и формирование тромбов внутри сердца из-за его расширения и турбулентного кровотока, которые могут попадать в головной мозг и легкие, приводя к фатальным тромбоэмболическим осложнениям – инфаркты легких, инсульты и т.д.
Миокардит у детей
Миокардит у ребенка, также как и у взрослого, возникает как результат инфекционного фактора. У детей в связи с несостоятельностью иммунного ответа на целый ряд бактерий и вирусов, с которыми взрослые больше «знакомы», даже нетяжелая инфекция может привести к генерализации – осложнению со стороны других органов, чаще сердца и почек. Для детского возраста характерно наличие двух видов миокардита:
Инструментальные методы обследования
В анализе крови повышается уровень показателей воспаления – лейкоциты, СОЭ, С-реактивный белок и т.д., но, в отличие от банальной инфекции при миокардите повышается уровень ферментов в крови – МВ-КФК и тропонин. Эти ферменты в норме находятся внутри мышечных клеток именно сердца. При воспалении, которое ведет, в том числе, к нарушению целостности мембран клеток, ферменты попадают в кровь и их уровень пропорционален числу поврежденных клеток. Так происходит при воспалении или повреждении миокарда во время инфаркта.
По ЭКГ регистрируются определенные изменения, характерные именно для миокардита, хотя, зачастую, сложно отличимые от ишемических. Практически всегда при миокардите по ЭКГ выявляются нарушения сердечного ритма и проводимости.
УЗИ сердца – снижение сократимости миокарда, расширение полостей сердца, накопление жидкости вокруг сердца и другие специфические изменения.
Прогноз
При миокардите Абрамова—Фидлера, миокардите на фоне сепсиса (тяжелейшая генерализованная инфекция и поражением практически всех органов) прогноз для жизни неблагоприятный – смертность до 50-60%.
При инфекционном миокардите, при своевременном и адекватном лечении в большинстве случаев миокардит протекает малосимптомно и заканчивается полным выздоровлением. Изредка изменения ЭКГ или по данным УЗИ сердца сохранятся надолго. Чаще всего признаков перенесенного миокардита нет через 2-3 месяца после окончания болезни. Другие формы миокардита с острым и подострым течением не менее чем в 1/3 случаев завершаются полным выздоровлением, а смертность в России достигает 5-10%.
Профилактика
Профилактика заключается в предупреждении и своевременном эффективном лечении инфекционных болезней. При появлении признаков инфекции необходимо консультироваться с врачом. Разумеется насморк можно лечить и дома, но вы не сможете без врача и элементарного обследования отличить «затянувшийся» насморк и начало воспалительного процесса в сердце. Также важно долечивать инфекционные заболевания. Не прекращать раньше времени терапию, в том числе антибиотиками, даже если вас уже ничего не беспокоит.
Если у Вас был миокардит необходимо с большей тщательностью и вниманием обследоваться и лечиться по поводу любой, даже «безобидной» инфекции. Если вам планируется проведение любого хирургического вмешательства, включая удаление зуба, бородавки или папилломы на коже и т.д., обязательно пройти антибиотикопрофилактику под контролем врача.
Показания к госпитализации
В этом вопросе все предельно просто. Подозрение на острый миокардит или обострение хронического миокардита является неоспоримым показанием к госпитализации. Дома миокардит не лечат, какой бы степени тяжести он не был. Тяжелейшие нарушения ритма и острая сердечная недостаточность может развиться внезапно, и вы упустите момент начала адекватного лечения.
Лечение миокардита проводится исключительно в стационаре при динамическом наблюдении врача. Назначаются антибиотики и противовоспалительные препараты вплоть до гормональных, снижается частота пульса и назначаются, при необходимости, препараты против нарушения сердечного ритма и проводимости.
Врач кардиолог, к.м.н. Зайкина Александра
Код вставки на сайт
Миокардит – воспаление сердечной мышцы
Практически любой термин на латинском языке с окончанием «ит» означает воспаление: бронхит – воспаление бронхов, тонзилит – воспаление миндалин и т.д. Миокардит – воспаление мышечной ткани сердца. Сродни с воспалением любой скелетной мышцы после растяжения или переохлаждения, что проявляется болью, нарушением функции мышцы, локальным отеком и покраснением, в сердечной мышце также возникает боль, снижение сократимости. Из-за воспаления замедляется ток импульсов по проводящей системе сердца – развивается блокада, нарушений сердечного ритма.
Миокардит может возникнуть при любом остром или хроническом вялотекущем инфекционном заболевании. Чаще всего миокардит развивается при вирусных инфекциях. К неинфекционным факторам, вызывающим миокардит, относятся некоторые лекарственные средства, в том числе антибиотики, сульфаниламиды и др., а также вакцины и прививки. Кроме того миокардит зачастую сопутствует системным заболеваниям соединительной ткани, например, системной красной волчанке, ревматиодному артриту, васкулитам. Среди причин воспаления миокарда особое место отводят ревматизму, при котором миокардит – одно из основных и ведущих проявлений болезни наряду с эндокардитом и перикардитом – воспаление внутренней и внешней оболочки сердца соответственно.
Также выделяют идиопатический (то есть без явной известной причины) миокардит, который носит название Абрамова-Фидлера. При этом при классическом течении болезни по данным осбледования и анализов крови не выявляется инфекция, которая спровоцировала воспаление миокарда.
По течению различают острый, подострый и хронический миокардит. При хроническом течении в зависимости от частоты рецидивов функция сердца может значительно снижаться и развивается хроническая сердечная недостаточность.
Достаточно часто миокардит не сопровождается существенными симптомами болезни и распознается только при инструментальном обследовании, проведенном иногда по другому поводу. Жалобы могут ограничиваться общей слабостью, дискомфортом в груди, сердцебиением, небольшим повышением температуры тела – неспецифические жалобы, при которых далеко не все обращаются к врачу, и практически никто не приходит к кардиологу.
В типичных, клинически выраженных случаях характерны жалобы на длительные, не связанные с физической нагрузкой, боли в области сердца, слабость, повышенную утомляемость, одышку и сердцебиение даже в покое, перебои в работе сердца. Температура тела чаще субфибрильная: 37-37,90С.
Миокардит начинается на фоне острого инфекционного заболевания или вскоре после него. Усиливается недомогание и появляются указанные выше жалобы. Иногда боль в сердце носит упорный длительный характер. Температура тела нормальная или слегка повышенная Степень выраженности симптомов определяется распространенностью воспалительного процесса в миокарде – какой объем сердечной мышцы вовлечен в воспаление и начинает хуже работать – сокращаться. Из за снижения тонуса миокарда увеличиваются размеры сердца, нарушается нормальная работа клапанов, снижается сердечный выброс. Миокардит может осложниться развитием острой сердечной недостаточности – повод для экстренной госпитализации и интенсивной терапии.
Миокардит может протекать в виде двух клинических форм: инфекционно-токсической (поражения сердца появляются в период выраженной интоксикации на фоне инфекции) и инфекционно-аллергической (инфекционный агент запускает избыточный иммунный ответ организма и собственные иммунные клетки начинают бороться и уничтожать свои же клетки в разных органах, в том числе сердца, которые по ряду признаков немного похожи на бактерии и вирусы. Поэтому иммунитет не может отличить клетки организма от вредоносных микробов. Именно поэтому инфекционно-аллергический миокардит может возникнуть и продолжаться и после окончания, вызвавшего его, инфекционного процесса.
Идиопатический миокардит
Идиопатический миокардит, при котором нет четкой установленной причины развития воспаления в миокарде, отличается более тяжелым, иногда молниеносным течением с быстрым развитием большого «дряблого» сердца и сердечной недостаточности. Без своевременной помощи, чаще всего, такой миокардит летальный или требует срочной пересадки сердца, что у нас в стране к сожалению возможно далеко не всегда. В большом сердце значительно замедляется кровоток, нарушается работа клапанов, резки снижается сердечный выброс. Стенки сердца растягиваются настолько, что даже после успешного лечения изменения в миокарде могут быть необратимыми. Смертельно опасны при идиопатическом миокардите как нарушения ритма, так и формирование тромбов внутри сердца из-за его расширения и турбулентного кровотока, которые могут попадать в головной мозг и легкие, приводя к фатальным тромбоэмболическим осложнениям – инфаркты легких, инсульты и т.д.
Миокардит у детей
Миокардит у ребенка, также как и у взрослого, возникает как результат инфекционного фактора. У детей в связи с несостоятельностью иммунного ответа на целый ряд бактерий и вирусов, с которыми взрослые больше «знакомы», даже нетяжелая инфекция может привести к генерализации – осложнению со стороны других органов, чаще сердца и почек. Для детского возраста характерно наличие двух видов миокардита:
Инструментальные методы обследования
В анализе крови повышается уровень показателей воспаления – лейкоциты, СОЭ, С-реактивный белок и т.д., но, в отличие от банальной инфекции при миокардите повышается уровень ферментов в крови – МВ-КФК и тропонин. Эти ферменты в норме находятся внутри мышечных клеток именно сердца. При воспалении, которое ведет, в том числе, к нарушению целостности мембран клеток, ферменты попадают в кровь и их уровень пропорционален числу поврежденных клеток. Так происходит при воспалении или повреждении миокарда во время инфаркта.
По ЭКГ регистрируются определенные изменения, характерные именно для миокардита, хотя, зачастую, сложно отличимые от ишемических. Практически всегда при миокардите по ЭКГ выявляются нарушения сердечного ритма и проводимости.
УЗИ сердца – снижение сократимости миокарда, расширение полостей сердца, накопление жидкости вокруг сердца и другие специфические изменения.
Прогноз
При миокардите Абрамова—Фидлера, миокардите на фоне сепсиса (тяжелейшая генерализованная инфекция и поражением практически всех органов) прогноз для жизни неблагоприятный – смертность до 50-60%.
При инфекционном миокардите, при своевременном и адекватном лечении в большинстве случаев миокардит протекает малосимптомно и заканчивается полным выздоровлением. Изредка изменения ЭКГ или по данным УЗИ сердца сохранятся надолго. Чаще всего признаков перенесенного миокардита нет через 2-3 месяца после окончания болезни. Другие формы миокардита с острым и подострым течением не менее чем в 1/3 случаев завершаются полным выздоровлением, а смертность в России достигает 5-10%.
Профилактика
Профилактика заключается в предупреждении и своевременном эффективном лечении инфекционных болезней. При появлении признаков инфекции необходимо консультироваться с врачом. Разумеется насморк можно лечить и дома, но вы не сможете без врача и элементарного обследования отличить «затянувшийся» насморк и начало воспалительного процесса в сердце. Также важно долечивать инфекционные заболевания. Не прекращать раньше времени терапию, в том числе антибиотиками, даже если вас уже ничего не беспокоит.
Если у Вас был миокардит необходимо с большей тщательностью и вниманием обследоваться и лечиться по поводу любой, даже «безобидной» инфекции. Если вам планируется проведение любого хирургического вмешательства, включая удаление зуба, бородавки или папилломы на коже и т.д., обязательно пройти антибиотикопрофилактику под контролем врача.
Показания к госпитализации
В этом вопросе все предельно просто. Подозрение на острый миокардит или обострение хронического миокардита является неоспоримым показанием к госпитализации. Дома миокардит не лечат, какой бы степени тяжести он не был. Тяжелейшие нарушения ритма и острая сердечная недостаточность может развиться внезапно, и вы упустите момент начала адекватного лечения.
Лечение миокардита проводится исключительно в стационаре при динамическом наблюдении врача. Назначаются антибиотики и противовоспалительные препараты вплоть до гормональных, снижается частота пульса и назначаются, при необходимости, препараты против нарушения сердечного ритма и проводимости.