можно ли пить алкоголь после коронографии
Алкоголь после стентирования и инфаркта – можно ли пить, и как не навредить здоровью?
Сердечно-сосудистая система страдает при приеме алкоголя в первую очередь. И если с ней есть какие-либо проблемы, то и с приемом алкоголя стоит проявить внимание и бдительность, а еще лучше – вовсе отказаться от подобных увлечений. Однако люди все равно задаются вопросом, можно ли принимать алкоголь после инфаркта, а также после стентирования сосудов. Стоит сразу отметить, что в первое время после подобного стоит исключить алкоголь полностью. Но как быть в дальнейшем, и как не навредить себе?
Алкоголь после инфаркта и стентирования: специфика болезни и процедур
Стентирование – это процедура по укреплению сосудов. Это искусственное хирургическое вмешательство, необходимое в ситуации, когда сосуды оказываются пораженными бляшками из холестерина. Врачи считают эту процедуру несложной, и она действительно проста в проведении, и обычно переносится легко. Однако после нее организм остается ослабленным, ему необходимо время на восстановление. Чтобы проще перенести реабилитационный период, не давать лишнюю нагрузку на сердце и сосуды, имеет смысл отказаться от спиртного хотя бы на несколько недель. Вредное влияние в этот период определенно будет излишним, и если вы рассчитываете на полное восстановление сосудов и сердца, на сохранение и улучшение своего здоровья, от алкоголя точно стоит отказаться.
В дальнейшем, спустя несколько недель, употреблять алкоголь уже можно – после разрешения врача. И даже более того, многие специалисты указывают, что он будет полезен. Однако необходимо соблюдать безопасные дозировки и ограничивать себя в этом отношении.
Кроме того, после стентирования следует соблюдать норму и по физическим нагрузкам. Любые проблемы с сердечно-сосудистой системой – это по определению опасное заболевание, как для мужчин, так и для женщин. Да и стентирование назначается не всем, предварительно необходимо провести исследование, найти причину проблем, устранить последствия. Основными причинами для назначения этого мероприятия являются:
Рассматривая возможность принять алкоголь после инфаркта и стентирования, стоит помнить, что в первые недели риск остается повышенным, а сердечно-сосудистая система требует к себе внимания и отсутствия нагрузок. В это время нельзя даже принимать холодный или горячий душ, и потому от алкоголя стоит отказаться даже при сильном желании его принять.
В каких дозах допустим алкоголь после инфаркта и шунтирования?
Можно ли принимать алкоголь после инфаркта миокарда? Здесь все остается точно так же, как и с шунтированием. В первое время прием алкоголя противопоказан категорически, а в дальнейшем необходимо придерживаться разумных дозировок. И как показала врачебная практика, если соблюдать эти дозировки и принимать алкоголь умеренно, а не отказываться от него полностью, можно принести определенную пользу здоровью.
Ответ на вопрос, можно ли алкоголь после инфаркта, уже понятен, но как быть с дозами и с выбором напитков? Здесь все обстоит довольно просто. От пива и легкого алкоголя лучше отказаться вообще. Однако человек может принимать небольшое количество крепкого спиртного – порядка 1-2 рюмок. От этого болезнь не обострится и нового приступа не будет. Если начат прием спиртного спустя несколько недель после медицинских мероприятий, с разрешения врача, это понизит риск развития ишемической болезни сердца и нового инфаркта. Однако при превышении дозировок может произойти неизбежное, в некоторых случаях возникает риск для жизни.
Разбираясь в вопросе, можно употреблять алкоголь после инфаркта, необходимо отметить, что регулярный прием небольших доз, которые указываются как разрешенные, не оказывает на организм такого негативного эффекта, как разовый прием больших доз. Если за один вечер выпивается много алкоголя, страдает и главная мышца организма – сердце, и вся сердечно-сосудистая система в целом. Такого лучше избегать, особенно после операции или болезней сердца. Перед приёмом алкоголя стоит проконсультироваться с наркологом.
Коронарография в вопросах и ответах. Информация для пациентов
Что такое коронарография (КАГ, коронарная ангиография)?
Стенокардия (ишемия миокарда, стенокардия напряжения) в вопросах и ответах
Что такое ишемия (стенокардия)? Как проявляется стенокарди.
медицинскую формулировку этого термина Вы найдете здесь
Как проводится это коронарография?
Острый коронарный синдром. Информация для пациентов
Что такое острый коронарный синдром (ОКС)? Острый коро.
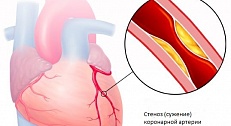
Под рентгенконтролем кончик катетера устанавливается у устья коронарной артерии, после чего вводится специальное контрастное вещество, видимое в рентгеновском излучении. Выполняется ряд рентгеновских снимков в разных проекциях (под разными углами), что позволяет увидеть внутренние контуры сердца, места сужений (стенозов) или расширений (аневризм).
Аспирин и сердечно-сосудистые заболевания. Информация для пациентов.
Как и зачем применять аспирин при заболеваниях сердца, как.
Необходим ли наркоз при проведении коронарографии?
Исследование проводится под местной анестезией, т.е. пациент находится в сознании, обезболивается только место пункции. Обычно дополнительно вводят седативные (успокаивающие) препараты. Исследование не сопровождается болевыми ощущениями, все остальные чувства сохранены.
Какие показания к проведению коронарографии?
В ответе на первый вопрос, мы уже отмечали, что КАГ чаще всего используется для определения возможности и тактики оперативного вмешательства. Т.о, показанием к коронарной ангиографии является решение о необходимости оперативного вмешательства у пациента и ишемической болезнью сердца. Решение о необходимости операции принимается пациентом на основании информации, полученной от врача. Если пациент категорически отказывается от хирургического вмешательства, то смысла в проведении коронарографии нет
Алкоголь и болезни сердца. Риск и польза.
Алкоголь и сердечнососудистые заболевания. Алкоголь и ишем.
В некоторых, чаще всего экстренных случаях, КАГ может использоваться как диагностическая процедура, когда состояние пациента не позволяет использовать иные методы диагностики, например, когда клиническая картина похожа на острый инфаркт миокарда, но уверенности в диагнозе нет. В таких случаях, если диагноз на исследовании подтверждается, то пациенту предлагают экстренное оперативное вмешательство.
Есть ли противопоказания к коронарографии?
в каждом случае врач обсудит с Вами вероятный риск и ожидаемую пользу от процедуры.
Какие осложнения могут развиться во время или после КАГ?
Коронарография, серьезная процедура, при проведении которой возможны не менее серьезные осложнения, для удобства восприятия осложнения указаны в таблице
Частота на 1000 проведенных исследований
Инвалидизирующие невралгические осложнения
Проходящие невралгические осложнения (транзиторная ишемическая атака)
Опасные нарушения ритма сердца (в том числе жизнеугрожающие)
Сосудистые осложнения (гематомы, кровотечения и т.д.)
Статины. Препараты для снижения холестерина.
Все, что Вы хотели знать о статинах, но не знали где спросит.
Как ведут пациента после проведения коронарной ангиографии?
После проведения коронарографии, пациент переводится в палату под наблюдение дежурного персонала, возможно, будет необходимость наблюдения в палате интенсивной терапии. Если во время процедуры были серьезные осложнения, то пациент может быть помещен в реанимационную палату.
Сколько времени необходимо находиться в больнице?
Плановая, неосложненная коронарная ангиография требует госпитализации от 1 до 2 суток. В мире коронарография выполняется в рамках т.н. офисной медицины, когда для проведения процедуры необходимо несколько часов, и нет необходимости проводить в больнице ночь. По нашим данным и РФ сейчас есть учреждения оказывающие данную услугу без госпитализации.
Есть ли альтернатива КАГ?
В некоторых случаях, когда нет уверенности в показаниях к коронарографии, врач может рекомендовать Вам проведение мультиспиральной компьютерной томографии сердца, где будут визуализированы и сосуды сердца. Это исследование не является полной альтернативой КАГ.
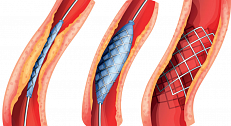
Стентирование сосудов сердца
Коронарное стентирование. Показания. Описание операции. Ос.
Сколько стоит проведение коронарографии?
Разброс цен в коммерческих и государственных медицинских учреждениях достаточно велик, от 14 до 45 тысяч рублей. Формирование стоимости зависит не только от самой процедуры, но и от ряда сопутствующих факторов. В ряде регионов проведение коронарной ангиографии входит в перечень услуг, оказываемых в рамках обязательного медицинского страхования.
Оглавление
Ряд серьезных заболеваний требует точной и быстрой постановки диагноза, благодаря чему удается не только избавить человека от неприятных симптомов, но и спасти его жизнь. В клиниках МЕДСИ используются современные диагностические методики, одна из которых – коронарография – чрезвычайно важна при наличии ишемической болезни сердца, нарушениях ритма и проводимости сердца и других патологиях сердечнососудистой системы. ИБС – заболевание, которое является одной из основных причин смертности во всех странах мира. ИБС диагностируется преимущественно у мужчин после 40 лет, однако коронарографию следует проходить при наличии показаний, вне зависимости от пола. Исследование применяется с середины 20 века, и в развитых странах является вторым по распространенности среди малоинвазивных процедур.
Что такое коронарография
Коронарная ангиография – малоинвазивное исследование сосудов сердца, в ходе которого врач получает рисунок сосудов сердца с помощью введения в артерии рентгенконтрастного вещества. Сегодня данная процедура считается одной из самых информативных в кардиологии в отношении патологии сосудов.
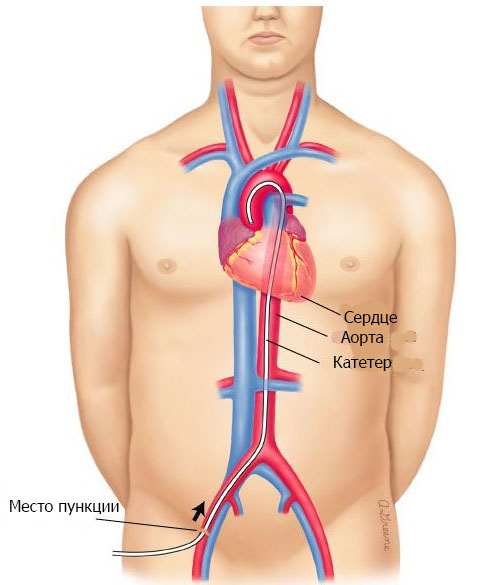
Инвазивность коронарографии заключается в выполнении прокола вены для введения специальной тонкой трубки – катетера, которая в ходе процедуры будет продвинута к сердцу. Ход продвижения катетера контролируется врачом с помощью оборудования. При коронарографии вводят рентгенконтрастное вещество – такое, которое способно поглощать рентгеновские лучи. Благодаря данному веществу и работе рентген-аппарата на экране монитора формируется картина сосудов, и врач может в деталях изучить места сужения артерий и степень данной патологии. Коронарография сосудов сердца редко требует общего наркоза, в подавляющем большинстве случаев достаточно местной анестезии. Исследование не требует длительной госпитализации и имеет высокую диагностическую ценность для определения состояния здоровья пациента, методики его лечения и объема необходимых хирургических манипуляций.
Виды коронарографии отличаются объемом проведения исследования:
В зависимости от методики проведения коронарография сердца может быть следующих видов:
Показания к коронарографии
Показаний к процедуре достаточно много, их список постоянно расширяется, но к наиболее часто встречающимся относят следующие:
Коронарографию сосудов проводят в том числе перед серьезными операциями по трансплантологии, а также для людей с профессиями повышенных рисков – летчиков, космонавтов и других.
Противопоказания
Процедура может быть проведена для любого пациента, однако ее откладывают или проводят с большой осторожностью в некоторых случаях.
При наличии у пациента таких состояний исследование по возможности не проводят до стабилизации здоровья, однако в экстренных случаях коронарография сосудов допустима, так как она имеет большую диагностическую ценность и может быть чрезвычайно важной для спасения жизни человека.
Подготовка к коронарографии
Перед процедурой пациент проходит различные исследования – крови, УЗИ сердца, электрокардиографию, нагрузочный тест и сдает другие анализы, полный список которых назначается лечащим врачом.
Коронарография выполняется в первой половине дня, натощак, и длится от 30 до 120 минут. Если исследование проводят амбулаторно, предварительной госпитализации не требуется, и пациент приходит утром сразу на коронарографию. В стационаре же госпитализация выполняется накануне.
Для уменьшения нервозности перед исследованием проводится инъекция препарата, успокаивающего нервную систему. В процессе выполнения процедуры пациент может наблюдать на экране ход коронарной ангиографии, общаться с врачом, но в некоторых случаях возможно также использование общего наркоза.
Для введения рентгенконтрастного вещества выполняется пункция артерии на руке или бедре, поэтому место пункции следует заранее освободить от волосяного покрова.
Как производится коронарография
Коронарография сердца проводится в специально оснащенной рентген-оборудованием операционной. Пациента подключают к датчикам электрокардиограммы, обрабатывают место прокола вены антисептиками и выполняют местное обезболивание. Когда операционное поле готово, сосуд прокалывают для введения катетера. Он представляет собой тонкую трубочку, которую врач продвигает к устью артерии, контролируя это продвижение с помощью аппаратуры. Когда устье артерии достигнуто, через конец катетера в месте пункции врач начинает подавать контрастное вещество, которое через катетер доходит до сосудов сердца. В это время выполняются рентген-снимки и видеозапись процесса заполнения сосудов веществом. И пациент, и врач могут следить за выполнением коронарографии на экране. Когда снимки сделаны, врач завершает процедуру, извлекая катетер и накладывая на место пункции давящую повязку.
Возможные осложнения
В перечень возможных осложнений входят следующие.
Однако все эти осложнения маловероятны, их суммарная частота составляет не более 2 %, а проведение исследований до процедуры и врачебное наблюдение после нее делают риски для пациентов минимальными.
После коронарографии
Сразу после завершения исследования на место прокола артерии накладывают салфетку и с силой фиксируют ее специальным прибором для остановки кровотечения. Через 10-15 минут салфетку меняют тугой повязкой. В ближайшие 5-10 часов пациент должен находиться под врачебным наблюдением в обычной палате. Срок пребывания в лечебном учреждении зависит в том числе от показателей свертываемости крови. Все это время пациент должен сохранять горизонтальное положение, не разрешается также сгибать руку или ногу, на которой проводилась пункция. Прием пищи возможен сразу после процедуры. Обычно пациент на второй день после процедуры полностью работоспособен и может покинуть палату. Врачи тщательно изучают полученные снимки и видео.
Преимущества проведения коронарографии в МЕДСИ
В клиниках МЕДСИ коронарография сосудов сердца проводится только врачами высшей категории. Для удобства пациентов и получения точных результатов мы предлагаем:
Коронарография сосудов в МЕДСИ позволяет быстро и точно установить диагноз и выбрать наиболее эффективную методику лечения болезни. Звоните, чтобы получить дополнительную информацию и записаться на прием к врачу.
Правила жизни пациентов после операции на открытом сердце (операции коронарного шунтирования)
У пациентов, которые перенесли операцию аорто-коронарного или маммаро-коронарного шунтирования, то есть операцию на открытом сердце, всегда много вопросов. Постараемся ответить на самые часто задаваемые.
Можно ли пить после шунтирования?
Алкоголь после шунтирования не противопоказан. Вопрос в его количестве. Алкоголь в умеренной дозе является даже профилактикой атеросклероза. Под умеренной дозой понимается один бокал (200 мл) вина в день для мужчины. Эквивалентом является 50 грамм крепких напитков. При этом нужно отметить, что именно в красном вине есть полифенолы, которые благотворно влияют на липидный обмен. Что касается женщин, то рекомендуемые дозы в два раза меньше, чему у мужчин. Доказано, что «непьющим» мужчинам и женщинам не стоит рекомендовать начинать употреблять алкоголь. К слову, в гранатовом соке также много полифенолов и его благотворное действие в плане профилактики атеросклероза тоже доказано.
Сколько живут после шунтирования?
После шунтирования жить можно достаточно долго. Например, не так давно у нас на коронарографии был пациент, с маммаро-коронарным шунтом 25 летней давности. По какому-то счастливому стечению обстоятельств во внутренней грудной артерии (a.mammaria) не формируются атеросклеротические бляшки. Это самый качественный и длительно живущий шунт. Эту операцию впервые в мире сделал профессор Колесов В.И., работавший в 1-м Ленинградском Медицинском институте. Венозные шунты имеют более ограниченное время жизни, чаще 8-10 лет. Кардиохирурги стараются подобрать оптимальную для пациента тактику операции, учитывая «важность» пораженной артерии и чаще комбинируют артериальные и венозные шунты. Иногда встречается полная артериальная реваскуляризация, что, конечно, прогностический очень хорошо для пациента. Надо отметит, что изменяющиеся (зарастающие) венозные шунты можно стентировать. Имплантация стента в полностью закрытый или суженный шунт встречается не так уж и редко. Иногда эндоваскулярные хирурги даже восстанавливают кровоток в собственных артериях пациента, даже если они были много лет закрыты. Все это становиться возможно благодаря современным эндоваскулярным (внутрисосудистым) технологиям.
Конечно, на время жизни после аорто-коронарного шунтирования также влияет наличие постинфарктных рубцов, их распространенность, снижение сократительной функции сердца, а также наличие сопутствующих заболеваний. Например, наличие сахарного диабета, особенно его декомпенсированной формы будет ухудшать прогноз. Самое важное, чтобы пациент соблюдал все предписания кардиолога: имел стабильное артериальное давление, целевые уровни «вредного» холестерина, следил за показателями углеводного обмена, а также сохранял рекомендованную двигательную активность.
Диета после шунтирования/питание после шунтирования
По поводу диеты можно выделить два основных направления: во-первых, это ограничение животных жиров. К животным жирам относятся продукты, изготавливаемые из мяса, молока, мясных субпродуктов. Также холестерина слищком много в яичном желтке и икре. Самая правильная диета для кардиологического пациента – это средиземноморская. Она богата овощами (кроме картофеля), зеленью, рыбой, морепродуктами, зерновыми. Употребление мяса должно свестись к 1-2 разам в неделю. Предпочтение следует отдавать нежирным сортам мяса – индейке, куриной грудке, дичи. Рыба может использоваться и речная, и морская. Морская рыба богата полиненасыщенными жирными кислотами, которые борются с процессом атеросклероза.
Во-вторых, нужно стараться избегать «простых» легкоусвояемых углеводов. К ним в первую очередь относятся сахар и белая мука. Эти рекомендации в большей степени относятся к пациентам с сахарным диабетом и нарушением толерантности к углеводам («преддиабет»)? Но и просто пациентам после шунтирования не повредят. Для этого стоит избегать мучного и сладкого. Гарниры должны быть представлены овощами, бурым или диким рисом, макаронами из твердых сортов пшеницы.
Реабилитация после шунтирования
Этап реабилитации после шунтирования очень важен. В общем от того насколько правильно будет проведен этот этап лечения зависит и дальнейшее выздоровление. Реабилитацию после шунтирования следует разделить на три этапа. Первый этап начинается еще в стационаре, когда пациент начинает делать под контролем врача по лечебной физкультуре дыхательные упражнения и начинает ходить. Второй продолжается в санатории, где постепенно увеличивают нагрузку в виде ходьбы под контролем специалистов и адаптируют пациента к повседневной жизни. Если операция шунтирования была плановая и послеоперационный период протекал спокойно, то переносимость нагрузки у пациента постепенно возрастает и становиться лучше, чем до операции. Собственно, для этого операция и делалась. Несмотря на то, что часто грудину во время операции открывают, а потом соединяют металлическими скобками, бояться, что она разойдется, не нужно. С другой стороны, нужно знать, что грудина срастается в течение 3-х месяцев и в течение этого времени надо ограничивать ассиметричные движения в верхнем плечевом поясе, отказаться от привычки закладывать руки за спину или носить что-то тяжелое в одной руке или на одном плече. У пациентов, которым делали операцию из миниинвазивного доступа очень повезло – с этими вопросами они не столкнуться. Третий этап- амбулаторный. Это самостоятельные тренировки в домашних условиях под четким руководством лечащего кардиолога, который с помощью нагрузочных проб может оценит в правильном ли режиме Вы тренируетесь.
Упражнения после шунтирования/Тренировки после шунтирования
Боли после шунтирования/Осложнения после шунтирования
Боли есть у всех пациентов после шунтирования в раннем послеоперационном периоде. Болит послеоперационная рана. Важно понимать, что сердце через несколько дней после операции коронарного шунтирования работает практически в «нормальном режиме». Плохое самочувствие пациента, помимо болей связано еще со снижением гемоглобина, иногда реакцией мозга на искусственное кровообращение. Важно:
Секс после шунтирования. Половая жизнь после шунтирования
Эректильная дисфункция частая проблема для наших пациентов, ведь по механизму возникновения она схожа с ишемической болезнью сердца, так как связана с недостаточным расширением артерий. Для большинства мужчин выходом из этой ситуации является прием ингибиторов фосфодиэстеразы 5 типа, то есть Виагры, Сиалиса и так далее. Сами эти препараты никакой дополнительной нагрузки на сердце не вызывают. Есть только одно важное правило – их ни в коем случае нельзя сочетать с нитропрепаратами (нитроглицерин, нитроспрей, нитросорбид, моночинкве, кардикет и так далее) из-за риска резкого снижения артериального давления. Если наши пациенты вынуждены принимать нитраты, то основные препараты для лечения эректильной дисфункции им противопоказаны.
Перелеты после шунтирования. Можно ли летать после шунтирования?
После шунтирования летать можно, если нет каких-либо других ограничений и послеоперационный период прошел спокойно. Первый перелет возможен через 10 дней. Об этом мы можем говорить с уверенностью, так как все наши пациенты, прооперированные в Германии возвращались на самолете домой именно в этот период. Все пациенты после шунтирования принимаю пожизненно малые дозы аспирина. А это хорошая профилактика артериальных тромбозов в том числе во время перелетов.
Одними из факторов риска длительных перелетов являются обезвоживание организма и застой крови в венах ног. Важно пить достаточно жидкости и, при длительных перелетах, не забывать вставать и разминаться.
Ключевую роль в жизни пациента после операции на открытом сердце играет врач-кардиолог. Поэтому принципиально важно найти врача, которому пациент доверил бы свое здоровье. Правильнее всего в этой ситуации ориентироваться на имидж клиники и на опыт конкретного доктора. Ошибкой будет надеяться на кардиохирурга, который проводил операцию. У сердечно-сосудистых хирургов совершенно другая специализация.
Чем чаще пульс, тем выше потребность мышцы сердца в кислороде и тем больше крови требуется сердцу для нормальной работы. Одна из важных задач кардиолога – обеспечить пациенту достаточно редкий пульс для уменьшения потребности сердца в крови, но и не слишком редкий, чтобы в головном мозге кровоток сохранялся на достаточном уровне. Обычно идеальный пульс для пациента после шунтирования- 55-60 уд/мин. Основные препараты, которые мы используем для урежения пульса это бета- адреноблокаторы (бисопролол, метопролол, небиволол и др). Они не только урежают пульс в покое, но и уменьшают реакцию пульса на физические и эмоциональные нагрузки.
После коронарного шунтирования 99% пациентов нуждаются в приеме статинов. Никакие побочные эффекты от приема статинов (по большому счету это только возможные боли в мышцах) не могут сравниться с той пользой, которую дает замедление процесса атеросклероза у наших пациентов.
Сразу после шунтирования походы к кардиологу будут достаточно частые. Это зависит от того как прошел послеоперационный период, были ли осложнения, находился ли пациент на реабилитации. В дальнейшем, когда состояние становиться стабильным, достаточно посетить кардиолога 1-2 раза в год. На приеме врач оценит давление, пульс пациента, выявит возможные проявления стенокардии, сердечной недостаточности. Оптимально выполнить нагрузочный тест- стресс- эхокардиографию, который поможет оценить работу сосудов сердца после операции. ЭКГ и УЗИ сердца в покое не дадут достаточной информации о функциональном состоянии сердца, а соответственно, косвенной информации о проходимости шунтов. Контроль липидограммы (расширенного анализа на холестерин) позволит врачу отрегулировать дозу статинов. Помните, что для пациентов, перенесших операцию на сердце, целевой показатель холестерина липопротеидов низкой плотности («вредный холестерин») 1,5-1,8 ммоль/л, что значительно ниже, чем у других категорий пациентов!
Пациентам, перенесшим операцию на сердце следует незамедлительно обратиться к врачу при проявления первых признаков стенокардии. Боли, жжение или тяжесть за грудиной, которые возникают при физической нагрузке, прекращаются при ее остановке и реагируют на прием нитроглицерина – это повод срочно обратиться к врачу, в т.ч. вызвав скорую помощь. Внезапно возникшие или прогрессирующие симптомы стенокардии часто являются предвестником скорого инфаркта.