можно ли пить алкоголь при дисбактериозе
Питание при дисбактериозе. Важные нюансы.
Дисбактериоз — это изменение привычной микрофлоры организма человека. Данная болезнь проявляется из-за врожденных аномалий желудочно-кишечного тракта, кишечных инфекций, облучения или перенесенной операции. Но все-таки главной причиной появления этого недуга является употребление разных антибиотиков.
Характерными признаками дисбактериоза являются:
Главное составляющее лечение — это правильное питание.
Лечение питанием не имеет в виду, полное ограничение количества порции или соблюдение временных промежутков ее приема. Кушать можно, сколько хочется, и когда захочется. Просто слушайте свой организм, потому что он лучший ваш советчик.
Для развития нормальной микрофлоры кишечника в рацион должны входить продукты или препараты с содержанием бифидобактерий или лактобактерий, которые восстановят микрофлору. К ним относятся картофельный, рисовый, тыквенный экстракты, а также морковный сок и молочная сыворотка.
При синегнойном нарушении нужно есть, как можно больше красного сладкого перца и черную смородину.
При стафилококковом — чеснок, землянику, чернику, малину.
При протейном обострении для питания подойдут малина, клюква, чеснок.
При кандиозном — помогут мята, фенхель, брусника, черемша. При гнилостном воспалении, под рукой нужно иметь тмин, бруснику и смородину.
При обострении главными блюдами должны быть: протертые каши, для удобства можно использовать блендер, супы на воде или слабом бульоне, кисели из черники и вишни, сухари, крепкий чай. Постепенно можно добавлять разварную рыбу, паровые котлеты, протертый творог, мясные фрикадельки.
КИШЕЧНЫЙ ДИСБАКТЕРИОЗ
Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Что понимают под дисбактериозом?
Какие методы диагностики являются современными и достоверными?
Какие лекарственные препараты применяются при дисбактериозе?
Нормальная микробная флора кишечника
Количество анаэробов (пептострептококки, бактероиды, клостридии, пропионобактерии) составляет около 10% в тонкой и до 20% в толстой кишке. На долю энтеробактерий приходится 1% от суммарной микрофлоры слизистой оболочки.
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост несвойственных нормальной микрофлоре микроорганизмов.
Расщепление непереваренных пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические продукты микробного метаболизма (кадаверин, гистамин и другие амины) выводятся с мочой и в норме не оказывают влияния на организм. При утилизации микробами неперевариваемых углеводов (клетчатки) образуются короткоцепочечные жирные кислоты. Они обеспечивают клетки кишки энергоносителями и, следовательно, улучшают трофику слизистой оболочки. При дефиците клетчатки может нарушаться проницаемость кишечного барьера вследствие дефицита короткоцепочечных жирных кислот. В результате кишечные микробы могут проникать в кровь.
Под влиянием микробных ферментов в дистальных отделах подвздошной кишки происходит деконъюгация желчных кислот и преобразование первичных желчных кислот во вторичные. В физиологических условиях от 80 до 95% желчных кислот реабсорбируется, остальные выделяются с фекалиями в виде бактериальных метаболитов. Последние способствуют нормальному формированию каловых масс: тормозят всасывание воды и тем самым препятствуют излишней дегидратации кала.
Дисбактериоз
В понятие дисбактериоза кишечника входит избыточное микробное обсеменение тонкой кишки и изменение микробного состава толстой кишки. Нарушение микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Следовательно, дисбактериоз является бактериологическим понятием. Он может рассматриваться как одно из проявлений или осложнение заболевания, но не самостоятельная нозологическая форма.
Крайней степенью дисбактериоза кишечника является появление бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Состав микрофлоры кишечника нарушается при болезнях кишечника и других органов пищеварения, лечении антибиотиками и иммунодепрессантами, воздействиях вредных факторов внешней среды.
Клинические проявления дисбактериоза зависят от локализации дисбиотических изменений.
Дисбактериоз тонкой кишки
При дисбактериозе тонкой кишки численность одних микробов в слизистой оболочке тонкой кишки увеличена, а других уменьшена. Отмечается увеличение Eubacterium (в 30 раз), α-стрептококков (в 25 раз), энтерококков (в 10 раз), кандид (в 15 раз), появление бактерий рода Acinetobacter и вирусов герпеса. Уменьшается от 2 до 30 раз количество большинства анаэробов, актиномицетов, клебсиелл и других микроорганизмов, являющихся естественными обитателями кишечника.
Причиной дисбактериоза могут быть: а) избыточное поступление микроорганизмов в тонкую кишку при ахилии и нарушении функции илеоцекального клапана; б) благоприятные условия для развития патологических микроорганизмов в случаях нарушения кишечного пищеварения и всасывания, развития иммунодефицита и нарушений проходимости кишечника.
Повышенная пролиферация микробов в тонкой кишке приводит к преждевременной деконъюгации желчных кислот и потере их с калом. Избыток желчных кислот усиливает моторику толстой кишки и вызывает диарею и стеаторею, а дефицит желчных кислот приводит к нарушению всасывания жирорастворимых витаминов и развитию желчнокаменной болезни.
Бактериальные токсины и метаболиты, например фенолы и биогенные амины, могут связывать витамин В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки. Это ведет к уменьшению высоты ворсинок и углублению крипт. При электронной микроскопии выявляется дегенерация микроворсинок, митохондрий и эндоплазматической сети.
Дисбактериоз толстой кишки
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами и различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
Клинические особенности дисбактериоза
Особенностей клинического течения заболевания у больных с различными вариантами дисбактериоза толстой кишки, по данным бактериологических анализов кала, в большинстве случаев установить не удается. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми. Вероятно, это связано со снижением у них антагонистических свойств нормальной микрофлоры кишечника и, прежде всего, частым отсутствием бифидобактерий.
Особенно большую опасность представляет псевдомембранозный колит, развивающийся у некоторых больных, длительно лечившихся антибиотиками широкого спектра действия. Этот тяжелый вариант дисбактериоза вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile, которая размножается в кишечнике при угнетении нормальной микробной флоры.
Основным симптомом псевдомембранозного колита является обильная водянистая диарея, началу которой предшествовало назначение антибиотиков. Затем появляются схваткообразные боли в животе, повышается температура тела, в крови нарастает лейкоцитоз. Эндоскопическая картина псевдомембранозного колита характеризуется наличием бляшковидных, лентовидных и сплошных «мембран», мягких, но плотно спаянных со слизистой оболочкой. Изменения наиболее выражены в дистальных отделах ободочной и прямой кишок. Слизистая оболочка отечная, но не изъязвлена. При гистологическом исследовании обнаруживают субэпителиальный отек с круглоклеточной инфильтрацией собственной пластинки, капиллярные стазы с выходом эритроцитов за пределы сосудов. На стадии образования псевдомембран под поверхностным эпителием слизистой оболочки возникают экссудативные инфильтраты. Эпителиальный слой приподнимается и местами отсутствует; оголенные места слизистой оболочки прикрыты лишь слущенным эпителием. На поздних стадиях болезни эти участки могут занимать большие сегменты кишки.
Очень редко наблюдается молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
Таким образом, оценка клинической значимости дисбиотических изменений должна основываться прежде всего на клинических проявлениях, а не только на результатах исследования микрофлоры кала.
Методы диагностики
Диагностика дисбактериоза представляет собой сложную и трудоемкую задачу. Для диагностики дисбактериоза тонкой кишки применяют посев сока тонкой кишки, полученного с помощью стерильного зонда. Дисбактериоз толстой кишки выявляют с помощью бактериологических исследований кала.
Микробная флора образует большое количество газов, в том числе водорода. Это явление используют для диагностики дисбактериоза. Концентрация водорода в выдыхаемом воздухе натощак находится в прямой зависимости от выраженности бактериального обсеменения тонкой кишки. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Для диагностики дисбактериоза применяют также нагрузку лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается (рис. 1).
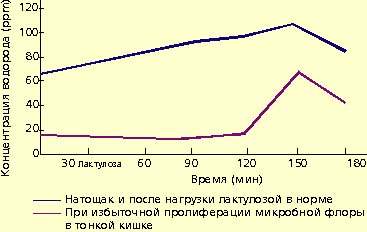 |
| Рисунок 1. Концентрация водорода в выдыхаемом воздухе |
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов — бифидобактерий и уменьшение количества молочнокислых палочек. Увеличивается количество кишечных палочек, энтерококков, клостридий, стафилококков, дрожжеподобных грибов и протея. У отдельных бактериальных симбионтов появляются патологические формы. К ним относятся гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т. д.
Углубленное изучение микробиоценоза показало, что традиционные методы не позволяют получить истинную информацию о состоянии микрофлоры кишечника. Из 500 известных видов микробов в целях диагностики обычно изучаются лишь 10-20 микроорганизмов. Важно, в каком отделе — в тощей, подвздошной или толстой кишках — исследуется микробный состав. Поэтому перспективы разработки клинических проблем дисбактериоза в настоящее время связывают с применением химических методов дифференциации микроорганизмов, позволяющих получить универсальную информацию о состоянии микробиоценоза. Наиболее широко для этих целей используются газовая хроматография (ГХ) и газовая хроматография в сочетании с масс-спектрометрией (ГХ-МС). Этот метод позволяет получить уникальную информацию о составе мономерных химических компонентов микробной клетки и метаболитов. Маркеры такого рода могут быть определены и использованы для детектирования микроорганизмов. Главным преимуществом и принципиальным отличием этого метода от бактериологических является возможность количественного определения более 170 таксонов клинически значимых микроорганизмов в различных средах организма. При этом результаты исследования могут быть получены в течение нескольких часов.
Проведенные нами исследования микробиоценоза в крови и биоптатов слизистой оболочки тонкой и толстой кишок у больных с синдромом раздраженного кишечника позволили обнаружить отклонения от нормы до 30-кратного увеличения или уменьшения многих компонентов. Существует возможность оценки изменений микрофлоры кишечника на основании данных анализа крови методом ГХ-МС-микробных маркеров.
 |
Лечение
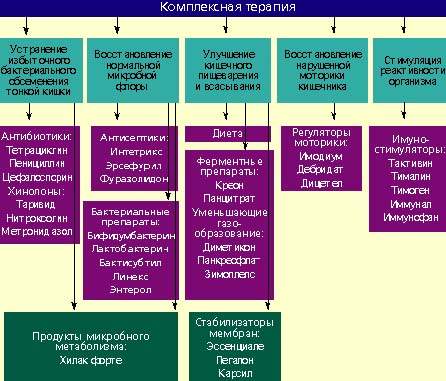
Лечение дисбактериоза должно быть комплексным (схема) и включать в себя следующие мероприятия:
Антибактериальные препараты
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке. Наиболее широко применяются антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (таривид, нитроксолин) и метронидазол.
Однако антибиотики широкого спектра действия в значительной степени нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях, сопровождающихся нарушениями всасывания и моторики кишечника, при которых, как правило, отмечается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики назначают внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, лечение лучше проводить препаратами, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: таривид, палин, метронидазол (трихопол), а также бисептол-480, невиграмон.
Антибактериальные препараты назначают в течение 10–14 дней. В случае появления в кале или кишечном соке грибов показано применение нистатина или леворина.
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Cl. difficile.
В этом случае срочно делают посев кала на Cl. difficile и назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7-10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина Cl. difficile используют холестирамин (квестран).
Бактериальные препараты
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общей дозы и способны в какой-то мере выполнять физиологическую функцию нормальной микробной флоры. Бактериальные препараты можно назначать без предварительной антибактериальной терапии или после нее. Применяют бифидумбактерин, бификол, лактобактерин, бактисубтил, линекс, энтерол и др. Курс лечения длится 1-2 месяца.
Возможен еще один способ устранения дисбактериоза — воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. К таким препаратам относится хилак форте. Он создан 50 лет назад и до настоящего времени применяется для лечения больных с патологией кишечника. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочной кислоты, лактозы, аминокислот и жирных кислот. Эти вещества способствуют восстановлению в кишечнике биологической среды, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд. нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 недель в сочетании с препаратами антибактериального действия или после их применения.
Совсем недавно появились сообщения о возможности лечения острой диареи, ассоциированной с антибактериальной терапией и Cl. difficile, большими дозами пре- и пробиотиков.
Регуляторы пищеварения и моторики кишечника
У больных с нарушением полостного пищеварения применяют креон, панцитрат и другие панкреатические ферменты. С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, т. к. они стабилизируют мембраны кишечного эпителия. Пропульсивную функцию кишечника улучшают имодиум (лоперамид) и тримебутин (дебридат).
Стимуляторы реактивности организма
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен составлять в среднем 4 недели. Одновременно назначаются витамины.
Профилактика дисбактериоза
Первичная профилактика дисбактериоза представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
Влияние употребления красного вина на микробиом человека
Полифенолы, вещества растительного происхождения, присутствуют в питании практически каждого человека, содержатся в чае, кофе, вине, фруктах, овощах и шоколаде в наибольшем количестве. В процессе переваривания пищи в тонкой кишке и включения в печеночно-кишечную циркуляцию выделяемые из нее полифенолы практически не подвергаются изменениям, поступая в интактном виде в толстую кишку. Здесь олигомеры полифенолов взаимодействуют с кишечной микрофлорой. Jung CM et al., а затем и Rodríguez Vaquero MJ. et al. показали, что полифенолы обладают противовоспалительным эффектом. Данные вещества обладают антимикробной активностью и, связываясь с мембранами бактериальных клеток, способны ингибировать их рост и развитие. Таким образом, дальнейшей задачей для исследования было выяснить, способны ли эти вещества вносить изменения в кишечный микробиом и работать как пребиотики. Решением данного вопроса занялись ученые из США.
Методы
В исследование включены 10 здоровых мужчин в возрасте 45-50 лет. Условием включения было, в том числе, отсутствие приема антибиотиков, пробиотиков, пребиотиков или витаминов в ближайшие 3 месяца перед началом исследования. Далее выполнено рандомизированное проспективное исследование. После 15-дневного периода полного воздержания от алкоголя, участники последовательно принимали красное вино с предварительным удалением оттуда алкоголя (272 мл/день), красное вино с наличием в нем алкоголя (272 мл/день), и джин (100 мл/день) в течение 20 дней каждый. Каждому участнику выполнены анализы кала на ПЦР для определения ДНК бактерий в кале. Также происходил забор биохимического анализа крови на уровень альбумина, глюкозы, C-реактивного белка, липидный спектр (триглицериды, ЛПНП, общий холестерин); регулярно измерялось артериальное давление. В моче после суточного сбора определялся уровень полифенолов, а именно ресвератола и его метаболитов при употреблении красного вина без алкоголя и этилглюкуронида при употреблении обычного красного вина.
Результаты
Состав кишечного микробиома изменялся на протяжении всего исследования. В сравнении с начальным периодом, в котором прием алкоголя был исключен, прием вина привел к существенному увеличению количества бактерий групп Enterococcus, Prevotella, Bacteroides, Bifidobacterium, Bacteroides uniformis, Eggerthella lenta, and Blautia coccoides–Eubacterium rectale (P
Алкоголь и изменения микрофлоры кишечника: современные представления
Цель обзора: представить современное видение участия этанола в изменениях кишечной микрофлоры как одного из факторов прогрессирования алкогольного заболевания печени.
Заключение. Экспериментальные исследования показали, что уменьшение этанолиндуцированной проницаемости кишечника, эндотоксемии и, как следствие, воспаления в печеночной ткани может быть достигнуто с помощью антибиотиков, пре- и пробиотиков. Это открывает возможность использования препаратов, направленных на восстановление кишечного микробиома, для эффективного лечения алкогольной болезни печени.
Бакулин Игорь Геннадьевич — д. м. н., профессор, заведующий отделом гепатологии ГБУЗ МКНЦ ДЗМ. 111123, г. Москва, ш. Энтузиастов, д. 86. E-mail: igbakulin@yandex.ru
Шаликиани Нино Важаевна — аспирант отдела гепатологии ГБУЗ МКНЦ ДЗМ. 111123, г. Москва, ш. Энтузиастов, д. 86. E-mail: nino_shalikiani@yahoo.com
Кишечная микрофлора — высокоорганизованная система, реагирующая качественными и количественными изменениями на состояние организма в различных условиях жизнедеятельности, здоровья и болезни. В настоящее время отмечается повсеместное возрождение интереса к кишечной микрофлоре, ее влиянию на здоровье и болезни человека. Развитие новых молекулярно-генетических технологий, позволяющих идентифицировать многочисленные виды бактерий, которые не поддаются культивированию, послужило стимулом для углубленного изучения микрофлоры человека. Внешние факторы могут в значительной степени изменять таксономический и функциональный состав микрофлоры, способствуя развитию различных заболеваний, в том числе сахарного диабета, неалкогольной болезни печени, ожирения. К таким факторам в полной мере можно отнести этанол [8].
БИОЛОГИЧЕСКИЕ ЭФФЕКТЫ ЭТАНОЛА
Избыточный бактериальный рост и дисбиоз кишечника
Алкоголь приводит к избыточному бактериальному росту в тонком кишечнике. Это неоднократно было продемонстрировано в различных исследованиях. Например, почти у половины больных алкоголизмом в аспирате тощей кишки обнаружено увеличение общего числа бактерий с преобладанием анаэробных микроорганизмов [10]. Сходная картина выявлена у пациентов с алкогольным циррозом печени. В более поздних работах J. C. Bode и соавт. выявляли синдром избыточного бактериального роста (СИБР) у лиц, злоупотребляющих алкоголем, при помощи дыхательного водородного теста [8]. Аналогичные результаты получены T. Hauge и соавт., обнаружившими избыточный рост бактерий в двенадцатиперстной кишке больных алкоголизмом [18]. Наличие СИБР описано также в экспериментальных моделях алкогольной болезни печени (АБП) [34].
Предполагается, что в основе избыточного роста микроорганизмов лежат нарушение оттока желчи, дисмоторика кишечника, снижение кислотности в желудке и изменения иммунного статуса под влиянием этанола. CИБР может привести к повреждению слизистой оболочки тонкой кишки и нарушению всасывания витаминов (В 1, В 6, В 12, А, Е, К, фолиевой кислоты), цинка и других нутриентов, что обусловливает истощение пациентов. Как у здоровых лиц, так и у больных алкоголизмом наблюдается нарушение всасывания воды и натрия после приема алкоголя [21].
В условиях интенсивного роста бактерии начинают усиленно метаболизировать этанол. В результате как в просвете кишечника, так и в портальном кровотоке повышается концентрация ацетальдегида — одного из решающих факторов в патогенезе АБП [6].
Помимо избыточного роста бактерий, алкоголь приводит к изменению таксономического состава микрофлоры — дисбиозу, который представляет собой дисбаланс в бактериальной композиции кишечника, нарушающий нормальное функционирование ЖКТ.
Клинические исследования показали, что у пациентов с алкогольным циррозом печени доля бактероидов ( Bacteroidetes ) в толстой кишке уменьшается, а число протеобактерий ( Proteobacteria ) увеличивается по сравнению с этими показателями у больных алкоголизмом без цирроза печени [24]. В другом исследовании у больных с продвинутой стадией АБП выявлялось более высокое содержание Prevotellaceae в кале, чем у пациентов с циррозом печени в исходе гепатита В или у здоровых лиц контрольной группы [13]. В исследованиях A. W. Yan и соавт. обнаружен обильный рост Bacteroidetes и Verrucomicrobia в слепой кишке мышей после внутрижелудочной подачи алкоголя в течение 3 недель, в то время как Firmicutes (в том числе Lactobacillus, Pediococcus, Leuconostoc и Lactococcus ) преобладали в контрольной группе [34]. В исследовании L. Bull-Otterson и соавт. изучалось влияние алкоголя на кишечную микрофлору путем метагеномного анализа фекалий мышей [12]. Изначально доминировавшими штаммами были бактероиды и фирмикуты. Под влиянием алкоголя равновесие сместилось в сторону грамотрицательных протеобактерий (с 1% до 19%) и актинобактерий (с 0% до 18%).
Алкоголь меняет (увеличивает) pH в просвете толстого кишечника. Изменения среды могут изменить конкурентное преимущество различных бактериальных сообществ. Например, содержание в кишечной микробиоте Alcaligenes faecalis (тип протеобактерий), выживающих в условиях повышенного pH, увеличивается [9].
Изменения проницаемости кишечной стенки
Бактериальная транслокация — это миграция жизнеспособных бактерий из просвета кишечника в мезентериальные лимфатические узлы и портальный кровоток в результате нарушения барьерной функции кишечника. Прием алкоголя может увеличить проницаемость кишечной стенки как у здоровых людей, так и у пациентов с АБП [23].
Долгое время изучался вопрос, непосредственно ли этанол нарушает целостность кишечной стенки. Исследования in vitro продемонстрировали, что для нарушения кишечного барьера необходима концентрация этанола более 1% (по данным некоторых исследований, вплоть до 5%). Такая высокая концентрация этанола не может быть достигнута в дистальной части кишечника [14].
Исследования показывают, что решающую роль в нарушении барьерной функции кишечника играет продукт метаболизма этанола — ацетальдегид. Влияние последнего на кишечную проницаемость дозозависимо. В достижении необходимой концентрации ацетальдегида в просвете кишечника принимают участие и представители микробиоты. Кишечные бактерии наряду с эпителиоцитами расщепляют этанол до ацетальдегида (при этом доминирует роль бактерий), дальнейшее расщепление до ацетата протекает гораздо менее интенсивно. Это приводит к повышению уровня ацетальдегида в просвете кишечника [13].
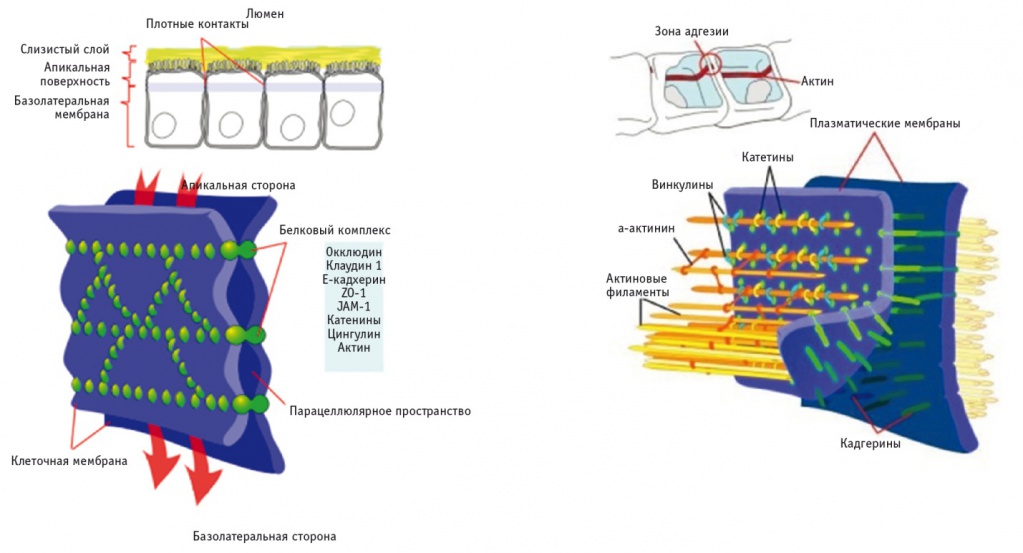
Ацетальдегид воздействует на белки плотного и адгезионного контакта, которые сохраняют целостность кишечной стенки и препятствуют проникновению макромолекул через эпителиальный слой. К белкам плотного контакта (ПК) относятся окклюдины и клаудины. Под белками ПК располагаются белки адгезионного контакта. В их число входят кадгерины, внеклеточная часть которых в присутствии ионов кальция взаимодействует с подобной молекулой на соседней клетке, обеспечивая слипание клеток; белки-адаптеры, налаживающие связь между трансмембранными молекулами клеточной адгезии и элементами цитоскелета; пучки актиновых филаментов. Белки адгезионного контакта не составляют физического барьера для макромолекулярной диффузии, но регулируют целостность ПК [28] ( рис. ).
Рис. Схема взаимодействия белков в плотном и адгезионном контакте [2]
Роль оксида азота в нарушении барьерной функции кишечника
Роль эндотоксемии в развитии алкогольной болезни печени
Нарушение проницаемости кишечной стенки приводит к «утечке» бактериальных эндотоксинов. В норме эндотоксины выводятся с калом и только незначительное количество их может проникать через кишечную стенку и попадать в кровоток. По различным данным, уровень эндотоксемии у больных АБП в 5-20 раз выше, чем у здоровых индивидов. Эндотоксины и эндотоксининдуцированные макрофаги, в свою очередь, повышают проницаемость кишечной стенки, тем самым замыкая порочный круг.
Активация клеток Купфера эндотоксинами происходит посредством двух типов рецепторов — CD14 и TLR4. CD14 — это поверхностный рецептор без цитоплазматического домена, TLR4 — трансмембранный белок с цитоплазматическим доменом, который нековалентно связан с белком MD2. CD14 связывает липополисахариды (ЛПС), далее этот комплекс распознается TLR4. CD14 имеет растворимую форму, которая облегчает трансфер ЛПС в комплекс TLR4/MD2. Связь между CD14 и ЛПС осуществляется посредством ЛПС-связывающего белка [24].
Наряду с эндотоксинами, бактериальная ДНК, пептидо-гликаны и флагелины также попадают в кровоток и играют роль в прогрессировании АБП. Бактериальную ДНК выявляют в плазме крови больных алкогольным циррозом печени [15]. ДНК бактерий распознается TLR9-рецепторами и повышает чувствительность печени к эндотоксининдуцированному поражению.
ПЕРСПЕКТИВЫ ЛЕЧЕНИЯ АЛКОГОЛЬНОЙ БОЛЕЗНИ ПЕЧЕНИ
Изучение этанолиндуцированных изменений микрофлоры кишечника приобретает значимость, так это может открыть новые пути лечения АБП. Например, антибактериальная терапия подавляет избыточный бактериальный рост и улучшает прогноз АБП. Оптимальными лекарственными средствами в этом случае могут быть рифаксимин, пенициллины, метронидазол, пероральные фторхинолоны. По поводу метронидазола данные противоречивы, так как его применение может привести к росту уровня ацетальдегида в просвете толстой кишки за счет подавления анаэробной флоры и увеличения содержания аэробных бактерий с избыточной экспрессией алкогольдегидрогеназы [32]. Под влиянием ципрофлоксацина, напротив, не только подавляется рост кишечной микрофлоры, но и происходит снижение уровня ацетальдегида и активности кишечной алкогольдегидрогеназы [33].
В эксперименте после приема пероральных антибактериальных препаратов широкого спектра действия (полимиксин B и неомицин) и пробиотиков (лактобактерий) не только резко снижался уровень эндотоксинов, но и уменьшалась тяжесть алкогольного поражения печени у крыс [6].
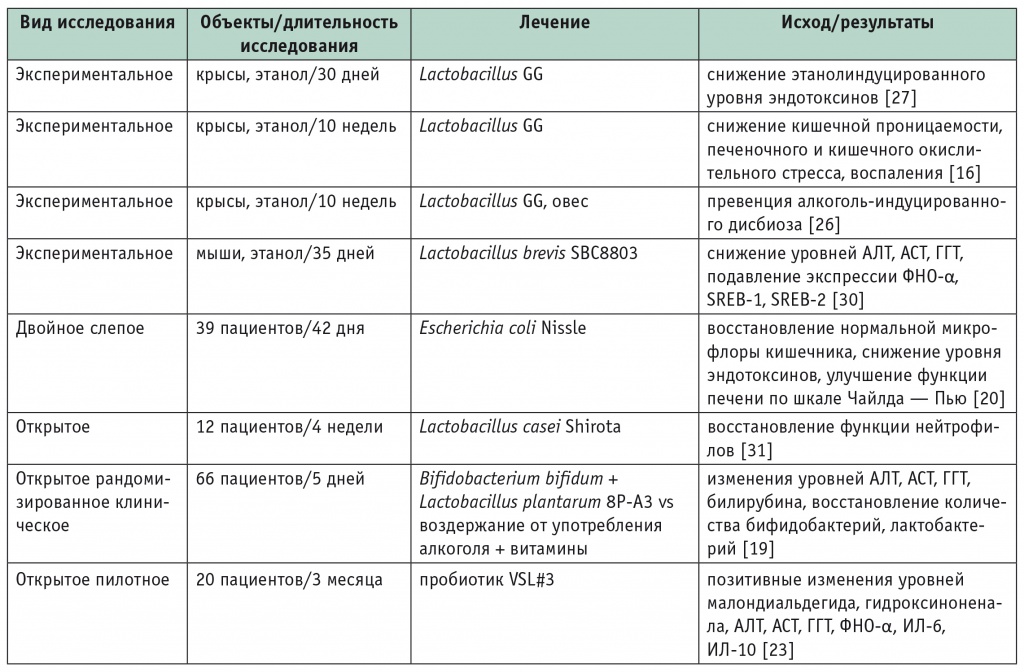
Данные об эффектах про-, пре- и симбиотиков при АБП получены в основном в экспериментальных исследованиях. L. rhamnosus Gorbach — Golding (LGG) является наиболее часто используемым пробиотиком. Одним из первых исследований, продемонстрировавших благоприятные эффекты приема пробиотиков, была работа A. A. Nanji и соавт., которые показали значительное снижение уровня эндотоксинов и тяжести алкогольного поражения печени у крыс на фоне приема лактобактерий [27]. В другом исследовании с использованием лактобактерий отмечено, что применение LGG значительно уменьшает повреждение ткани печени у крыс с алкогольным стеатогепатитом. Улучшение достигается за счет подавления миграции бактерий из кишечника и подавления окислительного стресса и воспаления как в кишечнике, так и в печени [17]. В работах E. Mutlu и соавт. показано, что ежедневное потребление алкоголя в течение 10 недель значительно меняет состав кишечной микрофлоры у крыс. Процесс удается предотвратить при одновременном приеме лактобактерий [26].
Пилотное исследование C. Loguercio и соавт., где лактобактерии применялись у пациентов с алкогольным циррозом печени, выявило статистически значимое улучшение печеночных проб в виде снижения уровня АЛТ, а также уменьшения содержания ФНО- α [23].
Влияние пробиотиков на течение алкогольного заболевания печени
Примечание. АЛТ — аланинаминотрансфераза; АСТ — аспартатаминотрансфераза; ГГТ — гамма-глутамилтранспептидаза; ИЛ — интерлейкин; ЛДГ — лактатдегидрогеназа; ФНО — фактор некроза опухоли; SREB — sterol regulatory element-binding protein (белок, связывающий стеролрегулирующие элементы).
J. S. Bajaj и соавт. в рандомизированном контролируемом исследовании показали, что прием кисломолочного продукта с пробиотиками Streptococcus thermophilus, L. bulgaricus, L. acidophilus, Bifidobacteria и L. casei свыше 60 дней может привести к регрессу минимальный печеночной энцефалопатии у пациентов с неалкогольным циррозом печени [3].
При приеме пробиотиков может произойти не только регресс энцефалопатии, но и снижение уровней билирубина, аминотрансфераз и функционального класса цирроза печени по Чайлду — Пью [24]. Таким образом, клинико-экспериментальные данные о применении пре- и пробиотиков позволяют говорить о положительных клинических эффектах использования указанных групп препаратов при АБП, в том числе для регресса алкоголь-индуцированных изменений кишечной микрофлоры.
конкуренция с патогенными бактериями за продукты питания;
заполнение рецепторов адгезии.
Алкоголь может быть одним из основных факторов, влияющих на состав и функции микрофлоры кишечника. В число биологических эффектов этанола входят развитие синдрома избыточного бактериального роста в тонкой кишке, нарушение барьерной функции кишечника, а также таксономические изменения микрофлоры кишечника, которые заключаются в повышении роста грамотрицательных протеобактерий. Избыточный бактериальный рост в тонкой кишке, в свою очередь, может быть причиной нарушенного всасывания и дефицита нутриентов, а протеобактерии могут стать источником эндотоксинов, которые активируют клетки Купфера, способствуют синтезу провоспалительных цитокинов и воспалению печени, а также стимуляции фиброгенеза.
Экспериментальные и клинические исследования показали, что уменьшение этанолиндуцированной проницаемости кишечника, эндотоксемии и, как следствие, воспаления в печени может быть достигнуто с помощью антибиотиков и пре- и пробиотиков, что открывает возможность использования препаратов, направленных на восстановление кишечного микробиома, для эффективного лечения алкогольной болезни печени.