можно ли пить алкоголь при конъюнктивите
Влияние алкоголя на орган зрения
Чрезмерное употребление алкоголя отрицательно сказывается на состоянии печени, сердца и других систем организма. Вредит этиловый спирт и здоровью глаз. Ученые давно изучают механизм влияния алкоголя на зрение человека и констатируют, что спиртное не щадит зрительные органы и может даже привести к слепоте.
Офтальмологи пришли к выводу, что злоупотребление спиртосодержащими напитками может привести к заболеваниям роговицы, сетчатки, аметропии (нарушению способности зрительного органа преломлять световые лучи). Очень часто люди, страдающие алкоголизмом, сталкиваются с такой патологией, как катаракта — помутнение хрусталика. В некоторых случаях алкоголь может привести к полной и необратимой слепоте.
Работа всех систем организма и глаз, в первую очередь, зависит от кровоснабжения. Существует расхожее мнение о пользе алкоголя, так как он, якобы, расширяет сосуды, а это улучшает кровоток. Многие алкогольные напитки действительно действуют как сосудорасширяющие средства. Однако эффект держится недолго и сразу сменяется резким продолжительным сужением сосудов, что может приводить к образованию тромбов. В результате ограничивается доступ к органам кислорода, молекулам которого сложнее перемещаться по сосудам из-за сгустков. Глаза, как и любой орган человека, нуждаются в постоянном питании кислородом. Регулярное употребление алкоголя приводит к кислородному голоданию тканей глаза. В глазах темнеет, получаемое ими изображение становится размытым. Сильная интоксикация может вызвать частичную и полную потерю зрения у человека.
Этиловый спирт препятствует также нормальному питанию зрительного нерва, из-за чего отмирают волокна, которые уже невозможно восстановить. Этот процесс является необратимым и может привести к неизлечимой слепоте. Человек, находящийся в запое, может не заметить, что постепенно теряет способность хорошо видеть. Все эти проблемы возникают не из-за разового употребления спиртосодержащего напитка, а вследствие систематического пьянства.
Необходимо знать, что частое употребление спиртосодержащих напитков, неизбежно приводит к ослаблению зрения или даже к полной его утрате в особо тяжёлых случаях. Изменения накапливаются незаметно, в течение многих лет, но могут развиться и стремительно от разового приёма некачественного алкоголя. И, к сожалению, специалисты бессильны в таких случаях — утрата зрения становится необратимой. Отравление некачественным спиртным может приводить не только к ухудшению или полной потере зрения, но и к смерти.
Временное влияние алкоголя на глаза может заметить каждый, даже пребывая в легком опьянении. Пьяный человек воспринимает окружающую действительность не так, как трезвые люди. Размеры предметов и расстояния между ними уменьшается. К тому же возникает диплопия — двоение в глазах. Спирт воздействует на центр мозга, который обеспечивает работу зрительных функций. Работа глазных мышц замедляется, зрительные оси смещаются. Все это приводит к раздвоению картинки. Симптомы исчезают, как только человек протрезвеет. Алкоголь, благодаря своей сверхактивной формуле, обладает невероятной способностью проникать во все структуры, пробивая самые надёжные защиты организма. Особенно непоправимые разрушения происходят в мозгу — самой закрытой системе, но не для алкоголя. Алкоголь сносит все изощрённые защиты и наносит урон наиважнейшим управляющим функциям. В процессе зрения, как и во всех прочих процессах нашего организма, важную роль играет не только физиологическое здоровье самого органа восприятия, но и качественная расшифровка сигнала в соответствующем отделе мозга. Воздействие алкоголя разрушительно как для мозга, так и для самого глаза. Сосудосуживающее действие спиртовых соединений, особенно в большой концентрации, ведёт к серьёзному травмирующему спазмированию сосудов сетчатки и зрительного нерва.
О том, что в органах зрения начались патологические изменения, могут свидетельствовать такие симптомы, как размытость картинки, чувство недостатка освещения (в глазах потемнело), сухость, рези, дискомфорт в глазах, ощущение песка под веками. Человек в состоянии алкогольного опьянения, не задумываясь, начинает тереть глаза грязными пальцами, занося в глаз целый букет различной патогенной флоры. Возникающие из-за этого воспаления, конъюнктивиты и прочие осложнения могут привести к ухудшению зрения.
Самым ярким маркёром того, влияет ли алкоголь на зрение, является диплопия, или эффект раздвоения изображения, хорошо знакомое тем, кто напивался до этого состояния. Во-первых, это довольно доказательное ощущение зависимости чёткости картинки от дозы принятого алкоголя, а во-вторых, если вы допились до такого состояния, можете быть уверены — ваш организм испытывает стресс, опасный для всех жизненно важных систем.. Запредельная интоксикация зрительных нервов и затылочных долей мозга, отвечающих за зрение, приводит к замедлению и десинхронизации движения глазных яблок, за счёт чего изображение претерпевает различные «забавные» искажения. Но если в случае кривых зеркал, это называется «комнатой смеха», то, говоря о пьянице, речь идёт уже о фильме ужасов, где он сам себе режиссёр, постановщик и главный герой. Регулярная интоксикация зрительной системы, приводит к частичной или полной её атрофии.
Также большие дозы алкоголя приводят к расширению зрачка, независимо от интенсивности освещения. Это вызывает снижение цветовосприятия, уменьшение угла обзора, так называемое «тоннельное зрение», замедление реакции на смену изображения. Помимо чисто зрительных функций, глаза входят в вестибулярную систему, определяющую правильное расположение человека в пространстве. Поэтому сбой в зрительном восприятии, может закончиться потерей равновесия, нарушением координации и тошнотой.
Никому не придёт в голову говорить, что надо исключить алкоголь из жизни, как абсолютное зло. Вредным любое вещество становится из-за несоблюдения норм и правил употребления. Спирты нашли применение во многих сферах человеческой деятельности, особенно в медицине, а бокал хорошего вина не чаще одного раза в неделю не принесёт ничего, кроме пользы и удовольствия.
Что делать и чего не делать при конъюнктивите?
К каким последствиям приводит самолечение конъюнктивита, и как лечить его правильно?
Увы, на начальных стадиях люди не спешат к специалисту, пытаясь снять покраснение самостоятельно. Делать этого категорически не стоит, ведь заболевание может быть заразно и чревато осложнениями. К каким же последствиям приводит самолечение конъюнктивита, и как лечить его правильно?
Конъюнктивит — какой он и чем опасен?
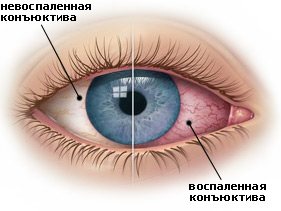
Конъюнктивит — заболевание, которое сопровождается покраснением глаз, жжением, зудом, слезотечением. Существует несколько видов конъюнктивита, каждый из которых требует «своего» лечения и может привести к серьезным осложнениям при его отсутствии.
Вирусный
Заподозрить его стоит, если к общим симптомам присоединяется реакция на яркий свет, нечеткость зрения, появляются выделения из глаз, которые со временем усиливаются. Могут быть боли в области ушей, появление бугорков (лимфатических узлов) возле ушей и на шее.
Этот вид конъюнктивита опасен тем, что заразен, может распространиться на веки (блефарит), роговицу (кератит), ведет к резкому падению остроты зрения.
Бактериальный (гнойный)
Признаки бактериального конъюнктивита схожи с инфекционной формой. Покраснение наступает резко, глаза гноятся. Отекают, слипаются и покрываются коркой веки, а в нижнем своде образуется нитеобразная слизь.
В этом случае очень важно соблюдать гигиену, иначе воспалительный процесс перейдет на роговицу. Также гной может скопиться в передней камере глаза (гипопион).
Грибковый
Грибковый конъюнктивит вызывают порядка 50 видов грибков. Он сопровождается изъязвлением конъюнктивы, образованием зеленоватого налета, пленок. Выделения из глаз часто отсутствуют или незначительны. Чем позже обнаружен грибок, тем сложнее его лечить. А попытки справиться с ним самостоятельно могут и вовсе привести к гибели глаза.
Важно: вирусный, грибковый и бактериальный конъюнктивиты заразны. А при отсутствии лечения перетекают в хроническую форму.
Аллергический
На него укажут отечность век и зуд. Причем чем сильнее больной трет глаза, пытаясь избавиться от дискомфорта, тем ярче проявляются симптомы.
Часто такой вид конъюнктивита возникает при аллергии на пыльцу растений (поллинозе) или контактные линзы. Лечить самостоятельно его нельзя, это может спровоцировать еще большую аллергическую реакцию.
Травматический и химический
Эти виды конъюнктивита связаны с воздействием на глаза внешних факторов. При травматическом — это попадание в глаз инородного тела. Сопровождается болью, давящими, колющими ощущениями, чувством распирания и песка в глазу.
Как правило, воспаление конъюнктивы при этом происходит в одном глазу, и часто больной догадывается, как получил травму. Не пытайтесь сами достать инородное тело! Срочно обратитесь к врачу!
Химические конъюнктивиты связаны с попаданием в глаз веществ, в составе которых есть кислоты и щелочи. Эти компоненты вызывают ожог, который ведет к воспалению слизистой. Ожог глаз — это экстренная офтальмологическая ситуация, он может привести к слабовидению.
Лечение конъюнктивита: чем поможет офтальмолог?
Стратегию лечения врач выбирает в зависимости от вида конъюнктивита. Болезнь лечат с помощью медикаментов, промываний и физиопроцедур.
Медикаменты
При аллергическом конъюнктивите необходимо установить причину и прекратить контакт с аллергеном. Параллельно назначают противоаллергенные, противоотечные препараты, капли для снятия воспаления, витамины и другие общеукрепляющие средства.
Бактериальные конъюнктивиты лечат антибиотиками. Их одновременно назначают внутрь и наружно, курс обычно составляет 7–14 дней. Инфекционный вид лечат противовирусными, иммуностимулирующими и бактерицидными препаратами местного (капли, мази, гели) или общего действия.
Медикаментозная терапия при грибках глаза сложная, включает местные и общие противогрибковые и иммуноукрепляющие средства. В особых случаях ставят капельницы.
При травмах, ожогах врач назначит ранозаживляющие, противоотечные, противомикробные средства в форме капель, спреев При тяжелом течении любого вида конъюнктивита может быть назначен курс уколов.
Промывания
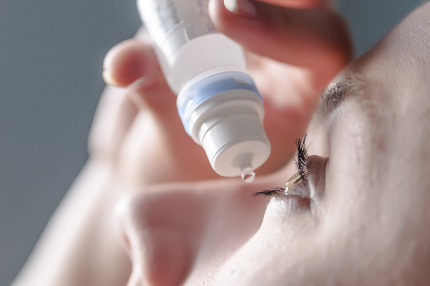
При конъюнктивите крайне важно соблюдать правила гигиены, поэтому курс лечения включает частые промывания глаз. Для этого назначают растворы, травяные отвары с обеззараживающим действием или просто чистую воду.
Для проведения процедуры есть специальные емкости (маленькие рюмки овальной формы) и приспособления (шприцы, груши ).
Физиотерапия
Физиолечение при конъюнктивите предполагает введение лекарственных средств с помощью методов физического воздействия — тока (электрофорез), лазера (лазерофорез), магнита (магнитофорез), ультразвука (фонофорез)
Используют растворы с противоаллергенным, противоотечным, антисептическим, ранозаживляющим, смягчающим, противовоспалительным действием.
Покраснение и зуд в глазах: что делать?
При первых признаках конъюнктивита следует немедленно обратиться к офтальмологу. Но возможность посетить специалиста «здесь и сейчас» есть не всегда. Поскольку заболевание может быть заразным, нужно соблюдать меры предосторожности.
Правила гигиены до визита к врачу:
Исключение — попадание в глаза химических веществ. В этом случае, напротив, обильно промойте глаза кипяченой водой.
Заметили покраснение, слезоточивость и зуд глаз? Не ждите, когда «само пройдет», и не занимайтесь самолечением.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Вирусный конъюнктивит: главное – мойте руки
Поделиться:
Медсестра Людочка в фильме «Покровские ворота» предупреждала пациента: «Осень – самое гриппозное время» и предлагала держать ноги в тепле. Для вирусных конъюнктивитов осень тоже активный сезон. И к справедливому совету Людочки не допускать охлаждения ног добавим напоминание о соблюдении гигиены. Большинство вирусных конъюнктивитов – это болезни грязных рук.
Микромир многообразен. В соответствии с различными серотипами (вариации в пределах вида микроорганизмов – ред.) возбудителей выделим аденовирусный и герпетический конъюнктивит.
Вирусы разные, лечим одинаково… почти
У них разная клиническая картина, но назначается одно и то же лечение: антисептические препараты в виде капель (прежде назначали сульфацил натрия, сейчас есть более современные антисептики) и глазные интерфероны (тоже в каплях). Противовирусных глазных капель с селективным, то есть избирательным действием на разные типы вирусов, нет.
У аденовируса много разновидностей, этот возбудитель широко распространён в природе, у него высокая контагиозность, или, говоря простым языком, заразность, то есть способность передаваться от больных людей здоровым.
Аденовирусным конъюнктивитом чаще болеют дети. Эту клиническую форму именуют ещё фарингоконъюнктивальной лихорадкой, а инфекцию называют «мокрой», так как она сопровождается обильным слезотечением, насморком, кашлем и чиханием. В болезнь вовлекаются верхние дыхательные пути, возникает фарингит, ларингит, недомогание протекает с лихорадкой. Входные ворота вируса – слизистые верхних дыхательных путей или глаз. Заражение происходит воздушно-капельным путём либо через контакт (грязные руки, инфицированные предметы).
Эта форма самая лёгкая среди других вирусных конъюнктивитов. Для неё характерна сезонность, пик приходится на время простуд, конъюнктивит может присоединиться к уже протекающему заболеванию или послужить началом процесса.
Сразу капать
Начинается аденовирусный конъюнктивит остро. От бактериальных конъюнктивитов аденовирусные отличаются прежде всего отсутствием обильного отделяемого. Склеенные с утра реснички говорят скорее о подозрении на бактериальное заражение. При аденовирусном конъюнктивите отделяемое скудное, сероватого цвета, умеренно гиперемированная (отёчная) или покрасневшая слизистая, но характерны выраженная резь и боль в глазах, светобоязнь. Состояние очень неприятное, к тому же оно может отягощаться лихорадкой, болью в горле и пр.
Есть такое заблуждение, что вирусные процессы односторонние. Это верно не для всех видов вируса. Аденовирусный конъюнктивит – двусторонний процесс: к воспалённому глазу через день-два присоединяется другой. С первых симптомов заболевания надо незамедлительно капать в глаза антисептические препараты и глазные интерфероны. В целом тактика лечения зависит от тяжести процесса. Возможно, для профилактики вторичной бактериальной инфекции врач назначит антибиотики. Если выражен отёчный синдром – пропишет антигистаминные препараты и местные противоотёчные средства.
Аденовирусный конъюнктивит хорошо поддаётся лечению, нетяжёлая его форма может пройти и сама собой. Есть одно «но». После конъюнктивитов остаётся синдром сухого глаза, до исчезновения симптомов непременно надо использовать увлажняющие глазные капли. Но на зрение конъюнктивиты, по счастью, не влияют; правда, и возникнуть они могут как у человека с нарушением зрения, так и у капитана дальнего плавания, не знающего, что такое очки и линзы.
Глаз как карта звёздного неба
Существует форма аденовирусного конъюнктивита, которая называется эпидемический кератоконъюнктивит. Вызывают его другие серотипы вирусов, он возникает вспышками, чаще в больницах, как госпитальная инфекция, и протекает тяжело. Он тоже двусторонний: в процесс заболевания вовлекается сначала один глаз, затем другой.
Я перенесла этот конъюнктивит, когда была молодым доктором, работала в стационаре, в детском отделении. К вечеру рабочего дня появилось ощущение инородного тела в глазу под нижним веком. Думаю, что я усугубила своё состояние тем, что воздействовала на глаз механически, пытаясь по всем правилам извлечь несуществующую соринку. На следующий день болезнь захватила второй глаз.
При этом типе конъюнктивита появляется выраженный отёк нижнего века и сужение глазной щели. Пациентам кажется, что их глаза уменьшились в размерах. Конечно, такого произойти не может, но отёк мешает нормально видеть.
На второй стадии болезни в процесс включается роговица. В 80 % случаев под эпителием появляются инфильтраты (участки живой ткани с увеличенным объёмом и повышенной плотностью) в виде белых точек, зрение затуманивается. Высыпаний бывает очень много, в медицине поражённая роговица называется «карта звёздного неба». Постепенно инфильтраты рассасываются, зрение восстанавливается. Но пока болезнь в активной фазе, пациенты чувствуют светобоязнь, спазмы век, дискомфорт в глазах. Увеличиваются, твердеют, болят околоушные лимфатические узлы.
По счастью, и этот тип конъюнктивита проходит, не оставляя следов, за исключением необходимости некоторое время использовать увлажняющие капли.
Старый знакомый герпес
Особняком среди вирусных конъюнктивитов стоит герпесный. У вируса герпеса собственная история взаимоотношений с человеком. Он проникает в нервные стволы организма и живёт там, активизируясь в неблагоприятные для носителя вируса периоды: после долгого пребывания на солнце или прогулки с промокшими ногами можно обнаружить на губах герпетические пузырьки. Но они возникают и на других слизистых, например, носа или глаз. Провоцирует герпетическую инфекцию стресс. Например, ребёнок отправился в первый класс, это радость, но и волнение – герпес тут как тут.
Герпетический конъюнктивит, как правило, протекает односторонне. Второй глаз не присоединяется. Зато болезнь захватывает роговицу. Лечится этот тип конъюнктивита почти так же, как и прочие вирусные: надо использовать антисептические капли и глазной интерферон плюс противогерпетические препараты на основе ацикловира.
Определить, с каким видом вируса больной встретился, и назначить лечение может только врач. На начальном этапе болезни можно промывать глаза настоем ромашки, календулы, чаем: травы – растительные антисептики. Но не стоит ограничиваться только этими средствами. С вирусом надо бороться медикаментозно.
А вот капать антибиотики следует только при бактериальном конъюнктивите, первичном или вторичном. Его первый признак – обильный гной в глазах. Если ребёнок (конъюнктивитами чаще болеют дети) проснулся со «склеенными» ресничками, промойте ему глаза, для этих целей подойдёт и крепкий чай, закапайте антисептиком. И отправляйтесь к врачу. Возможно, вам порекомендуют капли с антибиотиком.
Профилактика конъюнктивитов такая же, как и любых других вирусных заболеваний: гигиена рук, витаминно-минеральные комплексы. Отдельно назову витамин D. Напомню также, что недолеченные конъюнктивиты могут рецидивировать. Наиболее часто случаются рецидивы при герпетической инфекции.
Ирина Смирнова, кандидат медицинских наук, врач-офтальмолог, директор офтальмологических центров «ГЛАЗКА».