можно ли пить аспирин при пневмонии
Диагностика, лечение и профилактика пневмонии
Врач должен изучить историю болезни и провести медицинский осмотр, включая прослушивание легких.
При подозрении на пневмонию, доктор обычно проводит следующие анализы:
Анализы крови используются для подтверждения инфекции и определения типа микроорганизмов, вызывающих инфекцию. Однако точная идентификация не всегда возможна. Повышенные лейкоциты в общем анализе крови и С-реактивный белок в биохимическом анализе косвенно указывают на наличие бактериального воспаления в организме.
Рентгенограмма грудной клетки. Это позволяет врачу определить локализацию воспаления легких.
Пульсоксиметрия – измерение уровня кислорода в крови. Пневмония нарушает газообмен в легких.
Анализ мокроты. Образец отделяемого из легких (мокроты) берется после глубокого кашля и анализируется, чтобы помочь точно определить возбудителя инфекции.
Врач может назначить дополнительные анализы, если пациент старше 65 лет, находится в больнице или имеются серьезные симптомы или проблемы со здоровьем. Они могут включать в себя:
Компьютерная томография. Послойное исследование лёгочной ткани, чтобы получить более детальное изображение легких.
Пункция плевральной полости. Если в плевральной полости выявляется жидкость, ее извлекают, вставляя иглу между ребрами в плевральную полость, в полученной жидкости исследуют клеточный состав и сеят на специальные среды, пытаясь выявить возбудителя.
Лечение пневмонии
Лечение пневмонии направлено на подавление инфекции и предотвращение осложнений. Людей с внебольничной пневмонией обычно можно лечить в домашних условиях с помощью лекарств. Большинство симптомов пропадает через несколько дней или недель, чувство усталости может сохраняться в течение месяца или более.
Конкретные методы лечения зависят от типа возбудителя и тяжести пневмонии, возраста и общего состояния здоровья пациента. Варианты включают в себя:
Антибиотики. Эти лекарства используются для лечения бактериальной пневмонии. Обычно до получения результатов микробиологического обследования назначают антибиотик широкого спектра действия. Может потребоваться время, чтобы определить тип бактерий, вызывающих пневмонию, и выбрать подходящий антибиотик для лечения. Если состояние пациента не улучшается, обычно в течение 2-3 дней, производится смена антибиотика.
Лекарства от кашля. Поскольку кашель помогает выводить мокроту из легких, не стоит полностью избавляться от кашля. Кроме того, вы должны знать, что очень мало исследований посвящено эффективности отпускаемых без рецепта лекарств от кашля. Если вы решите принимать средство от кашля, то используйте минимально возможную дозу, которая поможет вам отдохнуть. Отдельно следует упомянуть отхаркивающее препараты, которые облегчают отхождение мокроты, не угнетают кашлевой рефлекс.
Жаропонижающие/Обезболивающие. Вы можете принимать их по мере необходимости для снижения высокой температуры и уменьшения дискомфорта в грудной клетке при плевральной боли. К ним относятся такие препараты, как парацетамол, аспирин, Ибупрофен и другие противовоспалительные препараты.
Госпитализация при пневмонии
Может потребоваться госпитализация, если:
Госпитализация осуществляется либо в терапевтические отделения, либо в отделения интенсивной терапии, если необходима коррекция жизненных функций.
Дети могут быть госпитализированы, если:
Образ жизни и домашние средства
Эти советы помогут вам быстрее восстановиться и снизить риск осложнений:
Уделите отдыху больше времени. Не возвращайтесь на учебу или на работу, пока температура не станет нормальной и не прекратится кашель с мокротой. Будьте осторожны, даже когда вы начинаете чувствовать себя лучше: поскольку пневмония может рецидивировать, лучше не возвращаться к повседневной работе, до полного восстановления. Во всех действиях советуйтесь с лечащим врачом.
Пейте много жидкости, особенно воды.
Принимайте препараты, как это предписано лечащим врачом. До полного выздоровления.
Подготовка к визиту врача
Следует начать с посещения терапевта или вызова врача скорой помощи. Эти специалисты могут направить к инфекционисту или пульмонологу при необходимости.
Вот некоторая информация, которая поможет вам подготовиться к встрече и узнать, чего ожидать.
Что ты можешь сделать:
Вот некоторые основные вопросы, которые следует задать врачу:
Будьте готовы ответить на вопросы, которые может задать ваш врач:
Для профилактики пневмонии:
Аспирин – пить или не пить, чтобы хорошо и долго жить?
Не один раз на приеме сталкивалась с ситуацией, когда пациент без явной патологии сам себе назначил кардиомагнил (или тромбоАСС, аспирин кардио и пр.), будучи уверенным, что абсолютно всем в его возрасте (то есть «после 45–50 лет») нужна именно такая профилактика заболеваний. Ведь сосед тоже пьет, по телевизору говорят, что нужно, и прочее…
Нужна ли на самом деле?
Дело в том, что современные рекомендации по лечению заболеваний(ССЗ) говорят о необходимости пожизненного приема аспирина теми людьми, которые уже перенесли события. К ним относятся инфаркт, инсульт, транзиторные ишемические атаки. Что же касается применения аспирина людьми, у которых в анамнезе вообще нет никаких заболеваний, в том числе и вышеперечисленных, то на сегодняшний день рутинное назначение аспирина (или других антитромботических препаратов) таким пациентам не рекомендовано отсутствия доказательной базы, подтверждающей прежде всего безопасность такой профилактики у данной категории пациентов.
Наиболее частым побочным эффектом при приеме аспирина является негативное влияние на слизистую оболочку желудка. Также при его длительном приеме увеличивается риск кровотечений различной локализации (, геморроидальных, носовых и пр.), и этим фактом никак нельзя пренебрегать, потому что в определенных ситуациях такие кровотечения могут стать жизнеугрожающими.
В связи с этим перед тем, как назначить пациенту аспирин, врач должен оценить пользу и риск от его приема. Доказано, что у пациентов, перенесших инфаркт или инсульт, польза профилактического приема аспирина перевешивает возможный риск кровотечений, следовательно, его прием рекомендован. И не до конца изучена роль аспиринау лиц, не имеющих в анамнезе ни того, ни другого. Те научные данные, которые мы имеем на сегодняшний день, говорят об отсутствии явной пользы от такой профилактики и при этом о повышении риска возникновения кровотечений различной локализации. Тем не менее, вопрос пока остается малоизученным, продолжаются крупные исследования, и мы ждем их результатов.
Что касается пациентов старших возрастных групп, имеющих факторы риска развития заболеваний (артериальная гипертензия, повышенный уровень холестерина крови и пр.), пациентов с сахарным диабетом, то ситуация примерно та же: до сих пор не было выявлено, что польза от приема аспирина превышает риск возникновения кровотечений у таких пациентов, в связи с чем его прием также не может быть рекомендован рутинно.
Когда еще не нужно принимать аспирин?
— При высоком артериальном давлении.
Потому что его прием может увеличить в данном случае риск возникновения геморрагического инсульта. При наличии гипертонии принимать аспирин нужно только тогда, когдадостигнут адекватный контроль артериального давления.
— При подозрении на инсульт.
Если мы имеем дело с подозрением на инсульт (у человека внезапно развились сильная слабость в руке или ноге, речевые, двигательные нарушения, опущен уголок рта, он не может улыбнуться и пр.), ни в коем случае в данной ситуации нельзя давать аспирин. Не существует объективных признаков, позволяющих однозначно отдифференцировать геморрагический (связанный с кровоизлиянием в мозг) и ишемический (связанный с закупоркой церебральной артерии атеросклеротической бляшкой) тип инсульта. А если инсульт геморрагический, и мы дадим такому человеку аспирин, то страшно представить, чем это может закончиться…
Все, что нужно сделать, если Вы подозреваете у человека инсульт — это уложить его в горизонтальное положение, постараться успокоить и как можно скорее вызвать скорую помощь.
Когда нужно принимать аспирин?
Только тогда, когда его назначил врач, оценивший пользу и риск от его приема и знающий показания к его назначению. Уровень тромбоцитов крови, прием других лекарств из группы нестероидных противовоспалительных препаратов, функция почек также всегда должны учитываться перед назначением данного препарата.
Как правило, всегда показан прием аспирина при ишемической болезни сердца, перенесенном инфаркте, некардиоэмболическом ишемическом инсульте или транзиторной ишемической атаке, при атеросклерозе артерий, стентировании артерий.
Если Вы решили всерьез заняться своим здоровьем, узнать, какие меры по профилактике заболеваний Вам необходимо предпринять, лучше обратиться к терапевту или кардиологу. Доктор назначит Вам необходимые анализы, электрокардиограмму и другие нужные обследования, измерит артериальное давление, выявит, есть ли у Вас факторы риска возникновения заболеваний, рассчитает Ваш риск и на основании этого даст необходимые рекомендации по профилактическим мероприятиям. И, поверьте, самое главное, о чем приходится говорить чаще всего — это об изменении образа жизни. Отказ от курения, нормализация массы тела, регулярные аэробные физические нагрузки (ходьба минимум 30 минут в день), диета с ограничением животных жиров — это основные мероприятия, без которых профилактика ССЗ будет считаться как минимум неполноценной, как максимум — неэффективной. А прием медикаментов может и вообще не понадобится, если все эти меры будут соблюдаться!
Пневмония
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.
Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.
Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.
При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания. В таком случае она проходит без самого главного для нас маркера заболевания — без температуры. Как тогда понять, что пневмония проходит у взрослого человека? — Наблюдать за своим организмом, и своевременно при ухудшении самочувствия обращаться к врачу.
При наличии каких признаков следует обратиться к доктору?
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |
Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
Из диагностических методов исследования вам назначат:
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов:
Ацетилсалициловая кислота и патология дыхательных путей
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Аспирин-индуцированное респираторное заболевание (АИРЗ) представляет собой хроническое воспалительное заболевание верхних и нижних дыхательных путей, клинически характеризующееся наличием бронхиальной астмы (БА), полипозного риносинусита (ПРС) и гиперчувствительностью к ацетилсалициловой кислоте (АСК) и другим нестероидным противовоспалительным препаратам (НПВП). Представлены сведения об эпидемиологии, патогенезе и клинических проявлениях АИРЗ. Обсуждаются принципы диагностики, а также показания и схемы проведения основных диагностических тестов для верификации АИРЗ. Показано, что особенностью данной патологии является тяжелое течение БА и ПРС, часто рефрактерное к лекарственной терапии. Представлены сведения о новых методах комплексного лечения данной патологии. Особое внимание уделено возможности применения метода десенситизации к аспирину, что достоверно улучшает качество жизни пациентов, уменьшает симптомы как БА, так и ПРС.
Ключевые слова: аспирин-индуцированное респираторное заболевание, аспириновая бронхиальная астма, полипозный риносинусит, десенситизация к аспирину.
Для цитирования: Чичкова Н.В., Фисенко В.П. Ацетилсалициловая кислота и патология дыхательных путей // РМЖ. Оториноларингология. 2016. № 4. С. 274–279.
Для цитирования: Чичкова Н.В., Фисенко В.П. Ацетилсалициловая кислота и патология дыхательных путей. РМЖ. 2016;4:274-279.
Aspirin exacerbated respiratory disease (AERD) is a chronic inflammatory airway disorder with three cardinal features – asthma, nasal polyps, and reactions to acetylsalicylic acid (ASA) and other non-steroidal anti-inflammatory drugs. The data on epidemiology, pathogenesis, and clinical manifestations of this condition are summarized. True prevalence of AERD is unknown since there are no reliable biomarkers. Considering this, diagnostic principles, indications, and regimens of principal diagnostic provocation tests to verify AERD (i.e., oral, nasal, and inhalation) are discussed. This disease is characterized by severe treatment-refractory asthma and rhinosinusitis with nasal polyps. Indications and preparing for polyposis surgery are reviewed. Novel methods of complex treatment are described. Special attention is given to the aspirin desensitization which significantly improves quality of life as well as asthma and polyposis symptoms. Therapeutic desensitization method can be included in the regimen of anti-inflammatory drug therapy when acetylsalicylic acid or other nonselective COX-2 inhibitors are required.
Key words: acetylsalicylic acid, aspirin exacerbated respiratory disease (AERD), aspirin-induced asthma, nasal polyposis, aspirin desensitization.
For citation: Chichkova N.V., Fisenko V.P. Aspirin and pathology of respiratory tract // RMJ. Otorhinolaryngology. 2016. № 4. P. 274–279.
Статья посвящена патологии дыхательных путей на фоне приема ацетилсалициловой кислоты

В настоящее время общепринятым является термин «аспирин-индуцированное респираторное заболевание» (aspirin-exacerbated respiratorydisease, AERD), а относительно недавно в литературе предложено понятие «респираторное заболевание, индуцируемое НПВП» (nonsteroidal-anti-inflammatory drugs – NSAIDs-exacerbated respiratory disease (NERD)), что определяет не только патогенетическую взаимосвязь поражения дыхательной системы, но и выделяет другие НПВП как триггер развития данного заболевания. Синдром NERD относят к реакции гиперчувствительности, индуцируемой АСК и другими НПВП, проявляющейся бронхиальной обструкцией, одышкой, блокадой носа и/или ринореей и возникающeй у пациентов с хроническим заболеванием дыхательных путей (ДП) (астма/риносинусит/назальный полипоз) [2, 3].
Эпидемиология
Истинная частота гиперчувствительности к АСК и другим НПВП остается неизвестной. По данным разных авторов, она выявляется у 0,5–1,9% населения в общей популяции и значительно чаще среди пациентов, страдающих БА, – у 4,3–11%, а при проведении диагностических провокационных тестов (ПТ) среди данной категории больных достигает 21–25% [1, 4]. Среди пациентов с ПРС гиперчувствительность к АСК имеют 14–22%, при сочетании БА и ПРС – более 25% [5]. У детей крайне редко диагностируют АИРЗ. Полагают, что этим заболеванием страдают люди среднего возраста (начало болезни – в 20–40 лет), преимущественно женщины (в соотношении 2:1) [6].
Патогенез АИРЗ
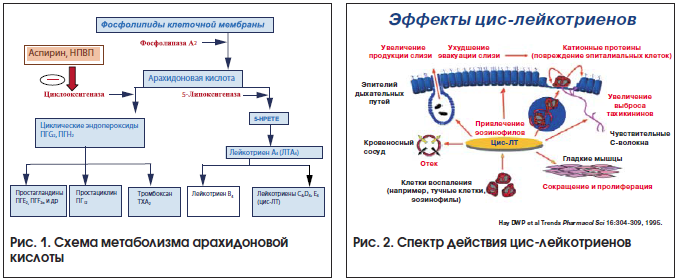
Механизм развития заболевания до конца неясен. Несмотря на то, что клинические проявления болезни схожи с проявлениями реакций немедленного типа, попытки выявить антитела к аспирину и другим НПВП не увенчались успехом. В 1971 г. J.Vane раскрыл механизм действия АСК, что позволило предположить, что в основе АИРЗ лежит генетически детерминированное нарушение метаболизма арахидоновой кислоты. Известно, что арахидоновая кислота является продуктом превращения фосфолипидов клеточных мембран под воздействием фермента фосфолипазы А2 (рис. 1). Превращение арахидоновой кислоты может идти двумя путями: по циклооксигеназному пути с образованием простагландинов Е2 и F2, простациклина и тромбоксана либо по липооксигеназному пути с образованием высокоактивных веществ – пептидных лейкотриенов, содержащих в своей структуре цистен (цис-ЛТ). Известно, что аспирин и другие неизбирательные НПВП ингибируют циклооксигеназу (ЦОГ), что приводит к альтернативному пути расщепления – липооксигеназному. Известно, что существуют 2 разновидности циклооксигеназ – 1-го и 2-го типов. ЦОГ–1 продуцируется в физиологических условиях и регулирует образование в организме простаноидов. Продукция ЦОГ-2 в значительной мере индуцируется процессом воспаления. В последние годы идентифицирована ЦОГ-3, обнаруженная в ЦНС [7].
Большинство НПВП оказывают противовоспалительное, анальгетическое и жаропонижающее действие, механизм которого связан с ингибирующим влиянием на ЦОГ, что приводит к быстрому снижению продуктов превращения арахидоновой кислоты. Вместе с тем показано, что простаноиды, в частности ПГЕ2, обладают иммуномодулирующим, антифибротическим и бронходилатирующим действием на ДП [8].
Превращение арахидоновой кислоты по липооксигеназному пути приводит к образованию последовательно ЛТА4, а затем цис-ЛТ (ЛТС4, ЛТD4, ЛТЕ4). Цис-ЛТ продуцируются эозинофилами, базофилами, макрофагами, в меньшей степени – Т-лимфоцитами и эпителиальными клетками. Эффекты цис-ЛТ в отношении ДП весьма разнообразны и связаны с влиянием на сосудистое русло (что сопровождается расширением микрососудов и повышением их проницаемости), а также с бронхоспазмогенным действием (рис. 2). Возникновение отека слизистой оболочки ДП, привлечение в очаг воспаления лейкоцитов и эозинофилов, увеличение секреции слизи и ухудшение ее эвакуации приводят к возникновению основных клинических симптомов поражения верхних и нижних ДП. Биологические эффекты цис-ЛТ определяют эозинофильную инфильтрацию верхних и нижних ДП. Отмечено также, что цис-ЛТ играют важную роль в процессе ремоделирования у больных БА и ПРС [9].
Эффекты цис-ЛТ осуществляются при участии специфических рецепторов, сопряженных с G-белком и обнаруженных в гладкой мускулатуре бронхов, эозинофилах, базофилах, тучных клетках, макрофагах, Т- и В-лимфоцитах, а также в эпителии слизистой оболочки полости носа (ПН). Клинические эффекты стимуляции цис-ЛТ 1-го типа включают в себя бронхоспазм, гиперреактивность, увеличение секреции слизи, определяют возникновение затруднения носового дыхания, появление ринореи и приступообразного чихания (рис. 1).
В последние годы активно обсуждается роль хронической вирусной и стафилококковой (St. aureus) инфекции в повреждении эпителия ДП и формировании особого иммунного ответа, что приводит к развитию назального полипоза и хронического персистирующего воспаления в нижних ДП [10, 11].
Клинические проявления АИРЗ
Ринорея и практически постоянная заложенность носа являются первыми симптомами заболевания. Назальные проявления носят круглогодичный характер, рефрактерны к фармакотерапии, состояние больного отчетливо ухудшается после приема АСК и других НПВП. Со временем у пациентов развиваются аносмия, хронический ПРС, требующий неоднократных хирургических вмешательств. При КТ околоносовых пазух (ОНП) выявляется тотальное поражение синусов полипозной тканью [10]. Аспириновая БА (АБА) отличается тяжелым персистирующим течением с необходимостью применения системных глюкокортикостероидов (ГКС) для достижения контроля БА. Отмечаются частые обострения заболевания, в основном связанные с вирусной и бактериальной инфекциями, они протекают тяжело, описаны случаи жизнеугрожающих осложнений в период обострений заболевания. Несмотря на проводимую базисную противовоспалительную терапию, у пациентов с АБА быстро формируется необратимый компонент бронхиальной обструкции.
Таким образом, особенностью клинического течения АИРЗ является тяжелое плохо контролируемое течение риносинусита и БА, несмотря на адекватную противовоспалительную терапию [1, 6].
Клинические проявления гиперчувствительности к АСК и другим НПВП могут развиться в течение 20–120 мин после приема препарата: выраженная заложенность носа, ринорея, затруднение дыхания, быстрое нарастание бронхиальной обструкции и развитие жизнеугрожающего состояния. Аспирин-индуцированный бронхоспазм – частая причина астматического статуса, требующего экстренных реанимационных мероприятий. Кроме симптомов поражения ДП у пациентов могут возникнуть крапивница, распространенный отек лица и шеи, боли в животе, симптомы желудочной диспепсии [4, 12].
Помимо лекарственных препаратов множество пищевых продуктов, содержащих природные салицилаты, способны спровоцировать клинические симптомы АИРЗ. Выделяют продукты с высоким содержанием салицилатов (яблоки, вишня, клубника), средним (абрикосы, нектарины, дыня, томаты), низким (лимоны, бананы, брокколи, чеснок) [4].
Диагностика
Диагноз АИРЗ может быть практически достоверно поставлен на основании данных клинической картины и анамнеза заболевания [1, 4]:
– обострение БА в анамнезе после приема аспирина и/или других НПВП;
– хронический риносинусит, рефрактерный к медикаментозной терапии при отсутствии специфических IgE;
– ПРС;
– тотальное затемнение ОНП при КТ.
В последние годы отмечается рост числа исследований, посвященных изучению биомаркеров при АИРЗ, что должно позволить подтвердить диагноз в лабораторных условиях. Особое внимание уделяется изучению уровня простагландинов в крови, ЛТА4 в моче и 15-НЕТЕ (гидроксиэйкозатриеновая кислота) в лейкоцитах периферической крови [8, 11].
С учетом тяжелых клинических проявлений гиперчувствительности к АСК и другим НПВП у пациентов, страдающих БА и ПРС, тяжелого, рефрактерного к терапии течения обоих заболеваний в отдельности и их сочетания, а также при необходимости (по жизненным показаниям) использования аспирина у данной категории больных оправданным является проведение ПТ. Необходимо отметить, что у части больных БА и ПРС имеется скрытое течение синдрома гиперчувствительности к АСК и НПВП. Так, проведенное A. Szezeklik et al. исследование гиперчувствительности к АСК с помощью ПТ у больных БА обнаружило у 18% пациентов положительную реакцию, что свидетельствовало о скрытом синдроме гиперчувствительности и опасной гиподиагностике данного состояния [13].
В настоящее время в диагностике используют следующие ПТ (проводятся только в сертифицированных стационарах с реанимационными отделениями): пероральный тест с АСК, интраназальный и ингаляционный тесты с лизин-аспирином [3, 4]. Все тесты являются простыми слепыми плацебо-контролируемыми, проводятся при стабильном состоянии пациента и его тщательном мониторировании. Противопоказаниями к проведению ПТ являются: анафилактические реакции в анамнезе на НПВП, тяжелые заболевания сердца, почек и желудочно-кишечного тракта, аутоиммунные заболевания. Вместе с тем лекарственная терапия по поводу БА и ПРС, в частности ГКС и антагонистами ЛТ-рецепторов, может существенно изменить результаты ПТ, поэтому при невозможности их отмены дозу снижают до минимально эффективной.
Существуют различные варианты перорального ПТ. Чаще он проводится в течение 2-х дней. В 1-й день исследуют объем форсированного выдоха за 1-ю с (ОФВ1), лучшие показатели должны быть >70% от должных величин. С интервалом в 1,5–2 ч пациент последовательно принимает 3 капсулы (плацебо), через каждые 30 мин исследуют ОФВ1. Если показатели снижаются более чем на 15% от исходного, то состояние пациента расценивается как нестабильное, и тест не проводится. При стабильном состоянии больного утром 2-го дня при ОФВ1 > 70% от должного пациенту последовательно назначают в возрастающих дозах АСК (например, 27, 44, 117, 312 мг) с интервалом в 1,5–2 ч до суммарной дозы 500 мг. Каждые 30 мин оценивают ОФВ1, признаки бронхообструкции, появление ринореи, заложенности носа и другие проявления гиперчувствительности. Положительным является тест при падении ОФВ1 > 20%, появлении выраженной экстрабронхиальной клинической симптоматики (ринорея, острая заложенность носа) даже в отсутствие изменения ОФВ1. Чувствительность данного ПТ составляет 89%, специфичность – 93%.
Ингаляционный ПТ обладает меньшей чувствительностью, но большей безопасностью по сравнению с пероральным и проводится при подозрении на гиперчувствительность к АСК преимущественно у больных ПРС без БА. При наличии противопоказаний к проведению перорального и ингаляционного ПТ для диагностики используют назальный ПТ. Пациента, принявшего плацебо, наблюдают через каждые 10 мин в течение 30 мин, оценивая клиническую симптоматику, а также показатели акустической и активной передней риноманометрии или пиковый назальный инспираторный поток. При отсутствии реакции в каждую половину носа вводят 80 мкл раствора лизин-аспирина и оценивают реакцию каждые 10 мин в течение 2 ч (при наличии изменений – в течение 3 ч). Положительным считается результат при появлении клинических симптомов, снижении на ≥25% общего назального потока или падении на 40% инспираторного назального потока [4].
Лечение
Комплексный подход к ведению пациентов с АИРЗ с учетом общих патогенетических механизмов поражения верхних и нижних ДП является единственно возможным для достижения стабильного течения заболевания. Основными направлениями лечения являются:
– обучение пациентов с целью исключения возможности использования аспирина, других НПВП, а также применения комбинированных лекарственных препаратов, имеющих в своем составе НПВП, по поводу сопутствующих заболеваний;
– соблюдение диетических рекомендаций с исключением природных салицилатов, консервированных продуктов фабричного производства;
– фармакотерапия;
– при необходимости – хирургическое лечение ПРС;
– десенситизация аспирином.
При необходимости назначения НПВП по поводу сопутствующих заболеваний с осторожностью используют избирательные ингибиторы ЦОГ-2 – коксибы (целекоксиб, эторикоксиб и др.). Назначение парацетамола в дозах не более 1000 мг/сут безопасно у 90% больных с АИРЗ. В последние годы высказывается предположение, согласно которому болеутоляющий и жаропонижающий эффекты парацетамола связаны с его ингибирующим влиянием на ЦОГ-3 в ЦНС, где и происходит снижение синтеза простагландинов. Вместе с тем при тяжелом течении БА следует применять парацетамол с осторожностью и в случае крайней необходимости [7, 11].
Лекарственная терапия основывается на патогенетических механизмах развития болезни и проводится согласно рекомендациям по лечению и профилактике БА Global Initiative for Asthma (GINA) [11] и рекомендациям по лечению риносинусита European Position Paper on Rhinosinusitus and. Nasal Polyps (EPOS) [14]. Основными противовоспалительными препаратами, несомненно, являются ГКС для эндобронхиального и интраназального применения. В случае тяжелого и плохо контролируемого течения заболевания возможно использование системного пути введения ГКС. В качестве препаратов для дополнительной противовоспалительной терапии успешно используют антагонисты лейкотриеновых рецепторов, показавшие свою высокую эффективность в отношении сочетанного поражения ДП у пациентов с АИРЗ.
При тяжелом течении ПРС, полном отсутствии носового дыхания, в особенности у больных БА, оправданным является назначение системных ГКС коротким курсом – «медикаментозная полипотомия», иногда являющаяся альтернативой хирургическому вмешательству. Целесообразно применение преднизолона внутрь из расчета 0,5–1 мг/кг/сут. Курс лечения – 10–14 дней. Прием преднизолона целесообразно осуществлять по следующей схеме: 2/3 дозы принимаются утром после завтрака, 1/3 — после обеда. С 8–10-го дня дозу препарата постепенно снижают (на 5 мг ежедневно) до полной отмены. Подобный курс лечения используют не чаще 2 р./год в случае недостаточной эффективности терапии интраназальными ГКС, раннего рецидива полипозного процесса или при наличии противопоказаний к хирургическому лечению ПРС [15, 16].
Консервативный метод лечения ПРС является предпочтительным при ведении больных с сопутствующей АБА, однако не всегда удается достичь восстановления носового дыхания на фоне лекарственной терапии. Абсолютными показаниями к проведению оперативного вмешательства являются: наличие обтурирующих полипов при неэффективности проводимой ранее консервативной терапии; полипозно-гнойное поражение ОНП, а также значимые аномалии строения анатомических структур ПН, резко затрудняющие носовое дыхание. Возможность проведения хирургического вмешательства, а также тактика предоперационной подготовки должны быть определены совместно пульмонологами и оториноларингологами. Противопоказаниями к хирургическому лечению ПРС являются обострение АБА, период цветения растений и последующие 1–2 мес. при наличии у больного аллергических реакций на пыльцу растений [12].
Эндоскопические хирургические методы лечения ПРС обладают очевидным преимуществом перед традиционными оперативными вмешательствами: полипотомией носа и радикальной операцией на ОНП. Несомненно, данный вид оперативного вмешательства является наиболее щадящим, что особенно важно у больных с сопутствующей БА [14].
Наличие ринобронхиального рефлекса у больных БА определяет возможность развития тяжелого обострения БА во время операции и в ранний послеоперационный период. В связи с этим проведение короткого курса системной ГКС–терапии является обязательным. Лечение начинают за 3 дня до хирургического вмешательства и продолжают в течение как минимум 3-х дней после операции по схеме: преднизолон внутрь из расчета 0,5–1 мг/кг/сут курсом 6 дней или дексаметазон в/в капельно 8–12 мг на 200 мл физиологического р-ра 2 р./сут в течение 6 дней [15].
С учетом частых рецидивов ПРС обязательным после хирургического восстановления носового дыхания является проведение противорецидивной терапии с применением интраназальных ГКС, антигистаминных препаратов, антагонистов лейкотриеновых рецепторов [15, 17].
Десенситизация АСК
В последние годы активно изучается и эффективно применяется при АИРЗ метод десенситизации АСК. Лечение основано на постепенном увеличении дозы АСК, что формирует ареактивность к воздействию, которая сохраняется во время введения препарата и в течение нескольких дней после его отмены. Лечение может быть начато только в стационаре, сертифицированном для применения данного метода лечения и имеющем отделение неотложной терапии (с учетом высокого риска развития побочных эффектов). Общепринятых схем проведения десенситизации и поддерживающих доз АСК не существует. Преимущественно используют следующий режим терапии: в течение 2–5 дней доза перорального аспирина достигает 325–650 мг/сут при хорошей переносимости. В некоторых исследованиях показано, что эффективной является поддерживающая доза 1300 мг/сут, разделенная на 2 приема [5, 18, 19]. Необходимо отметить, что десенситизация АСК может рассматриваться для лечения АИРЗ при использовании оптимальных схем противовоспалительной лекарственной терапии и недостижении эффекта или при необходимости применения АСК и других неизбирательных ингибиторов ЦОГ по поводу сопутствующих заболеваний. Показаниями к проведению десенситизации АСК являются:
– БА тяжелого течения в сочетании с ПРС, которую не удается контролировать путем применения адекватных доз топических стероидов и антагонистов ЛТ-рецепторов;
– ПРС тяжелого течения, требующий неоднократных хирургических вмешательств, несмотря на проводимую терапию топическими стероидами, антагонистами ЛТ-рецепторов;
– постоянное использование или частые повторные курсы системных ГКС для контроля симптомов БА и ПРС;
– сопутствующие заболевания, в частности кардиоваскулярные и ревматические, лечение которых требует обязательного назначения АСК и неизбирательных ингибиторов ЦОГ.
Десенситизация АСК проводится на фоне постоянной противовоспалительной терапии и является высокоэффективным методом лечения: большинство пациентов отмечают отчетливое уменьшение симптомов как БА, так и ПРС, снижение потребности в системном применении ГКС, частоты госпитализаций по поводу обострений заболевания и оперативных вмешательств в ПН и ОНП. Вместе с тем следует отметить необходимость постоянного приема АСК в поддерживающей дозе. При отмене препарата десенситизацию АСК необходимо проводить вновь, начиная с минимальной дозы АСК [5].
Появились результаты эффективного использования лизин-аспирина эндоназально при АИРЗ и крайне тяжелом течении ПРС, однако небольшое количество наблюдений не позволяет широко рекомендовать этот метод лечения [20, 21].
Заключение
Таким образом, представленные данные свидетельствуют о том, что АИРЗ является тяжелым хроническим воспалительным заболеванием верхних и нижних ДП, клинически проявляющимся БА, ПРС и гиперчувствительностью к АСК и другим НПВП. Истинная частота данного заболевания неизвестна в связи с отсутствием диагностически значимых биомаркеров. Вместе с тем существует возможность эффективного комбинированного применения разных методов лечения с учетом воздействия на различные звенья патогенеза данного заболевания.