можно ли пить тминное масло при беременности на поздних сроках
37-40 недели беременности
37-я неделя беременности для ребенка
На 37-й неделе беременности рост малыша составляет приблизительно 48 см, а его вес – 2 600 г. Внешне плод почти не отличается от новорожденного, у него развиты все черты лица, ярко выражены хрящевые ткани. Накопление подкожного жира на таком сроке беременности делает очертания тела более мягкими и округлыми. Кожа ребенка постепенно разглаживается, она уже не такая розовая, как на предыдущих неделях внутриутробного развития, покровы постепенно светлеют. Тело малыша еще обильно покрыто смазкой, но количество пушка заметно уменьшается, пушковые волосы остаются только на плечах и спине, у некоторых малышей исчезают почти полностью.
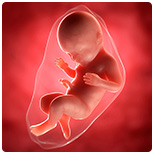
На данном сроке увеличивается не только объем подкожного жира, также интенсивно развиваются мышцы и скелет. Ребенок постоянно двигает ручками и ножками. Эти своеобразные тренировки способствуют увеличению мышечной массы. Также малыш совершает ритмичные дыхательные движения, которые укрепляют межреберные мышцы и диафрагму, готовят органы дыхания к родам.
Беременная женщина на 37 неделе
С приближением срока родов беременные женщины начинают отмечать появление их предвестников, то есть определенные признаки, изменения, которые происходят под действием гормонов. Организм женщины готовится родить ребенка, прогестерон уступает доминирующую роль гормону родов эстрогену, меняется самочувствие беременной.
С 37-й недели будущие мамы могут наблюдать следующие изменения:
Меняется характер стула, он послабляется, могут появляться ноющие боли в пояснице различной интенсивности, дно матки опускается. Некоторые признаки женщина отмечает самостоятельно, другие наблюдает гинеколог в ходе планового осмотра.
Предвестники появляются не у всех женщин. Некоторые будущие мамы отмечают только некоторые симптомы из вышеперечисленных, другие же наблюдают признаки приближающихся родов не за две-три недели до их даты, а всего за несколько часов. Как появление предвестников на 37-й неделе, так и их отсутствие является вариантом нормы и зависит от индивидуальных особенностей организма женщины.
На этой неделе происходит усиленная подготовка женского организма к рождению ребенка. Если плод расположен правильно, головкой вниз, он постепенно опускается, направляется к нижнему отделу матки, прижимает к телу и сгибает конечности, интуитивно принимая самую удобную позу для прохождения родовых путей. Следствием перемещения плода является опущение дна матки. Живот опускается, значительно уменьшается давление на диафрагму, беременная женщина может легко дышать, исчезает одышка, которая преследовала ее на предыдущих неделях. Также снижается давление на желудок, исчезает изжога, чувство тяжести после еды и прочие неприятные ощущения. Перемещение ребенка может оказывать давление на кишечник и мочевой пузырь. Беременная женщина на таком сроке чаще испытывает позывы к мочеиспусканию, может страдать из-за учащенного жидкого стула. Причиной частого опорожнения кишечника является не только механическое воздействие на него матки, но также увеличение содержания эстрогенов в организме, гормонов, которые способствуют выведению жидкости. На 37-й неделе будущая мама может опорожнять кишечник до 3-4 раз в сутки и при этом наблюдать значительное разжижение кала.
38-я неделя беременности: развитие будущего малыша
На 38-й неделе происходит полное формирование плода, поэтому роды на данном сроке уже не опасны как для матери, так и для малыша. Масса плода составляет около 3 кг, однако данный показатель у разных малышей может существенно отличаться, вес зависит от индивидуальных особенностей мамы и ребенка, особенностей строения тела и других факторов. Длина тела новорожденного составляет приблизительно 50 см.
Беременная женщина
Организм беременной женщины продолжает активно готовиться к рождению малыша, стремительно увеличивается содержание эстрогенов, а уровень прогестерона существенно уменьшается. Изменение гормонального фона способствует размягчению тканей родовых путей и шейки матки. В течение всей беременности просвет цервикального канала закрывает пробка из густой слизи, которая является защитой малыша от инфицирования, а полость матки предохраняет от проникновения опасных для здоровья микроорганизмов. На последних неделях беременности консистенция слизи меняется, она становится более жидкой и начинает постепенно вытекать наружу. У некоторых женщин слизь отходит постепенно, а у других рожениц одновременно. Выделения напоминают по своей консистенции и внешнему виду бесцветный яичный белок. Иногда слизь окрашена в розоватый, бурый или желтый цвет. Отхождение пробки проходит безболезненно, женщина может испытывать легкое чувство дискомфорта внизу живота. Об отхождении пробки могут сигнализировать более обильные, чем во время всей беременности, влагалищные выделения.
Женщина должна внимательно следить за цветом и объемом выделений, поскольку слишком обильные бесцветные выделения могут свидетельствовать не только об отхождении пробки, но также выступать одним из симптомов подтекания околоплодных вод. Определить причину появления выделений помогут индикаторные прокладки и амниотесты или тест-полоски. Прокладки продаются во многих аптеках, их можно легко использовать в домашних условиях. Если подтверждено подтекание околоплодных вод, следует немедленно обратиться к врачу.
После отхождения слизистой пробки следует отказаться от посещения бассейна и купания в открытых водоемах, поскольку существенно возрастает риск инфицирования ребенка. Также необходимо исключить половые контакты.
39-я неделя беременности: что происходит с плодом?
На 39-й неделе вес ребенка достигает 3 100-3 500 г, а его рост – 50-52 см. Показатели роста и веса весьма относительны и могут существенно отличаться. Малыш стремительно готовится к самому важному испытанию в своей жизни – рождению, которое требует выносливости и значительных усилий. В данный период беременности увеличиваются размеры и вес надпочечников ребенка, то есть желез эндокринной системы, которые отвечают за реакцию человеческого тела на стрессовые факторы. Именно вырабатываемые надпочечниками гормоны адреналин и норадреналин помогают ребенку максимально быстро приспособиться к новым температурным условиям, тактильным, звуковым и световым импульсам.
Все органы чувств ребенка в 39 недель развиты. Уже через несколько мгновений после рождения малыш может сфокусировать взгляд, он реагирует на яркий свет и движущиеся предметы, многие ученые утверждают, что новорожденные различают цвета, видят лица родителей и врачей. Слух малыша на последних неделях внутриутробной жизни также полностью развит, после рождения он реагирует на громкие звуки и шум. Новорожденный малыш умеет определять основные оттенки вкуса, распознавать кислое, горькое, сладкое и соленое.
В матке ребенок находится в водной среде, которая сводит к минимуму контакты. Непосредственно после рождения малыш испытывает множество тактильных ощущений, в отличие от внутриутробной жизни, он чувствует прикосновения маминых рук и пеленок, полотенца, перевязочных и других материалов. Особенно нравятся малышам прикосновения кожи к коже, поэтому в современном роддоме новорожденных обязательно выкладывают на мамин живот при месячных очень сильно» rel=»dofollow»>живот еще до перерезания пуповины. Ребенок легче адаптируется к новой среде, чувствует себя защищенным. Выкладывание ребенка имеет не только психологический аспект, поскольку оно способствует заселению микроорганизмов с кожи матери на кожу и слизистые оболочки малыша, повышает его иммунитет.
Беременная женщина
На последних неделях беременности будущая мама стремится максимально подготовить квартиру или дом к появлению нового члена семьи. Ученые называют этот признак приближающихся родов синдромом гнездования. Многие женщины наблюдают признаки синдрома еще с тридцатой недели беременности, однако на 39-40-й неделе гнездование достигает точки максимума. Беременные стремятся сделать генеральную уборку и ремонт, переклеить обои и приобрести множество новых вещей, которые, по их мнению, просто необходимы в доме. После родов многие покупки вызывают недоумение. Причиной такого поведения является повышение уровня адреналина и норадреналина в организме. Эти гормоны вырабатываются надпочечниками, они необходимы не только женщине, но и малышу для подготовки к приближающимся родам.
40-я неделя беременности: как развивается малыш?
40 недель – доношенная беременность. Вес ребенка, который родился на таком сроке, составляет от 2 600 г до 4 400 г, а длина его тела – 48-53 см. Данные показатели весьма условны, поскольку на сроке 40 недель рождаются миниатюрные малыши весом 2 600 г и настоящие богатыри, масса тела которых приближается к отметке 5 000 г. Длина тела новорожденных также может варьироваться от 45 до 55 см.
Большинство женщин рожает именно в 40 недель. На этом сроке малыш полностью готов к рождению, он соответствует всем параметрам доношенного ребенка. Перед родами ребенок тесно прижимает ручки и ножки к телу, максимально сгибает головку и прижимается к выходу из матки. Такая поза позволяет сделать возможным прохождение родовых путей самой узкой частью черепа. В ходе родовой деятельности с каждой схваткой ребенок постепенно продвигается вниз, он не двигается по прямой, а совершает винтообразно-поступательные движения, как бы ввинчиваясь в родовые пути матери. В ходе продвижения новорожденного, полного опущения его головки шейка матки полностью раскрывается. Далее следуют потуги, то есть сокращения матки, которые продвигают ребенка по родовым путям. Постепенно показывается головка малыша, а следом за ней – его туловище. Роды – сложный механизм, который направлен не только на безопасное прохождение родовых путей ребенком, защиту его от случайных травм вследствие повышенного давления, но также на предотвращение разрывов мягких тканей женщины.
Беременная женщина
Длительное ожидание встречи со своим будущим ребенком близится к концу, именно 40-я неделя беременности оказывается последней для большинства женщин. С каждым днем беспокойство будущей мамы усиливается, долгое ожидание сказывается на настроении и самочувствии. Женщины стремятся как можно быстрее родить ребенка, чтобы беременность и мучительные схватки остались в прошлом. Каждая беременная женщина мечтает о встрече с малышом, хочет прижать его к своей груди и погладить нежную головку.
Многие женщины, особенно первородящие, испытывают опасения по поводу того, что родовая деятельность начнется незаметно, однако такие случаи крайне редки. Женщина ощущает начало родов, чувствует регулярные схватки, которые повторяются через определенные промежутки времени и постепенно нарастают, сокращается промежуток времени между ними.
Схваткам может предшествовать дородовое излитие околоплодных вод, которое наблюдается у определенного процента рожениц. После отхождения вод схватки могут быть достаточно слабыми или полностью отсутствовать. Независимо от интенсивности схваток излитие вод является одним из признаков начала родовой деятельности и требует немедленного обращения к специалистам, госпитализации женщины в роддом или больницу, поскольку при отхождении вод нарушается целостность пузыря и увеличивается риск проникновения в полость матки опасных для здоровья ребенка микроорганизмов. Важно, чтобы после отхождения вод ребенок родился максимум через 10-12 часов.
Беременная женщина должна правильно настроиться на роды, сконцентрироваться на желаемом результате и поверить в собственные силы, выполнить задачу, предназначенную ей природой. Правильный психологический настрой и теоретические знания помогут женщине стать мамой, успешно пройти все этапы родов и прижать к сердцу долгожданного ребенка.
Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
Растяжки – вся правда
Растяжки еще называют стриями. Появляются они в любой области тела, но чаще возникают в тех местах, где находится большое количество жира. Самые распространенные места: грудь, живот, подмышки, плечи, бедра, спина и ягодицы.
Выглядят растяжки как полоски на коже, причем со временем их цвет меняется. «Свежие» растяжки розовато-красного цвета, кожа на них слегка выпуклая. Постепенно стрии увеличиваются в длину и ширину, становятся синюшно-фиолетовыми, а со временем обесцвечиваются. Происходит это потому, что первое время внутри стрии еще есть кровеносные сосуды, поэтому первоначально у растяжек такой яркий цвет. Затем кровоснабжение в месте растяжек прекращается, сосуды запустевают, образовавшийся дефект кожи заполняется соединительной тканью и растяжки приобретают белый цвет. Так как в соединительной ткани нет пигмента, даже под воздействием солнечных лучей стрии остаются белыми. Более того, на фоне загорелой кожи они становятся более заметными.

Вроде причина появления растяжек во время беременности на первый взгляд ясна: у будущей мамы растет живот, кожа растягивается, вот растяжки и образуются. Почему же тогда они возникают не у всех будущих мам? И связано ли их появление с набором веса? Ведь замечено, например, что вероятность появления стрий никак не зависит от размеров живота во время беременности.
Растяжки могут появиться у женщины с небольшим животиком, в то время как женщину, ждущую двойню, эта проблема обойдет стороной.
Почему это происходит? Здесь срабатывает сразу несколько факторов. Да, действительно одна из причин появления растяжек – это набор веса, но важно не столько количество набранных килограммов, сколько то, как быстро женщина их набрала: чем быстрее будущая мама набирает вес, тем выше риск появления растяжек. Вот почему даже при небольшой прибавке в весе могут появиться растяжки. Вторая причина появления растяжек – гормональный дисбаланс. Во время беременности уменьшается количество эстрогена и кортизола, в результате чего происходит нарушение синтеза белков кожи и соединительной ткани – коллагена и эластина. А именно с помощью этих белков наша кожа и может хорошо растягиваться и восстанавливать свою упругость.
Если же коллагена и эластина не хватает, то кожа становится хрупкой и быстрее истончается, в конце концов, она в некоторых участках рвется, а потом в местах надрывов образуется рубцовая соединительная ткань.
А вот как поведет себя организм будущей мамы во время беременности: будут ли резкие скачки и веса и гормональный дисбаланс (а значит, появятся растяжки или нет, – предугадать невозможно).

Сразу скажем, что 100%-но эффективного лечения и профилактики растяжек нет. Например, большая часть кремов, лосьонов, гелей для профилактики растяжек просто содержит увлажняющие компоненты и способствует смягчению кожи, но никак не влияет на баланс гормонов. Следовательно, эти средства не могут предупредить появление растяжек, если гормональные нарушения возникли. Да и после родов различные лазерные процедуры, пилинги и шлифовки не избавят от растяжек совсем, просто сделают их более незаметными.
Но это не значит, что надо опустить руки и ничего не делать. Делать как раз можно много всего: пусть вы не достигнете 100%-ного эффекта, но все равно польза будет.
– Следите за питанием и не допускайте резких колебаний веса. Не забывайте есть белковую пищу – белок вместе с цинком и витамином С стимулирует выработку коллагена, который придает коже упругость. Если мяса пока не хочется, включите в свой рацион рыбу, молочные продукты и бобовые – это тоже источники полезного белка.
– Избегайте сладкого – сахар тормозит обновление коллагена, кожа теряет упругость и воду, становится сухой, вялой, снижается ее эластичность.
– С первых дней беременности постоянно питайте и увлажняйте кожу. Для этого используйте кремы, гели, лосьоны с коллагеном, эластином, а также витаминами С и Е. Главное – эти средства должны быть разрешены к применению во время беременности. Перед тем как купить тот или иной продукт, внимательно прочитайте инструкцию и состав препарата. Выясните механизм действия биологически активных веществ косметического средства у продавца-консультанта. Если у вас остаются сомнения, посоветуйтесь с наблюдающим вас акушером-гинекологом. Загляните в свой кошелек и делайте выбор.
– Если финансы позволяют, делайте салонные процедуры для увлажнения тела разрешенные во время беременности (водорослевые обертывания, например), если нет – ограничьтесь обычным увлажнением кожи, оно тоже эффективно.
– Регулярно принимайте контрастный душ: он тонизирует и укрепляет кожу, а проблемные зоны получают необходимый им приток крови. Можно делать массаж отдельных участков тела попеременно холодной и теплой струей. Только не направляйте струю прямо на живот.
– После душа не вытирайте тело насухо, а просто промокните его полотенцем. Можно делать легкий щипковый самомассаж, используя увлажняющие кремы или натуральные растительные масла (например, оливковое или льняное). Массаж способствует выводу лишней жидкости и активизирует работу кровеносных сосудов – они быстрее разносят по организму питательные вещества. Важно: обходите при массаже область живота и грудь, массируйте только бока, бедра и ноги.
– Плавайте: контраст температуры воды и воздуха, активная физическая нагрузка тоже способствуют профилактике стрий.
– Во время беременности носите специальные бюстгальтеры, они поддержат увеличившуюся грудь и не дадут коже сильно перерастянуться.
Даже если растяжки появились – не стоит расстраиваться. Замечено, что если сразу же начать комплекс профилактических мер (увлажнение кожи, правильное питание, водные процедуры), то часто дальше растяжки не распространяются. А если начать профилактику с первых дней беременности – могут и вообще не появиться.
Начинайте атаковать растяжки как можно раньше: чем они моложе, тем меньше финансов и времени потребуется для их устранения.
Предсказать появление растяжек невозможно. Даже если во время прошлой беременности не было или, наоборот, были растяжки, то нет гарантии, что в следующую беременность ситуация повторится
Можно изготовить состав от растяжек самостоятельно.
Вот масла, которые вам подойдут:
Вы можете использовать смеси этих масел в любом сочетании, например: жожоба + миндальное масло, или жожоба + масло виноградных косточек.
Перед применением любого масла прочитайте инструкцию, обратите внимание на противопоказания. Попробуйте масло или состав на небольшом участке кожи и последите за реакцией в течение суток. При возникновении дискомфорта или аллергии откажитесь от этого средства.
Тмина плоды : инструкция по применению
Состав
Тмина плоды, цельное сырье.
Фармакотерапевтическая группа
Прочие средства для лечения функциональных расстройств желудочно-кишечного тракта.
Показания для применения
В комплексной терапии функциональных расстройств пищеварительного тракта (диспепсия, метеоризм).
Противопоказания
Повышенная чувствительность к компонентам препарата; беременность. С осторожностью – артериальная гипотензия.
Способ применения и дозировка
1–2 чайные ложки цельных плодов помещают в эмалированную посуду, заливают 200 мл (1 стакан) кипяченой воды комнатной температуры, закрывают крышкой и настаивают на кипящей воде (водяной бане) 15 мин. Охлаждают при комнатной температуре 45 мин, процеживают. Оставшееся сырье отжимают. Объем полученного настоя доводят кипяченой водой до 200 мл.
Взрослые и дети старше 12 лет принимают внутрь в теплом виде по 1/4 стакана 2–3 раза в день после еды.
Перед употреблением настой рекомендуется взбалтывать.
Длительность лечения определяется врачом индивидуально с учетом характера заболевания, достигнутого эффекта и переносимости препарата. Если симптомы сохраняются после применения лекарственного средства в течение 2 недель, прием настоя следует прекратить и обратиться к врачу.
Побочное действие
Аллергические реакции при повышенной индивидуальной чувствительности к растениям сем. сельдерейные и астровые. При их появлении прием настоя следует прекратить и обратиться к врачу.
Взаимодействие с другими лекарственными средствами
Передозировка
Длительный прием лекарственного средства в дозах, значительно превышающих рекомендованные, может привести к нарушениям функции печени и почек.
Меры предосторожности
Лекарственное средство противопоказано для применения во время беременности. Применение в период грудного вскармливания возможно только после консультации врача. Адекватные клинические данные о применении у детей до 18 лет отсутствуют. Не рекомендовано применение лекарственного средства у детей без консультации врача. Не рекомендуется использование лекарственного средства у пациентов с заболеваниями печени, воспалением желчных протоков, ахлоргидрией, желчекаменной болезнью и при любых других функциональных расстройствах желчевыводящих путей.
Влияние на возможность вождения автомобиля и работу с техникой
Перед приемом необходима консультация врача для исключения заболеваний, требующих других методов лечения (например, острая хирургическая патология, кишечная инфекция и др.). Если симптомы сохраняются или наблюдается ухудшение состояния, прием настоя следует прекратить и обратиться к врачу. При появлении острых абдоминальных болей обязательно требуется обращение к врачу.
Условия хранения
Срок годности
3 года. Не использовать по истечении срока годности, указанного на упаковке.




Кондиломы
Кондиломы доставляют неудобства и сильно пугают и мужчин, и женщин, т.к. многим кажется, что это онкологическое образование. Разобраться с истинной природой этих образований и назначить верное лечение вам помогут квалифицированные специалисты ЦМ «Глобал клиник».
Записаться на прием
Общая информация
Кондиломы – опухолевое доброкачественное образование, которое «располагается» на эпидермисе или слизистых тканях и выглядит как бородавки и сосочки.
Одиночные экземпляры (около 7 мм) или целые «колониальные образования» (до нескольких десятков мм) из кондилом поселяются на теле женщин и мужчин и часто внешне напоминают цветную капусту.
Цвет этих субстанций – от телесного до коричневого. Кондиломы носят вирусный характер, поэтому такие проблемы могут возникать и даже у детей (при родах от зараженной матери). Пока образование не добралось до эпидермиса, человек не представляет угрозы для окружающих, риск заражения увеличивается, если выросты располагаются в эпидермальном слое.
Кондиломы принято разделять на два типа:
В первом случае кондиломы у женщин и мужчин выглядят как подобие гриба со шляпкой и широкой ножкой и чаще всего являются следствием сифилиса вторичной стадии.
Кондиломы остроконечного типа передаются при сексуальных связях, к их появлению причастен вирус папилломы человека (ВПЧ), который активизируется при определенных условиях. Основное место локализации остроконечных кондилом – половые органы и ротовая полость.
Кондиломы у женщин поселяются на наружной и внутренней части половых губ, в области влагалища, клитора и ануса. Бородавочные и сосочные наросты у мужчин выбирают головку полового члена и уздечку крайней плоти.
Причины появления
«Из-за чего появляются кондиломы?» — вопрос, волнующий пациентов с подобной проблемой.
Пути заражения кондиломами – половые незащищенные контакты. Причем, это бывают традиционные интимные связи, а также оральные, анальные и гомосексуальные отношения.
Дети получают заболевание от больных женщин во время движения по родовым каналам.
Не стоит халатно относиться и к бытовым способам заражения. Не нужно рисковать и пользоваться личными вещами других людей, особенно банными принадлежностями (мочалкой, полотенцем, сланцами и т.п.)
Кондиломы активизируются под воздействием некоторых факторов:
Появление остроконечных кондилом часто связывают с ВПЧ. Папилломовирусная инфекция представляет большую опасность для развития онкологических заболеваний. Кондиломы такой этиологии являются объектом изучения и лечения врачами разной специализации: у женщин – гинекологами, у мужчин – урологами. Если расположение кондилом приходится на область ануса, то ведет пациентов проктолог.
Об остроконечных кондиломах следует консультироваться обязательно, ведь развитие болезни может протекать самым разным образом – от самоизлечения до перерождения кондилом в злокачественные образования.
У специалистов ЦМ «Глобал клиник» накоплен положительный опыт в решении таких проблем, поэтому обращение в клинику – обязательное условие для успешного лечения пациента.
Локализация
Кондиломы локализуются чаще всего в районе половых органов и промежностей. Привлекают эти образования места, где повышена влажность и присутствует трение.
Кроме этого кондиломы у женщин и мужчин поселяются в области подмышечных впадин, в ротовой полости, на лице, на слизистой гортани.
Прямая кишка, перианальная зона также могут стать местом обитания кондилом.
Симптоматика
Главное проявление наростов – их неприятный и отталкивающий вид. Но женщинам о кондиломах напомнят и другие неприятные моменты.
Время, прошедшее от первого контакта-заражения до того момента, когда кондиломы станут явно видны, может быть абсолютно разным. Иногда для появления кондилом достаточно недели или месяца, в других ситуациях могут пройти годы. Инкубационный период зависит от общего состояния здоровья женщины или мужчины, их иммунитета, образа жизни и др.
Кондиломы у женщин и у представителей мужского пола вызывают зуд, жжение в генитальной и около анусной области. Это происходит в период прорастания кондилом, в дальнейшем такие симптомы могут исчезнуть.
Увеличение количества беловатых выделений, иногда с примесью крови и неприятным амбре провоцируют кондиломы у женщин, которые локализуются на влагалищной слизистой или шейке матки.
При обосновании кондилом в анусе прохождение каловых масс может их травмировать и вызывать сукровицу.
Патогенез остроконечных кондилом
ВПЧ находится в клеточных структурах кожи и слизистых оболочек, поэтому может передаваться от мужчин к женщинам, от взрослых к детям.
Длительный скрытый период инфекции затрудняет раннюю диагностику заболевания. Кондиломы не сразу видны невооруженным взглядом. Для активации ВПЧ необходимо большое количество этих возбудителей, только тогда папилломовирус «выходит» наружу, представленный остроконечными кондиломами. Увеличение ВПЧ может возникать из-за снижения иммунитета женщин или мужчин.
К остроконечным кондиломам приводит процесс атипичного размножения папилломы вируса человека, под его воздействием эпителиальные клетки растут и развиваются с патологией. Кожные покровы и слизистые ткани видоизменяются и так появляются кондиломы.
Наросты в виде бородавочек и сосочков бывают единичными или массовыми, переходя в целые «конгломераты» кондилом.
Диагностика
Инфекцию папилломы вируса человека (остроконечных кондилом) диагностируют по-разному, начиная с визуального осмотра женщин и мужчин до проведения самых современных обследований.
ЦМ «Глобал клиник» имеет в своем арсенале новейшие методики для определения природы кондилом.
Диагностические способы, применяемые врачами:
Всех женщин, и мужчин, пораженных остроконечными кондиломами, обязательно проверяют на инфекционные заболевания половой сферы (сифилис, ВИЧ и др.)
Лечение
Кондиломы и ВПЧ требуют систематизированного подхода к лечению.
Медикаментозное
Для борьбы с кондиломами женщин и мужчин врачи действуют в трех направлениях:
Циклоферон, инозиплекс действуют против активации ВПЧ и его размножения. Инферон, аллокин-альфа купируют вирусы и помогают восстановить иммунную систему. Для улучшения общего состояния здоровья женщин и мужчин назначают иммунал, амиксин, полудан и др. Комплекс витаминов и минералов – также обязательный компонент лечения при кондиломах.
Местное
Кондиломы успешно лечат, используя мази и спреи противовирусного действия (эпиген-интим, кондилен и пр.) О кондиломах женщинам и мужчинам не придется вспоминать, если лечиться инквимодом, подофиллотоксином. Для беременных можно взять на вооружение трихлоруксусную и азотную кислоты.
Бороться женщинам с кондиломами нужно поэтапно: сначала удалить, а потом или параллельно — действовать на понижение количества вирусов.
Часто (у каждой третьей женщины) кондиломы вступают в стадию рецидива (особенно при несоблюдении профилактических мер и игнорировании рекомендаций лечащего врача).
Удаление
Методы удаления кондилом в современной медицине разнообразны:
Осложнения и прогнозы
Прогрессирующие кондиломы могут вызвать различные осложнения:
Современные методики лечения приводят к хорошим результатам, но не исключают и рецидивы заболевания. Кондиломы возникают повторно, если пациент ослаблен, и защитные функции его организма истощены.
Профилактика инфекции ВПЧ
Кондиломы необходимо предотвратить профилактическими мерами:
Регулярное посещение врача — хорошее профилактическое действие. Применение противовирусных мазей, а также вакцинация против ВПЧ – профилактика, которая сделает жизнь людей полноценной.
Беременность и кондиломы
Кондиломы – тревожный сигнал для беременных. ВПЧ в организме будущей матери не оказывает вредного действия на плод, но такая дама должна все время находиться под контролем лечащего врача.
К удалению наростов можно прибегнуть только на 28-й неделе беременности, не раньше.
Если образования обосновались на половых органах, то велика вероятность приобретения ВПЧ младенцем при прохождении через родовые пути. Если инфекцию не лечить, то у беременных увеличиваются неприятные моменты, связанные с молочницей.
Лучший вариант – тщательное обследование до наступления беременности на ВПЧ и при его обнаружении обязательное и полное лечение.


