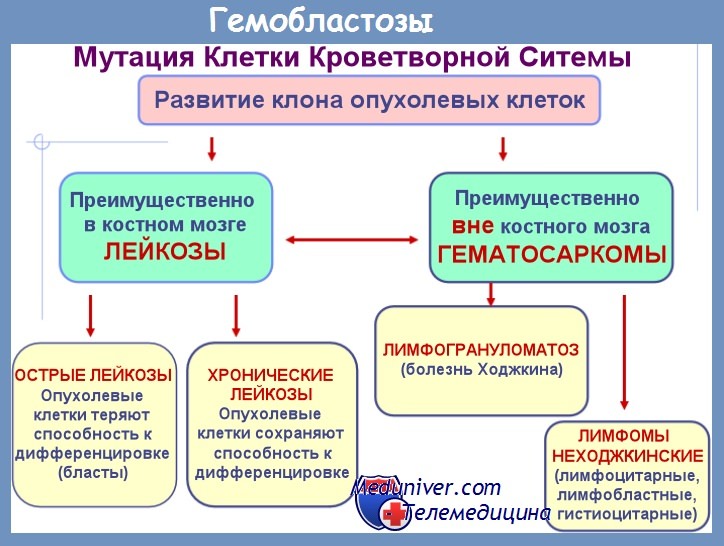
можно ли пить водку при лейкозе
Можно ли пить водку при лейкозе
Изучалось также влияние алкоголя на риск гемобластозов. Методом «случай — контроль» проанализированы данные о 302 случаях острого лейкоза у детей до 3 лет. Риск заболевания оказался связанным с потреблением спиртного матерью во время беременности (1,43 ОЛЛ; 2,64 ОМЛ). Для острого миелобластного лейкоза показана даже дозовая зависимость риска.
В отношении курения результаты противоречивы: факт курения отца за 1 мес до зачатия связан с увеличением риска острого лимфобластного лейкоза (1,56).
Для риска заболевания взрослых зависимость менее явная. Существование повышенного риска неходжкиновских лимфом (НХЛ) в связи с регулярным потреблением крепких спиртных напитков выявлено только для тех мужчин, в семейном анамнезе которых фиксированы случаи гемобластозов. Обследование 446 больных неходжкиновскими лимфомами и 1295 контрольных лиц обнаружило последовательное возрастание относительного риска в зависимости от употребления крепких спиртных напитков менее 3 раз в день (0,92), 3—6 раз в день (0,98) и 7 раз и более (1,02). Для непьющих риск составил 0,85. Потребление пива не было связано с риском неходжкиновских лимфом (НХЛ).
В США сопоставляли данные анамнеза жизни 960 больных неходжкиновскими лимфомами (НХЛ) мужчин 32—60 лет и 1710 подобранных по возрасту и месту жительства контрольных лиц. Оказалось, что при однократном употреблении стакана виноградного вина в день относительный риск неходжкиновских лимфом (НХЛ) составляет 0,8 (ДИ 95 %: 0,5-1,3), а при более частом — 0,4 (ДИ 95 %: 0,2—0,9).
В последнем случае для начавших употреблять вино с 16 лет стандартизованный по возрасту, этнической принадлежности, образованию и курению риск составил 0,3 (ДИ 95 %: 0,1—0,8). В отношении употребления пива или крепких спиртных напитков никаких зависимостей не выявлено. Снижение риска предположительно может быть связано с высокой концентрацией в вине полифенолов — соединений, обладающих антиоксидантной активностью.
Возможно также восполнение дефицита биологически значимых микроэлементов: например, вино в высокой концентрации содержит усвояемые соединения цинка. Важность последнего элемента показана в эпидемиологических работах. В районах, эндемичных по дефициту цинка, выявляются множественные нарушения иммунитета. Обнаружена повышенная заболеваемость гемобластозами в горных и долинных районах Грузии, где потребляют преимущественно бедную микроэлементами питьевую воду горных ручьев и рек. В пробах волос, взятых в выборках детей из этих районов, обнаружено низкое содержание цинка.
В противоположность этому в среднегорье, где в большей мере используют подземные источники с высокоминерализованной водой и дефицит цинка отсутствует, заболеваемость гемобластозами заметно ниже.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Алкоголь при онкологии
при заказе с сайта
Звоните! Работаем круглосуточно!
Содержание:

Одна из профилактических мер — полный отказ от употребления спиртосодержащих напитков. Вопрос, можно ли употреблять алкоголь при онкологии, даже не должен возникать. Это категорически запрещено.
Онкология и алкоголь — совместимость
Это два противоположных понятия, поэтому ни о какой совместимости говорить не приходится. Нельзя сказать, что именно этанол приводит к развитию рака, но он создает оптимальные условия для его возникновения. Происходит это следующим образом:
Все эти факты позволяют говорить о том, что спиртное — друг рака. Поэтому нельзя алкоголь после онкологии, запрещен он и во время нее. Люди, которые продолжают использовать «горячительное» в ходе борьбы со смертельно опасной болезнью, делают себе хуже.
К каким видам рака приводят пьянки
Какой алкоголь можно при онкологии? В норме — никакой! Сегодня установлено, что лица, часто выпивающие, сталкиваются с такими видами рака:
Если «горячительное» приводит к столь серьезным проблемам со здоровьем, то ясно, что люди, которые утверждают, что можно употреблять при онкологии алкоголь, глубоко заблуждаются.
Рак молочной железы из-за пьянок
По статистике, около 25% женщин, столкнувшихся с опухолью груди, являются алкозависимыми. Значение спиртного в отношении развития рака является дозозависимым. Так, если пациентка использует одну небольшую дозу спиртного каждый день, вероятность столкнуться с опухолью увеличивает у нее на 20%, если же она часто находится в состоянии запоя, то шансы стать клиенткой онкодиспансера возрастают более чем на 50%.
Зарубежные исследователи установили, что если девушка ежедневно выпивает 4 бокала вина, риск стать онкобольной у нее увеличивается в полтора раза, если 8 бокалов, то в 2,3 раза. Все потому, что из-за регулярных пьянок наблюдается резкий скачок уровня эстрогена в женском организме.
Рак желудка и выпивка
Когда речь идет об онкологическом поражении органов ЖКТ, уже никто не говорит, что можно при онкологии пить алкоголь. Всем и без врачей ясно, что «горячительное» усугубит течение болезни. И это действительно так.
Этанол сильно раздражает слизистые оболочки, кишечника, желудка. Он нарушает работу печени. В итоге токсины перестают быстро выводиться из организма, возникают стремительно протекающие воспалительные процессы. Эти реакции идеальны для ускоренного роста аномальных клеток.
Раковое поражение женского детородного органа
Научно доказано, что составы, включающие этиловый спирт, приводят к раковому поражению тканей эндометрия. Пьющие женщины часто оказываются бесплодными, у них наблюдается сбой менструального цикла, случаются самопроизвольные аборты.
Онкологическое поражение щитовидной железы
Если на этом этапе не начать лечение и продолжить пьянствовать, опухоль головного мозга сколько с ней живут без операции» rel=»dofollow»>опухоль не заставит себя ждать. Более того, при повышенном уровне тиреоидных гормонов понижается активность алкогольдегидрогеназы — фермента, необходимого для быстрого расщепления и обезвреживания спирта. По этой причине пьющий начинает крайне тяжело переносить похмелье и долгое время не может оправиться после запоев.
Онкологическое поражение почек
Прием «горячительного» три раза в неделю и чаще существенно увеличивает риск заболеть. Это не удивительно — почки фильтруют этанол. Им приходится работать активнее и дольше, если челочек часто пьянствует. Особенно рискуют люди в возрасте старше шестидесяти лет.
Заподозрить неладное можно по следующим симптомам:
Если появились эти признаки, значит, почки работают на пределе своих возможностей, вероятность опухоли очень высока или она уже сформировалась. Больной должен взять себя в руки, прекратить пьянки и обратиться к нефрологу.
Раковое повреждение простаты

Почему нельзя пить при наличии рака
Скачок уровня сахар в крови, увеличение интоксикации, обезвоживание, изменение метаболизма, выделение большого количества канцерогенов — все это предпосылки для роста раковой опухоли. И возникают они именно по причине регулярных пьянок.
Если у человека уже диагностирована онкология, он должен настроиться на исцеление. И разгульный образ жизни здесь никак не поможет. Этиловый спирт наносит урон даже молодым здоровым людям. Для онкольных он является смертельно опасным ядом. Не позволяйте ему разрушить ваше здоровье.
Можно ли пить водку при лейкозе
Доктор Питер
Трудно лечится у взрослых и лишает жизнь радостей? Мифы от правды при раке крови отделила врач НМИЦ онкологии
Всероссийский центр изучения общественного мнения (ВЦИОМ) накануне представил результаты исследования «Рак крови: что мы знаем о нем и в чем заблуждаемся?». Социологи опросили 1600 россиян, предложив им несколько суждений о болезни — участники должны были сказать, согласны они с ними или нет. «Доктор Питер» выбрал те, с которыми чаще всего соглашались опрошенные. Подтвердить или опровергнуть популярные мифы мы попросили специалиста НМИЦ онкологии им. Петрова.
Рак крови плохо поддается лечению у взрослых (с этим утверждением скорее согласны 61% респондентов)
— Это, скорее, миф. Если рассуждать в общем, то имеет значение возрастной рубеж в 55-60 лет. У пожилых пациентов, действительно, острые лейкозы плохо поддаются лечению. Это связано с тем, что в таком возрасте сложно проводить высокодозную химиотерапию из-за имеющегося у них букета сопутствующих заболеваний. У пациентов моложе 55 острые лейкозы лечатся, как правило, успешнее.
В лечении лейкозов важную роль играет не столько возраст, сколько генетические особенности заболевания. Прежде чем начать лечение, мы обязательно обследуем пациента — выясняем, какой у него вариант лейкоза. От этого зависит всё, включая тактику лечения и прогноз.
Рак крови неизлечим (скорее согласны 31%)
— Это миф. Еще 15-20 лет назад мы могли добиваться какой-то ремиссии и «прощаться» с пациентами. Сейчас лейкоз — болезнь, от которой реально можно вылечиться.
Если рак крови появляется во время беременности, то ребенок родится нездоровым (скорее согласны 26%)
Каких-то конкретных формул нет. Врачи стараются по возможности быстрее разобщить ребенка и маму — неонатологи научились выхаживать 500-граммовых детей, поэтому в последнем триместе выбирается подходящий момент для родов и только потом начинается лечение. Бывает по-другому — первый курс высокодозной терапии проводят во время беременности, потом роды и продолжение лечения женщины. В любом случае развитие лейкоза во время беременности совсем не обязательно говорит о том, что ребенок тоже заболеет лейкозом или родится нездоровым.
Лечение рака крови полностью оплачивается государством (скорее согласны 24%)
— Это правда. Что касается непосредственно лечения пациента — химиотерапии, обследований, лекарств, компонентов крови, операции по пересадке костного мозга — все это действительно полностью оплачивается из федерального бюджета. Под это выделяются так называемые квоты на высокотехнологичную медпомощь.
Сложности возникают на этапе поиска донора костного мозга, при том что пересадка требуется большинству пациентов с острым лейкозом. Если не удается найти донора в российском регистре, который пока не очень многочисленный, приходится обращаться в международные. Так называемую активизацию донора обычно оплачивают благотворительные фонды. В нее входят вызов донора в клинику, типирование, мобилизация (донору вводятся специальные лекарства, которые «выманивают» клетки костного мозга в кровь — в норме их там нет), дорога и проживание, если донор живет в другом городе или даже стране.
Те, кто переболел раком крови, не смогут вести активную жизнь (скорее согласны 20%)
— Это миф. Цель тяжелого и трудоемкого лечения лейкоза — не просто выживание пациента, а достижение хорошего качества жизни. Сейчас все клеточные технологии направлены на то, чтобы человек смог вернуться к полноценной жизни — работе, самореализации, общению. Большинство пациентов, действительно, возвращаются. Помешать может иммунная реакция при неродственной трансплантации костного мозга — так называемая реакция «трансплантат против хозяина» (РТПХ), когда донорские клетки атакуют собственные ткани человека. В таких случаях пациенту дополнительно назначается иммуносупрессивная терапия (для подавления иммунитета), у которой есть свои риски. Когда удается контролировать реакцию с помощью медикаментов, качество жизни пациента не страдает. Если врачи изначально предполагают развитие тяжелой иммунной реакции, от трансплантации отказываются. Тогда используется поддерживающая терапия — для каждого вида лейкоза свои препараты. Новые лекарства появились совсем недавно и большинство из представленных на сегодня в мире уже зарегистрированы в России. С этого года Минздрав выделяет федеральным клиникам квоты на иммунную терапию лейкозов. Наш НМИЦ онкологии тоже участвует в программе. Эта терапия позволяет хорошо контролировать ремиссию и убирать минимальные «остатки» болезни тем пациентам, у которых лейкоз лечат без трансплантации костного мозга.
Алкоголь и рак
Раковые заболевания убивают 526 000 россиян в год и являются второй по частоте причиной смерти после сердечно-сосудистых заболеваний. В России рак легких, толстой кишки и молочной железы являются наиболее распространенными. Многие данные свидетельствуют о наличии связи между интенсивным употреблением алкоголя и риском развития рака, и, по оценкам, от 2 до 4% всех случаев рака вызваны — прямо или косвенно — алкоголем.
Существует тесная связь между потреблением алкоголя и раком пищевода, горла и рта, в то время как связь между потреблением алкоголя и раком печени, молочной железы и толстой кишки вызывает гораздо больше споров. Упомянутые типы злокачественных опухолей в общей сложности убивают в России более 125 000 человек ежегодно. В следующих параграфах обсуждается роль алкоголя.
Что такое рак?
Рак — это группа заболеваний, характеризующихся неконтролируемой пролиферацией клеток; во многих случаях возникают большие скопления этих клеток, так называемые опухоли, которые проникают, угнетают и разрушают здоровые ткани. Хотя организм строго контролирует пролиферацию клеток, чтобы она не выходила за границы тканей, раковые клетки подвержены независимым процессам размножения, на которые не влияют ограничения тканей. Злокачественные новообразования развиваются в три этапа: инициация, продвижение и прогрессирование. Факторы, вызывающие рак, так называемые канцерогены, активны на первых двух стадиях.
Инициирование неопластической трансформации происходит, когда клеточная ДНК (вещество, из которого состоят гены) необратимо изменяется, так что разделение, которое однажды началось, будет продолжаться вечно. Под термином «изменение» мы подразумеваем генетическую мутацию клетки, которая может возникать спонтанно или вызываться канцерогеном.
Было показано, что при некоторых типах рака мутация происходит в онкогенах, то есть генах, которые при нормальных условиях благоприятствуют делению клеток, или в генах-супрессорах, то есть тех, которые обычно ингибируют деление клеток. Таким образом, предполагается, что эффект мутаций, приводящих к опухолевому заболеванию, заключается либо в чрезмерном стимулировании пролиферации клеток, либо в слишком слабом ингибировании этой гиперплазии.
Во время образования раковой ткани, инициирующая клетка стимулируется к делению. Стимул, который здесь активен, может быть естественным — как это бывает, когда повреждение ткани требует пролиферации клеток — или это может быть канцероген. Во время развития опухоли первичные опухоли, возникающие в результате неограниченного размножения клеток, создают метастазы, отдаленные от других частей тела, что приводит к появлению вторичных опухолей.
Связь алкоголя со злокачественными опухолями
Два типа исследований связывают алкоголь с раком. Результаты эпидемиологических исследований показали дозозависимую зависимость между употреблением алкоголя и некоторыми видами рака; с увеличением потребления алкоголя увеличивается риск развития некоторых видов рака. Менее ясные результаты были получены из исследований механизмов возможного влияния алкоголя на развитие рака.
Эпидемиологическое исследование
Наиболее сильная связь между алкоголем и раком наблюдалась в случае опухолей верхних отделов желудочно-кишечного тракта, включая рак ласточек, рта, горла и гортани. Менее согласованными являются данные о взаимосвязи между потреблением алкоголя и раком печени, молочной железы или толстой кишки.
Верхняя часть пищеварительного тракта. Среди сильно пьющих алкоголиков заболеваемость раком пищевода выше, чем среди населения в целом. Риск рака увеличивается с увеличением потребления алкоголя. По оценкам, 75% случаев рака пищевода в Соединенных Штатах можно отнести к хроническому злоупотреблению алкоголем.
Почти 50% случаев рака рта, горла и гортани связаны с чрезмерным употреблением алкоголя. Люди, которые длительное время употребляют большое количество алкоголя, — это, по сравнению с трезвенниками, группа с более высоким риском развития вышеупомянутых типов злокачественных опухолей. Если эти люди не только пьют, но и курят, риск развития рака возрастает еще больше.
Печень. Длительные периоды интенсивного употребления алкоголя были связаны со многими случаями первичного рака печени. Предполагается, что цирроз печени, независимо от того, вызван ли он алкоголем или другими причинами, является канцерогенным агентом. В некоторых районах Африки и Азии рак печени поражает 50 и более человек в год на 100 000 жителей и обычно связан с циррозом печени, вызванным гепатитом, вызванным гепатотропными вирусами. В Соединенных Штатах рак печени является относительно редким явлением, затрагивающим приблизительно 2 человека на 100 000 человек, но некоторые авторы связывают до 36% всех случаев с чрезмерным употреблением алкоголя.
Взаимосвязь между злоупотреблением алкоголем и раком печени трудно интерпретировать, поскольку данные о циррозе печени и гепатите B и C часто смешиваются. Исследование взаимодействия алкоголя, вирусного гепатита и цирроза поможет объяснить природу связи этих явлений с раком печени.
Хроническое употребление алкоголя было связано с небольшим (в среднем на 10%) повышением риска рака молочной железы. Согласно результатам упомянутых исследований, риск заболеть увеличивается с увеличением количества потребляемого алкоголя и продолжительности употребления алкоголя. Однако авторы других работ не нашли таких зависимостей.
Непоследовательные результаты эпидемиологических исследований и слабость возможных связей свидетельствуют о существовании некоторого дополнительного фактора, который может быть ответственен за связь между алкоголем и раком молочной железы. Таким фактором может быть, например, диета. Однако анализ результатов теста с учетом таких диетических факторов, как потребление жира, позволяет сделать вывод о том, что связь между употреблением алкоголя и раком молочной железы существует.
Результаты последних исследований показывают, что алкоголь может играть косвенную роль в развитии рака молочной железы, вызывая повышение уровня эстрогена у женщин в пременопаузе, что, в свою очередь, может стимулировать неопластическую трансформацию в сосках.
Результаты эпидемиологических исследований согласны с тем, что существует не слишком сильная, дозозависимая связь между потреблением алкоголя и колоректальным раком. Это соединение сохраняется даже после учета количества пищевых волокон и других пищевых факторов. Несмотря на большое количество исследовательских работ на эту тему, имеющиеся данные не позволяют определить причины наблюдаемой зависимости.
Другие виды злокачественных опухолей. В нескольких исследовательских работах существует связь между хроническим, интенсивным употреблением алкоголя и раком желудка, поджелудочной железы или легких. Эта связь, однако, слабая, и в большинстве случаев она вообще не была обнаружена.
Механизмы неопластической трансформации, вызванной алкоголем
Эпидемиологические данные дают мало информации о том, в какой степени алкоголь, если таковой имеется, увеличивает риск того или иного типа злокачественной опухоли. Иногда — например, в случае рака ротовой полости или рака пищевода — алкоголь считается прямой причиной рака. В случае других видов рака — например, рака печени или рака молочной железы — предполагается, что алкоголь оказывает только косвенное влияние через усиление канцерогенных механизмов. Исследования, посвященные обоим этим механизмам, то есть косвенным и прямым, могут пролить свет на вклад алкоголя в патогенез опухолевых заболеваний.
Результаты предварительных испытаний показывают, что алкоголь может оказывать влияние на развитие рака на генетическом уровне, воздействуя на онкогены в фазе инициации и развития рака. Исходная гипотеза заключается в том, что ацетальдегид, который является метаболитом этанола, нарушает естественную способность клетки «восстанавливать» свою ДНК, что увеличивает вероятность канцерогенных мутаций. Недавно было высказано предположение, что употребление алкоголя может привести к сверхэкспрессии онкогенов в клетках человеческого организма, тем самым инициируя неопластическую трансформацию.
Алкоголь как дополнительный канцероген. Хотя нет никаких доказательств того, что алкоголь сам по себе является канцерогеном, он может действовать как дополнительный канцероген, усиливая канцерогенную активность других химических веществ. Например, результаты исследования указывают на то, что алкоголь усиливает действие табака, что стимулирует образование раковых опухолей у крыс. В людях, которые пьют и курят, риск развития рака рта, трахеи или пищевода в 35 раз выше, чем у людей, которые не пьют и не курят, что предполагает взаимодействие между алкоголем и канцерогенные факторы, связанные с курением, могут дополнительно способствовать образованию рака.
Дополнительное канцерогенное действие алкоголя можно объяснить его влиянием на специфические ферменты. Некоторые ферменты, которые в нормальных условиях помогают инактивировать вещества, проникающие в организм, также могут усиливать токсическое действие некоторых канцерогенов. Пусть в качестве примера служит фермент цитохром Р-450. Потребляемый алкоголь способен активировать цитохром P-450 в печени, легких, пищеводе и кишечнике, где возникают алкоголь-зависимые раковые заболевания. Как следствие, активность канцерогенов, содержащихся в табачном дыме или пище, усиливается, поскольку эти вещества, проходя через пищевод, легкие, кишечник или печень, сталкиваются с ферментом в его активной форме из места, готового для действия.
Хроническое злоупотребление алкоголем может привести к нарушениям метаболизма пищи организмом и, как следствие, способствовать возникновению некоторых видов рака. Опытным путем было показано, что пониженный уровень железа, цинка, витамина Е, некоторых витаминов группы В — довольно часто наблюдаемый у алкоголиков — сопровождает специфические виды рака. Кроме того, концентрация витамина А, которая связана с профилактикой рака, очень серьезно снижается в печени и пищеводе крыс при хроническом употреблении алкоголя.
Результаты последних исследований показывают, что даже небольшое количество алкоголя, например, два напитка в день, сводит к нулю любое благотворное влияние «правильной» диеты, снижая риск рака толстой кишки. Эти результаты свидетельствуют о том, что диета, состоящая из большого количества свежих овощей и фруктов, богатых фолиевой кислотой и витаминами группы В, снижает риск рака толстой кишки, но в то же время предупреждает о потреблении алкоголя, которое может выдержать это защитное действие и даже увеличить риск развития рака путем снижения концентрации фолиевой кислоты.
Возможная роль алкоголя в формировании рака печени полностью не объяснена. В Азии и Африке большинство случаев этого заболевания связано с гепатитом В; эти отношения гораздо реже в России. Восемьдесят процентов пациентов с раком печени одновременно страдают от цирроза печени, а от 27 до 80% пациентов имеют положительный тест на гепатит В или С. Таким образом, цирроз печени, вызванный вирусным воспалением типа B или C, может усугубляться в результате длительного интенсивного употребления алкоголя, что также может привести к циррозу. В некоторых работах предполагается, что употребление алкоголя ускоряет развитие рака печени у пациентов с гепатитом С, тогда как в других исследованиях этого явления не наблюдается.
Снижение иммунного ответа. Было установлено, что алкоголизм сопровождается ослаблением иммунной системы человека. Подавление иммунитета приводит к тому, что алкоголики становятся более восприимчивыми к различным инфекционным заболеваниям и, по крайней мере, теоретически, к раку.
Хотя результаты эпидемиологических исследований ясно показали, что существует взаимосвязь между употреблением алкоголя и развитием определенных видов рака, результаты подробных исследований часто противоречивы и могут варьироваться в зависимости от страны и типа рака. Ключ к пониманию этой взаимосвязи следует искать в исследованиях, направленных на поиск механизма, с помощью которого алкоголь индуцирует или усиливает процессы неопластической трансформации. В этой работе рассматриваются метаболические эффекты алкоголя на клеточном и генетическом уровне. Результаты исследований механизмов индукции неопластической трансформации алкоголем позволяют сформулировать несколько гипотез, наиболее перспективная из которых касается онкогенов.
Употребление алкоголя и рак
Автор статьи
Михаил Иванович Сквира
Окончил УО «ГомГМУ» по специальности «Лечебное дело». Клинический психолог, магистр психологических наук, с 2016 по 2018 год ведущий специалист в УЗ «ГОКПБ» по работе с алкогольной зависимостью методом «Эдельвейс», автор статей и публикаций. Отмечен благодарностью за многолетний плодотворный труд в системе здравоохранения.
Стаж работы: 16 лет