можно ли после инсульта родить ребенка
Геморрагический инсульт и беременность
ГБУЗ МО Московский областной НИИ акушерства и гинекологии, Москва; ФГБУ НИИ нейрохирургии им. академика Н.Н. Бурденко, Москва; Кафедра нервных болезней лечебного факультета ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России, Москва
Цель исследования. Изучение течения беременности и оптимизация родоразрешения у женщин с геморрагическим инсультом.
Материал и методы. Под наблюдением находились 41 беременная женщина в возрасте от 20 до 40 лет с геморрагическим инсультом. У семи из них инсульт произошел во время данной беременности. Всем женщинам проводили общеклиническое обследование, исследование гемостаза, компьютерную томографию, магниторезонансную томографию, консультации невролога, нейрохирурга, анестезиолога.
Результаты. После обследования консультативно вырабатывался план родоразрешения: 22 (53,7%) беременных родоразрешены путем кесарева сечения, у 19 (46,3%) произошли роды через естественные родовые пути, среди них у двух роды закончены с применением акушерских щипцов (4,9%), у 6 (14,6%) – вакуум-экстракцией плода. Родилось 42 ребенка (одна двойня), 39 (92,8%) детей в удовлетворительном состоянии были выписаны домой вместе с матерью, трое детей (7,2%): двое из двойни, и еще один ребенок после преждевременных родов переведены на 2-й этап выхаживания. Материнской и перинатальной летальности не было.
Заключение. Оптимизация ведения беременных, перенесших геморрагический инсульт с участием группы специалистов, своевременная диагностика, адекватное лечение церебральной патологии позволяют избежать ошибок в лечебной и акушерской тактике, сохранить беременность, безопасно увеличить частоту родоразрешения этих пациенток через естественные родовые пути. При этом ведение родов должно быть бережным, целесообразны программированные роды c применением перидуральной анестезии, с ограничением/выключением потуг (вакуум-экстракция плода, акушерские щипцы), что способствует рождению жизнеспособного ребенка.
Инсульт является ведущей причиной инвалидности во всем мире. По результатам статистического анализа, в Российской Федерации частота инсульта является одной из самых высоких в мире и составляет 3-3,4 на 1000 человек в год, т.е. более 490 тыс. новых инсультов в год [1]. Особую тревогу вызывает высокая распространенность цереброваскулярных заболеваний в трудоспособном возрасте – 20% [2, 3].
Данные о частоте церебральных кровоизлияний во время беременности неоднозначны. По данным разных авторов инсульт во время гестации представляет собой достаточно редкое явление, причем в разных источниках показатели колеблются от 4,2 до 210 на 100 тыс. родов [4]. Приблизительно от 12 до 35% случаев инсультов у лиц в возрасте от 15 до 45 лет связано с беременностью [5].
Факторами риска развития острого нарушения мозгового кровообращения (ОНМК) являются: артериальная гипертензия (АГ), заболевания клапанов сердца, протезированные клапаны сердца, васкулиты, наследственные заболевания соединительной ткани (синдромы Марфана, Элерса-Данло и др.) [6–8]. АГ (как существовавшая до беременности, так и гестационная) рассматривается многими исследователями в качестве значимого фактора риска геморрагического инсульта (ГИ) у беременных. Показано что у женщин с беременностью, осложненной АГ, риск развития инсульта в 6–9 раз выше по сравнению с пациентками, у которых артериальное давление (АД) находится в пределах нормы [9].
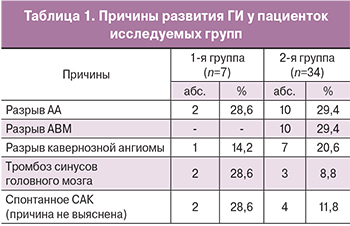
Следует отметить, что в настоящее время отсутствует единый взгляд на ведущие причины ГИ во время беременности. В разных исследованиях авторы выделяют различные этиологические факторы. Так, по мнению S. Treadwell с соавт., ГИ во время гестации примерно с равной частотой обусловлен сосудистыми аномалиями (21%), наличием преэклампсии/эклампсии (14%), сосудистой патологией центральной нервной системы (14%) [14]. По мнению других авторов, преэклампсия/эклампсия является ведущей причиной ГИ в 31% случаев, а наличие сосудистых аномалий – у 7% пациенток [10]. Противоречивы и данные других исследователей [15].
Несмотря на многочисленные исследования, вопросы, касающиеся ведения беременности, методов обследования и родоразрешения, далеки от разрешения. Все вышеизложенное и послужило основанием для проведения данной работы.
Цель исследования: изучить факторы риска, течение беременности и разработать тактику оптимизации родоразрешения у женщин с ГИ.
Материал и методы исследования
Всем пациенткам проводилось лабораторное обследование, которое, наряду с общеклиническими методами, включало исследование системы гемостаза (стандартная коагулограмма, тромбоэластометрия и тромбодинамика), обследование на наследственные тромбофилии (генетический полиморфизм генов FV Leiden, MTHFR, PAI I 4G/5G, ACE, F II G20210A). Проводилось инструментальное обследование – магниторезонансная (МРТ) и компьютерная томография (КТ).
Все женщины были консультированы акушером-гинекологом, нейрохирургом, неврологом, офтальмологом и анестезиологом. В результате совместно вырабатывался план ведения беременности, выбирался метод родоразрешения и анестезии. Пациенткам с высоким риском развития тромботических осложнений проводилась коррекция системы гемостаза с применением гепарина, фраксипарина, клексана, назначались антиагреганты. Перинатальный исход оценивался по характеру течения раннего неонатального периода.
Статистическая обработка результатов проводилась в офисной программе Microsoft Office Excel-2010. Достоверность выявленных различий изучаемых показателей оценивали с помощью критерия Манна–Уитни. Отличие считали статистически достоверным при р
 Результаты исследования и их обсуждение
Результаты исследования и их обсуждение
Все женщины, включенные в исследование, находились в возрасте от.
Планирование беременности после инсульта: пошаговый алгоритм
В статье рассказывается о рисках беременности после перенесенного инсульта, необходимых обследованиях на этапе планирования беременности после инсульта и особенностях ведения такой гестации.
Беременность после инсульта: какие есть риски
Планирование беременности после инсульта – это очень ответственный шаг, требующий досконального рассмотрения. Инсульт – это тяжелая патология, обусловленная заболеваниями сосудов. Чаще всего у таких больных выявляются:
Кроме того у этих беременных, имеются остаточные явления ранее перенесенного инсульта:
Беременные, перенесшие инсульт, попадают в группу риска по сердечно-сосудистой патологии, то есть в группу, за которой ведется постоянное наблюдение со стороны многих специалистов (невропатолога, нейрохирурга, кардиолога, окулиста, гинеколога).
Заболевания сердечно-сосудистой системы во время беременности могут вызвать:
Кроме того, беременность и роды ухудшают течение заболеваний ССС, вызывая прогрессирование хронической недостаточности сердца.
Обследования при планировании беременности после инсульта
При существовании таких серьезных рисков необходимо пройти полное обследование еще на стадии планирования беременности:
Кроме того больная должна посетить невропатолога, нейрохирурга, окулиста, кардиолога. Если у беременной имеется патология эндокринной системы, либо ревматологическое заболевание, требуется консультация соответствующих специалистов, при необходимости проводят дополнительные исследования. После чего врачебная комиссия во главе с гинекологом дает заключение о состоянии здоровья обследуемой и определяет риски предстоящей беременности.
Особенности ведения беременности после инсульта
Единый протокол по ведению беременных, имеющих анамнезе ОНМК, пока не выработан. Остается открытым и вопрос, следует ли проводить во время гестации профилактику тромботических осложнений, какими препаратами.
На всех сроках беременности больная должна посещать врача не реже одного раза в неделю.
Антикоагулянты и антитромботические препараты – основа профилактики острых тромботических осложнений. Однако следует помнить, что абсолютно безвредной антикоагулятной терапии не существует.
Проводимая профилактически терапия антикоагулянтами должна тщательно контролироваться. Оптимальная доза препаратов подбирается под контролем тромбоэластометрии, контролем динамики количества тромбоцитов, контролем Ха-фактора.
Данные российских ученых свидетельствуют, что назначение антикоагулянтов в умеренных дозах не приводят к кровотечениям или рецидивам инсульта. Наиболее часто для этих целей используется низкомолекулярный и нефракционированный гепарины, аспирин и клопидогрель.
Данные московской школы акушеров-гинекологов позволяют сделать вывод, что наличие в анамнезе инсульта не является прямым показанием к оперативному родоразрешению. Вопрос о кесаревом сечении может возникнуть лишь при осложнениях беременности, которые необходимо своевременно выявлять и корректировать.
Женщинам после инсульта целесообразно назначение программированных вагинальных родов. Ведение родов должно быть тщательно спланировано. Способ и метод обезболивания выбирает анестезиолог.
Ишемический инсульт и беременность
По данным русских, немецких и американских ученых вероятность повторного ИИ незначительна, таким образом, ИИ в прошлом не является противопоказанием для планирования беременности.
Российские ученые проследили за состоянием детей, родившихся от матерей, имевших ишемический инсульт в анамнезе. Подавляющее большинство детей родилось здоровыми. Остальные дети были пролечены и, по результатам 5 летнего наблюдения, в дальнейшем развивались нормально. Ни одного случая перинатальной или детской смертности зафиксировано не было.
Однако все авторы подчеркивают необходимость постоянного врачебного наблюдения и противорецидивной терапии у женщин.
Наиболее часто ишемический инсульт развивается на поздних сроках гестации и в период после родов.
Особенно авторы подчеркивают необходимость контроля над здоровьем родившей женщины, так как часто сталкиваются с непониманием важности такого контроля. Вместе с тем в послеродовый период у женщины наблюдается значительные эндокринологические трансформации, изменяются реологические свойства крови, наблюдаются изменения в свертывающих и противосвертывающих характеристиках крови. Длительное время риск ИИ остается актуальным.
Беременность после геморрагического инсульта
Научно обоснованных данных по планированию и ведению гестации после геморрагического инсульта нет.
Малую изученность вопроса можно объяснить тяжестью патологии, а также тяжелыми последствиями первого эпизода.
Однако ученые единодушны в том, что у больных, перенесших геморрагический инсульт, частота рецидивов заболевания, даже после операции, значительно выше, чем в целом в популяции среди людей такого же возраста.
Кроме того, американские ученые установили, что сама беременность значительно повышает риск геморрагического инсульта, особенно если женщины страдают гипертонической болезнью или диабетом. При развитии преэклампсии риск геморрагического инсульта повышается в 10 раз.
Но никто не вправе отказать женщине в желании иметь ребенка. Поэтому при планировании беременности после геморрагического инсульта, необходимо пройти все обследования, все консультации специалистов. Выслушать коллегиальное мнение врачей и только потом принимать решение.
Если беременность – свершившийся факт, необходимо срочно проконсультироваться с врачом, будет назначен консилиум, разработана программа ведения беременности, при необходимости назначено профилактическое лечение.
Светлана Александрова, кардиолог, специально для Mirmam.pro
Полезное видео
Вера Деменева
Кукушка при беременности является безопасным и популярным методом для снятия заложенности носа. Если делать выбор в пользу местного или системного лечения, безусловно, местная терапия будет предпочтительной у беременных женщин с назальной обструкцией.
Жизнь под ударом
Л.А. Калашникова
доктор медицинских наук
ГУ НИИ неврологии РАМН
— Например?
— Например, сегодня известно, что ишемическому инсульту больше подвержены женщины. У них вообще иммунные нарушения бывают чаще. Первым проявлением гиперкоагуляционного состояния у женщин, обусловленного антителами к фосфолипидам, обычно, являются не тромбозы мозга, а тромбозы совсем других областей. Это может быть тромбоз артерии плаценты, тогда заболевание начинается с выкидыша, спонтанного аборта или внутриутробной гибели плода. Иногда, тоже часто во время беременности, могут развиваться тромбозы вен ног. А через какое-то время после родов, а иногда и прямо во время беременности, наступает инсульт.
Поскольку мы заговорили о женщинах, хотелось бы сказать и еще одну очень важную вещь. Иногда повышение свертываемости крови может быть спровоцировано приемом контрацептивов. Тем более что в наше время пациентки принимают их не только с целью предохранения от беременности, но и для лечения различных гормональных нарушений. Содержащийся в этих препаратах гормон эстроген повышает свертываемость крови, что может спровоцировать тромбоз и вызвать инсульт.
К настоящему времени в нашем Институте обследовано уже более ста пациентов с этим заболеванием, мы обладаем большим опытом его лечения. В других странах гораздо меньше. После наших зарубежных публикаций работа российских ученых стала известна во всем мире. Кроме того, имеются и другие нарушения свертываемости крови, которые активно изучаются нами совместно с гематологами.
— Причины этих иммунных нарушений врожденные или приобретенные?
— Приобретенные. Нами давно замечено, и этому посвящено немало научных работ, что большое значение в их появлении играет инфекция. Как правило, это повторные ангины, пневмония или частые бронхиты. Но они являются лишь своеобразным пусковым механизмом, когда есть врожденная предрасположенность к развитию нарушений, генетический дефект иммунной системы.
— Есть ли связь между инсультом и заболеваниями сердца?
— Да. Такой вид инсульта называется кардиоэмболическим. На его долю приходится около трети всех случаев. Он может возникать при поражении эндокарда, клапанов сердца, при нарушениях его ритмов. В результате формируются небольшие сгустки крови, которые с кровотоком попадают в мозг и приводят к ишемическому инсульту. Но это все происходит опять же при повышенной свертываемости крови.
При любых неврологических нарушениях не стоит медлить с визитом к врачу. Надо всегда обращать внимание на возникшую слабость в руке или ноге, онемение, неожиданное двоение перед глазами, не связанное непосредственно с травмой или нарушением зрения. Насторожить должны неожиданно возникшие речевые нарушения, когда человек не может сформулировать мысль, затрудняется что-то сказать или начинает плохо понимать сказанное. Все эти симптомы говорят о том, что страдает определенная структура мозга. Даже если эти симптомы появились и исчезли, к ним надо относиться очень-очень серьезно.
Если вы пережили инсульт с неплохим восстановлением, при этом у вас нет атеросклероза и гипертонии, надо непременно провести более глубокие исследования и постараться выяснить его причины. К сожалению, в городских больницах сегодня нет таких возможностей, так как проблема требует хорошего технического оснащения, но они имеются в специализированных институтах.
Можно ли после инсульта родить ребенка
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии», Москва, Россия, ФГБНУ НИИ нейрохирургии им. Н.Н. Бурденко (дир. — акад. РАН А.А. Потапов), Москва, Россия, Кафедра акушерства и гинекологии ФУВ ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва, Россия
Московский областной НИИ акушерства и гинекологии
ГБУЗ МО «Московский областной НИИ акушерства и гинекологии», Москва
ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии», Москва, Россия, ФГБНУ НИИ нейрохирургии им. Н.Н. Бурденко (дир. — акад. РАН А.А. Потапов), Москва, Россия, Кафедра акушерства и гинекологии ФУВ ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва, Россия
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Ишемический инсульт и беременность
Журнал: Российский вестник акушера-гинеколога. 2015;15(6): 65-71
Ахвледиани К. Н., Логутова Л. С., Травкина А. А., Петрухин В. А., Власов П. Н., Лубнин А. Ю., Мельников А. П., Будыкина Т. С. Ишемический инсульт и беременность. Российский вестник акушера-гинеколога. 2015;15(6):65-71.
Akhvlediani K N, Logutova L S, Travkina A A, Petrukhin V A, Vlasov P N, Lubnin A Yu, Mel’nikov A P, Budykina T S. Ischemic stroke and pregnancy. Russian Bulletin of Obstetrician-Gynecologist. 2015;15(6):65-71.
https://doi.org/10.17116/rosakush201515665-71
Московский областной НИИ акушерства и гинекологии
Цель исследования — проведение анализа течения беременности, родов, перинатальных исходов и оптимизация тактики родоразрешения у женщин с ишемическим инсультом. Материал и методы. Обследованы 50 беременных с ишемическим инсультом, в том числе 14, у которых инсульт произошел во время беременности, и 36, которые перенесли острое нарушение мозгового кровообращения по типу ишемического инсульта в анамнезе. Лабораторное обследование беременных включало исследование системы гемостаза, обследование на наличие наследственных тромбофилий, тромбоэластометрию, исследование тромбодинамики. Состояние центральной нервной системы исследовали с помощью магнитно-резонансной томографии и компьютерной томографии головного мозга. Лечение беременных проводилось в условиях неврологического стационара согласно принятым стандартам с обязательным участием акушера-гинеколога, невролога, нейрохирурга, офтальмолога и анестезиолога. Результаты. Установлено, что исходы беременности и родов у пациенток, перенесших ишемический инсульт до беременности или во время нее, могут быть благоприятными при обязательном совместном ведении таких пациенток акушером-гинекологом, неврологом, нейрохирургом, офтальмологом и анестезиологом. Назначение антикоагулянтов в профилактических дозах у таких беременных не приводит к увеличению частоты кровотечений и рецидивов ишемического инсульта. Назначение антикоагулянтной терапии требует контроля с помощью проведения тромбоэластометрии, исследования тромбодинамики, исследования анти-Ха-фактора свертывающей системы крови. Оптимизация ведения пациенток с ишемическим инсультом с участием группы специалистов позволяет безопасно увеличить частоту родоразрешения этих пациенток через естественные родовые пути. Заключение. Перспективным является создание региональных центров для уточнения диагноза, особенностей ведения беременности и родов, дальнейшего наблюдения пациенток с ишемическим инсультом. Авторы информируют об отсутствии конфликта интересов.
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии», Москва, Россия, ФГБНУ НИИ нейрохирургии им. Н.Н. Бурденко (дир. — акад. РАН А.А. Потапов), Москва, Россия, Кафедра акушерства и гинекологии ФУВ ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва, Россия
Московский областной НИИ акушерства и гинекологии
ГБУЗ МО «Московский областной НИИ акушерства и гинекологии», Москва
ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии», Москва, Россия, ФГБНУ НИИ нейрохирургии им. Н.Н. Бурденко (дир. — акад. РАН А.А. Потапов), Москва, Россия, Кафедра акушерства и гинекологии ФУВ ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского», Москва, Россия
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Инсульт — одна из наиболее сложных медико-социальных проблем современности. В России заболеваемость инсультом занимает второе место среди всех причин смертности, составляя 3,4 на 1000 человек в год, оставаясь одной из самых высоких в мире [1]. Особую тревогу вызывает широкая распространенность цереброваскулярных заболеваний в трудоспособном возрасте — около 20%.
В настоящее время активно изучается течение сосудистых заболеваний головного мозга у женщин репродуктивного возраста, в частности у беременных. По данным разных авторов [2—4], инсульт во время гестации представляет собой достаточно редкое явление, причем в разных источниках показатели колеблются от 4,2 до 210 на 100 тыс. родов. Приблизительно от 12 до 35% случаев инсультов у лиц в возрасте от 15 до 45 лет связано с беременностью. При этом авторы [2] отмечают повышение риска развития инсульта при беременности в 5—14 раз, а материнская смертность может достигать 40%.
Ишемический инсульт (ИИ) — клинический синдром, развивающийся вследствие снижения кровообращения участка мозга в определенном артериальном бассейне и приводящий к ишемии с формированием очага острого некроза мозговой ткани — инфаркта головного мозга. Факторы риска развития инсульта при беременности включают те же самые причины, что и у небеременных: артериальную гипертензию (АГ), атеросклероз, курение, заболевания клапанов сердца, протезированные клапаны сердца, фибрилляцию предсердий, мигрень, системные заболевания соединительной ткани [5]. Однако, если у лиц пожилого возраста основной причиной инсульта служит атеротромбоз, который нередко возникает на фоне целого ряда длительно существующих хронических заболеваний, включая АГ, дислипидемию, сахарный диабет, ишемическую болезнь сердца, то только у 15—25% беременных с фатальным инсультом были выявлены атеросклеротические поражения сосудов. Более того, у женщин детородного возраста инсульт нередко развивается на фоне кажущегося полного здоровья без наличия предшествующих явных факторов риска. В то же время ряд осложнений беременности (тяжелые формы преэклампсии, эмболия околоплодными водами, акушерские кровотечения, послеродовые септические осложнения) являются совершенно отдельными, специфическими провоцирующими факторами инсульта. Эти данные свидетельствуют о необходимости подробного изучения факторов риска инсульта у женщин детородного возраста и о том, что многие из них до сих пор остаются неизвестными [6].
Цель исследования — проведение анализа течения беременности, родов, перинатальных исходов и оптимизация тактики родоразрешения у пациенток с ИИ.
Материал и методы
Нами был проведен ретроспективный и проспективный анализ течения беременности, родов и перинатальных исходов у 50 беременных с ИИ, которые были разделены на две группы: в 1-ю группу вошли 14 беременных, у которых ИИ произошел во время беременности; 2-ю группу — 36 женщин, которые перенесли острое нарушение мозгового кровообращения (ОНМК) в анамнезе.
Всем пациенткам проводилось лабораторное обследование, которое наряду с клиническим и биохимическим анализом крови включало исследование системы гемостаза (активированное частичное тромбопластиновое время — АЧТВ, протромбиновый индекс, антитромбин III, фибриноген, протеин S и протеин С), также обследование на наличие наследственных тромбофилий (генетический полиморфизм генов FV Leiden, MTHFR, PAI I 4G/5G, ACE, F II G20210A), тромбоэластометрию и исследование тромбодинамики. Тромбоэластометрия проводилась на приборе ROTEM с использованием тестов inTem (внутренний путь свертывания), exTem (внешний путь свертывания) и hepTem (с гепариназой) при исследовании цельной крови с цитратом. Тромбодинамика (ТД) — новый глобальный метод оценки гемостаза, основанный на принципе регистрации роста фибринового сгустка в реальном времени. За норму при проведении тромбоэластометрии и тромбодинамики принимали показатели у практически здоровых беременных, не имеющих нарушений в системе гемостаза, с физиологическим течением беременности, разработанные в лаборатории Московского областного НИИ акушерства и гинекологии (МОНИИАГ).
Проводилось инструментальное исследование состояния центральной нервной системы (ЦНС), включающее магнитно-резонансную томографию (МРТ), компьютерную томографию (КТ) головного мозга.
Лечение беременных с ишемическим инсультом в условиях неврологического стационара проводилось согласно стандартам и включало: 1) антиагреганты (под контролем агрегации тромбоцитов) — пентоксифиллин, курантил; 2) антикоагулянты; 3) вазоактивные препараты — кавинтон, инстенон, эуфиллин 2,4%, ксантинола никотинат; 4) ангиопротекторы — аскорутин, этамзилат; 5) нейропротекторы — нимодипин, магния сульфат; 6) препараты нейротрофического действия — пирацетам, церебролизин; 7) препараты, улучшающие энергетический тканевой метаболизм — актовегин, рибоксин; 8) антиоксиданты. Антикоагулянтная терапия назначалась на основании данных обследования и включала применение нефракционированного (НФГ), либо низкомолекулярного гепарина (НМГ) в профилактических дозах.
Все женщины были консультированы неврологом, нейрохирургом, офтальмологом и анестезиологом, коллегиально вырабатывался план ведения беременности, выбирался метод родоразрешения и анестезии. Перинатальный исход оценивался по состоянию новорожденного в раннем неонатальном периоде.
Результаты и обсуждение
Все женщины, включенные в исследование, были в возрасте от 17 лет до 41 года. Средний возраст составил 30,53±6,14 года. Достоверных различий по возрасту между обследуемыми группами выявлено не было. Общая характеристика обследованных женщин представлена в табл. 1.

В 1-й группе первородящих было 3, повторные роды предстояли 11 пациенткам. Акушерский анамнез более чем в 7% наблюдений был отягощен: привычное невынашивание (3), преждевременная отслойка нормально расположенной плаценты (1), перинатальные потери (1). Во 2-й группе первородящих было 15 (41,7%), повторнородящих — 21 (58,3%). Акушерский анамнез был отягощен только у 2 (5,5%) беременных (привычное невынашивание, преждевременная отслойка нормально расположенной плаценты).
По данным ретроспективного анализа, у 2 повторнородящих женщин 1-й группы предыдущие роды были закончены путем кесарева сечения по акушерским показаниям — отслойка плаценты и тяжелая преэклампсия. Во 2-й группе обследуемых основным показанием к абдоминальному родоразрешению при предыдущей беременности послужило наличие перенесенного ОНМК — в 5 (13,9%) наблюдениях, из них в одном случае ИИ произошел во время беременности, в остальных 4 — давность составила от 5 мес до 3 лет, что, возможно, послужило причиной выбора кесарева сечения как метода родоразрешения. Однако в настоящее время подход к данной проблеме несколько изменился. Еще одна пациентка 2-й группы была прооперирована в экстренном порядке по поводу преждевременной отслойки нормально расположенной плаценты.
При оценке соматического статуса у пациенток обследуемых групп установлено, что основная их часть имела сопутствующие экстрагенитальные заболевания. Наиболее часто наблюдалась артериальная гипертензия — у 16 (32%) беременных. По нашим данным, 3 беременных 1-й группы и 5 беременных 2-й группы имели отягощенный семейный анамнез — инсульты у ближайших родственников и другие тромбоэмболические осложнения. В табл. 2 представлены факторы риска развития ИИ в группах обследуемых больных.

Установленными факторами риска развития ИИ в 1-й группе явились: артериальная гипертензия (у 6), пороки развития клапанного аппарата сердца (у 3), нарушение липидного обмена (у 3), сочетанная тромбофилия (у 6), аномалии строения сосудов головного мозга (у 2), мигрень (у 2), сахарный диабет (у 1). Беременность протекала с явлениями рвоты беременных у 7; угрозой прерывания — у 7 беременных, фетоплацентарной недостаточностью (ФПН) — у 3; преэклампсией — у 4 беременных. ИИ развился в I триместре у 2 беременных, во II триместре — у 3, в III триместре и раннем послеродовом периоде — у 9, т. е. у 2/3 пациенток.
При дополнительных инструментальных методах обследования выявлялось поражение каротидного бассейна с вовлечением средней мозговой артерии (СМА) у 77% пациенток, сосудов вертебробазилярного бассейна головного мозга у 33%. Остаточный неврологический дефицит отмечен в 7 наблюдениях (табл. 3): гемипарез легкой степени выраженности (у 3); когнитивные нарушения (у 1), пирамидная недостаточность (у 1), энцефалопатия (у 2). У остальных 7 беременных после лечения отмечен полный регресс неврологической симптоматики.

Во 2-й группе факторами риска развития ИИ явились: артериальная гипертензия (у 10), пороки развития клапанного аппарата сердца (у 6), нарушение липидного обмена (у 5), сочетанная тромбофилия (у 9), синдром Элерса—Данло (1), курение (1) (см. табл. 2). Остаточные явления перенесенного в анамнезе ОНМК наблюдались у 28 (77,8%) женщин: гемипарезы (у 9), гипостезии (у 2), пирамидная недостаточность (у 3), гемианопсии (у 2), атрофия зрительного нерва (у 3), постишемические энцефалопатии (у 7), киста головного мозга (у 2) (см. табл. 3).
Гестационными осложнениями у пациенток 2-й группы были рвота беременных (у 8), угроза прерывания беременности (у 16), ФПН (у 12), умеренная преэклампсия (у 9), анемия (у 7), гестационный сахарный диабет (у 2).
Выявление тромбофилий в большинстве наблюдений произошло во II триместре беременности — около 86,7%, что было связано с поздним обращением пациенток в поликлиническое отделение ГБУЗ МО МОНИИАГ и проведением обследования. Большинство пациенток с перенесенным ОНМК в анамнезе до первого обращения в МОНИИАГ вовсе не обследовалась на выявление врожденных тромбофилий, несмотря на отягощенный соматический анамнез. Следует обратить внимание, что чаще выявлялись сочетанные формы тромбофилии — 70% наблюдений в 1-й группе и 78% во 2-й группе. В 1-й группе тромбофилия была выявлена у 6 пациенток (в 1-й и во 2-й группах у одной и той же пациентки наблюдались разные формы тромбофилии), во 2-й группе — у 9 (табл. 4). Анализируя полученные результаты в 1-й группе с ИИ, во время беременности гомозиготное носительство гена PAI-1 наблюдали у 2 пациенток, гетерозиготное носительство гена PAI-1 — также у 2, гомозиготные мутации гена МТГФР — у 1 беременной, гетерозиготные мутации гена МТГФР — у 2, гетерозиготные мутации АСЕ — у 1 пациентки. Во 2-й группе обследуемых беременных с ИИ в анамнезе гетерозиготное носительство фактора V Лейдена отмечено у 2 беременных, гомозиготное носительство гена PAI-1 — у 4, гетерозиготное носительство этого гена также у 4, гетерозиготные мутации гена МТГФР — у 6 пациенток, дефицит протеина S — у 2, FII G20210A — у 1 беременной. С целью профилактики тромбоэмболических осложнений 43 пациентки 1-й и 2-й групп получали антикоагулянтную терапию. Основные параметры тромбоэластограммы у беременных обследуемых групп до проведения терапии и при пиковой концентрации препарата в профилактической дозе не отличались и соответствовали референсным диапазонам нормы. Динамические показатели теста ТД — начальная (Vi) и стационарная (Vst) скорости, а также размер сгустка (CS) на 30-й минуте исследования регистрировали выраженную гиперкоагуляцию, данные представлены в табл. 5 и 6. У отдельных пациенток, чаще в 1-й группе (56,7%), по данным ТД присутствовали очаги патологического спонтанного тромбообразования. При наличии пиковой концентрации препарата в профилактической дозе регистрировалось значимое снижение начальной и стационарной скоростей роста сгустка в 1-й группе, во 2-й группе отмечено уменьшение показателей стационарной скорости сгустка. Оценка эффективности лечения антикоагулянтами основывалась на определении показателя анти-Ха-фактора свертывающей системы крови.



По результатам обследования, проведенного у 40 пациенток обследуемых групп, в 1-й группе гиперкоагуляция на фоне гепаринотерапии установлена в 11 наблюдениях, во 2-й группе — в 7 наблюдениях. Потребовала коррекции терапия с увеличением дозы антикоагулянта в течение беременности. В 78,9% наблюдений применялись НФГ в профилактической дозе в зависимости от массы тела, в остальных (21,1%) — НМГ.
Длительность применения препарата уточнялась в зависимости от клинической картины, сопутствующих экстрагенитальных заболеваний под контролем свертывающей системы крови. С целью предотвращения нежелательного эффекта антикоагулянтной терапии за 24 ч до предполагаемых родов препарат отменяли, возобновляя его прием через 4—6 ч послеродового периода.
В 49 (98%) наблюдениях на фоне лечения беременность была пролонгирована до доношенного срока, в одном случае произошли преждевременные роды в 34 нед гестации.
Все беременные были родоразрешены в условиях МОНИИАГ, данные представлены в табл. 7. Различий в подходе к методу родоразрешения в 1-й и 2-й группах не было: кесарево сечение произведено 17 (34%) беременным, основными показаниями к оперативным родам были истончение рубца на матке после кесарева сечения (8), клинический узкий таз (1); тазовое предлежание плода (1); многоплодная беременность (1), нарастание тяжести преэклампсии (3), в том числе одни преждевременные роды; прогрессирующая фетоплацентарная недостаточность (1), сопутствующая экстрагенитальная патология (1). Лишь в одном наблюдении показанием к родоразрешению абдоминальным путем послужило заключение нейрохирурга в связи с неуточненным диагнозом и подозрением на наличие артериовенозной мальформации головного мозга. Роды через естественные родовые пути произошли у 33 (66%) беременных: самопроизвольные — у 26, у 6 с целью ограничения потуг использовалась вакуум-экстракция плода, у одной для выключения потуг — наложение акушерских щипцов (пациентка 1-й группы с ИИ в III триместре). После обследования и консультации специалистов у 11 беременных проведены программированные роды, у 22 пациенток отмечено спонтанное развитие регулярной родовой деятельности, из них у 5 — произошло дородовое излитие околоплодных вод. Продолжительность родов колебалась от 3 ч 20 мин до 10 ч 30 мин (в среднем 7 ч 30 мин). Длительность безводного промежутка — 7 ч 30 мин±56,3 мин. Патологической кровопотери не было отмечено ни в одном наблюдении.

При оценке состояния новорожденных было установлено, что 40 (80%) детей родились в удовлетворительном состоянии с оценкой по шкале Апгар 8—9 баллов, в асфиксии легкой степени родились 10 детей, асфиксии средней степени — 1 ребенок. У 8 детей, которые родились с оценкой по шкале Апгар 7 и 8 баллов, состояние на 3-и сутки расценивалось как удовлетворительное. Трое детей после кесарева сечения (2 детей из двойни и 1 ребенок после преждевременных оперативных родов в 34 нед гестации) переведены на 2-й этап выхаживания (табл. 8).

В процессе самопроизвольных родов у 80% рожениц применялась длительная перидуральная аналгезия в комбинации с медикаментозным обезболиванием. Во время кесарева сечения метод анестезии подбирался индивидуально (в 10 наблюдениях — регионарная анестезия, в 4 — общая анестезия с эндотрахеальным наркозом). Ухудшения неврологического статуса у всех пациенток, находящихся под нашим наблюдением, перед родами и в раннем послеродовом периоде не было.
Катамнестическое наблюдение проводилось в течение 5 лет за всеми женщинами, которые были родоразрешены в условиях акушерской клиники ГБУЗ МО МОНИИАГ. Только в одном наблюдении через 2 мес после оперативного родоразрешения (кесарево сечение) на фоне отмены антикоагулянтной терапии произошел ИИ. Поэтому важно отметить, что оценка факторов тромботического риска и ведение после родов пациенток с ИИ являются прерогативой неврологов.
По данным E. Kuklina и соавт. [4], в США с 1994 по 2007 г. отмечено увеличение частоты инсультов у беременных с 4085 до 6293, т. е. на 47% (с 0,15 до 0,22 на 1000 родов), а в течение 12 нед после родов этот показатель вырос на 83% (с 0,12 до 0,22 на 1000 родов). Если на каждые 100 тыс. небеременных женщин детородного возраста в США зарегистрировано 11 случаев инсульта, то на 100 тыс. родов — 34 случая; в развивающихся странах на 100 тыс. беременных приходится 208 случаев инсульта. Это подтверждает, что беременность увеличивает риск развития ОНМК. L. Carbillon в своей работе [7] точно называет беременность «спонтанным скрининговым тестом риска развития раннего инсульта».
В большинстве случаев ИИ развивается в III триместре беременности и в послеродовом периоде [2, 8]. Проведенные исследования показали, что 60—80% инфарктов мозга у беременных обусловлены острым тромбозом сосудов мозга во II и III триместрах беременности. При этом чаще развиваются артериальные окклюзии, а в течение 1-го месяца послеродового периода — венозные. В послеродовом периоде в системе гомеостаза женщины происходят эндокринные, электролитные и другие изменения. Значительные сдвиги наблюдаются в коагулянтной и антикоагулянтной системах крови. Следует отметить, что риск развития инсульта остается повышенным в течение достаточно продолжительного периода времени после родов. В исследовании, проведенном C. Tang и соавт. [9] в Тайване, проанализированы 139 геморрагических и 107 ишемических инсультов, связанных с беременностью, и было установлено, что риск этих осложнений у пациенток с преэклампсией составляет соответственно 10,7 и 40,9% в течение III триместра беременности, 6,5 и 34,7% в течение 3 дней после родов, 5,6 и 11,2% с 3-го дня по 6-ю неделю после родов, 11,8 и 11,6% с 6 нед до 6 мес после родов и 19,9 и 4,3% с 6 до 12 мес после родов [9]. Результаты, полученные по нашим наблюдениям, соответствуют данным мировой литературы — у 64,3% пациенток 1-й группы ИИ произошел в III триместре и раннем послеродовом периоде.
C. Davie, Р. Brien [2], J. Tate, C. Bushnell [10], C. Tang и соавт. [9] рассматривают артериальную гипертензию (как существовавшую до беременности, так и гестационную) в качестве значимого фактора риска развития ИИ у беременных. Показано, что у женщин с беременностью, осложненной гипертензией, риск развития инсульта в 6—9 раз выше по сравнению с пациентками, у которых артериальное давление находится в пределах нормы. По нашим данным, достоверно более высокая гипертензия (p

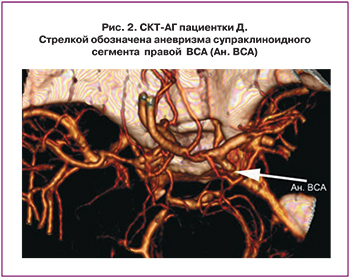 Результаты исследования и их обсуждение
Результаты исследования и их обсуждение