можно ли при хобл надувать шарики
«Надувать шары нельзя!»: как восстановить легкие после коронавирусной пневмонии
Журналист «Амурской правды» задал актуальные вопросы пульмонологу
Не знаю, как у других, но, когда я узнала о положительном результате теста на COVID-19, у меня перед глазами сразу возникла страшная картинка: пациент, лежащий в реанимации под аппаратом ИВЛ. Это вполне объяснимо, ведь в большей степени от новой коронавирусной инфекции страдает дыхательная система. Поскольку лечение ковидной пневмонии — это процесс длительный и непростой, то и восстановление не всегда проходит гладко. И самостоятельно проводить себе реабилитацию нельзя, чтобы не навредить и без того уже пострадавшим легким. О трех китах ковидной реабилитации «Амурской правде» рассказала доктор Ирина Жидкова, много лет отдавшая пульмонологии — журналист, переболевший COVID, продолжает цикл интервью с врачами о том, как вернуть здоровье после коронавируса.
Спайки на легких — это навсегда?
— Ирина Тимиршаевна, уже месяц после ковида не могу избавиться от покашливания, хотя болела, как и многие, в легкой форме, никакого поражения легких у меня не было.
— Нет.
— Сегодня уже все поняли, насколько COVID-19 коварен и непредсказуем. Это не воспаление легочной ткани в классическом его понимании, как бактериальная пневмония, которую можно остановить антибиотиками за две недели. Правильнее будет сказать, что это процесс в легких с поражением внутренней стенки — эндотелия сосуда со сгущением крови внутри сосуда. Встречаются ситуации, когда человек чувствует себя хорошо, нет ни высокой температуры, ни головных болей, ни кашля, а при компьютерной томографии оказывается, что патологический процесс уже затронул легкие на 10—15 процентов. У одних пациентов нет пневмонии, но есть одышка, а у других сохраняется изменение в легочной ткани, но нет одышки. Клиническое проявление и та картина, которую доктора видят на рентген-исследовании, могут не сочетаться. Поэтому реабилитация после ковида нужна всем. Неизвестно еще, как перенесенная даже в легкой форме коронавирусная инфекция отразится в дальнейшем на здоровье.
Пульмонологи остерегают пациентов от тренировки легких надуванием воздушных шаров.
— Это правда, что ковидная пневмония до конца не излечивается, а просто уходит в ремиссию и потом периодически будет о себе напоминать?
— Проблема коронавируса — новая, и вокруг нее рождается много мифов. Конечно, есть группа пациентов, у которых последствия останутся на всю жизнь. Но это те люди, у кого большое поражение легочной ткани, кто долго находился на ИВЛ. У них высокий риск формирования легочных фиброзов — это медленный необратимый процесс замещения легочной, альвеолярной ткани плотной, соединительной тканью. В легких появляются спайки, рубцы, какие бывают после травмы или после инфаркта на сердце. Поэтому очень важно как можно раньше приступать к легочной реабилитации, чтобы не допустить спаечного процесса. Начинать надо еще на этапе стационарного лечения, а потом продолжать дома.
— А может случиться, что человек переболел в бессимптомной форме, не делал КТ, а потом вдруг выяснится, что у него в легких образовался фиброз?
— Возможно. Небольшие зоны фиброза могут клинически себя не проявлять. И небольшие изменения в легких со временем «рассасываются». Фиброз, занимающий большие участки легких, клинически обязательно проявит себя прогрессирующей одышкой. Это не может случиться «вдруг». Благодаря процессу регенерации в нашем организме одни клетки отмирают, а другие рождаются, при этом структура легочной ткани восстанавливается. Если, конечно, человек сам себя не губит вредными привычками — такими, как курение.
Три кита ковидной реабилитации
— Что конкретно надо делать, чтобы быстрее восстановиться после пневмонии?
— Какой-то одной уникальной технологии для реабилитации последствий коронавирусной инфекции не существует. Вы восстанавливаете не одну какую-то проблему, а весь организм человека в целом. Сейчас вашему организму и легким как никогда нужен свежий воздух. Но все постепенно, особенно сейчас, в холодное время года! Прогулки на свежем воздухе начинаем с 20 минут, постепенно доводя до пары часов ежедневно. Конечно, лучше где-нибудь в парке или в лесу. Я понимаю, что такая возможность есть не у всех, но хотя бы в выходные дни можно выезжать на пару часов за город с лечебной целью, чтобы побродить по сосняку. Сначала обычная ходьба, потом увеличивайте физические нагрузки постепенно и разнообразьте. Полезна ходьба по ступенькам, плавание в бассейне, лечебная физкультура. Но основа реабилитации — это восстановление правильного дыхания.
— Есть особенность, как правильно «раздышать» легкие после ковида?
— Есть! Первое — надо учиться дышать диафрагмой. На самом деле это очень физиологичный тип дыхания. Если посмотреть на младенцев, они все так дышат — животиком. С возрастом это уходит. Особенно трудно это освоить женщинам. А именно этот тип дыхания необходим для проработки нижних долей легких. Физические упражнения увеличивают кровоток, а при диафрагмальном дыхании происходит максимальное насыщение легких кислородом. Все это препятствует образованию фиброзной ткани в легких. Но что мы часто наблюдаем: выписывается человек из больницы и вместо рекомендованного комплекса упражнений начинает дуть в трубочку или шарики надувать. Это большая ошибка.
В легких появляются спайки, рубцы, какие бывают после травмы или после инфаркта на сердце. Поэтому очень важно как можно раньше приступать к легочной реабилитации.
— Почему?
— Такие методы применяются, но при других легочных патологиях. При коронавирусной пневмонии это противопоказано — резко вдыхать и выдыхать, когда вы делаете гимнастику, нельзя. Дыхание должно быть медленным и спокойным. После ковида основной комплекс упражнений должен быть направлен не на работу с сопротивлением на выдохе, а на улучшение вентиляционной функции легких за счет увеличения подвижности грудной клетки, экскурсии диафрагмы, укрепления дыхательных мышц. Поэтому никаких шариков и трубочек!
Пойте, как тувинцы, и рычите, как тигры
Аппаратная физиотерапия, массажи, дыхательная гимнастика, а еще быстрее восстановить легкие поможет горловое пение. Когда человек поет, только 20 процентов звука направляется во внешнее пространство, а 80 — внутрь, в наш организм, заставляя более интенсивно работать внутренние органы. Например, звук «а» оказывает лечебное действие на сердце и верхние доли легких. «О» полезно петь при бронхитах, трахеитах, кашле. Долгое «ы» и «и» помогает в лечении лор-патологий, в том числе при отитах, «прочищает» носовую полость, а «у» тренирует органы брюшной полости и нижнюю часть легких.
— Звуковая вибрационная гимнастика похожа на тувинское горловое пение, только нужно «опустить» звуки в грудной отдел, чтобы от протяжного гласного звука завибрировало в легких, — дает совет Ирина Жидкова. — Если постоянно петь низкое «у-у-у», то это хорошо влияет на эластичность легочной ткани и поможет избавиться от фиброзов. Тем, у кого ощущение, будто в груди инородное тело, полезно рычать. Долгое «р-р-р» работает, как дренажная система. После таких вот упражнений становится легче дышать. Такую звукотерапевтическую практику давно знали и до сих пор используют в Индии и Китае.
Какие контрольные обследования нужны
— Какие контрольные обследования нужны, чтобы быть уверенным в полном выздоровлении?
— Выявить осложнения, пораженные участки легких, можно при компьютерной томографии. Обычно рентген-контроль нужен раз в шесть месяцев, потом еще делать КТ через год. Бояться дозы облучения не стоит — современные аппараты практически безопасны. Функцию внешнего дыхания можно проверить с помощью спирометрии. Ее проводят специалисты отделений функциональной диагностики. Для домашнего использования можно купить в аптеке портативный пульсоксиметр — прибор, определяющий сатурацию, то есть насыщаемость крови кислородом и частоту пульса. Себя нужно беречь и любить. Следует внимательно прислушиваться к организму, учитывать советы специалистов, и тогда качество жизни будет повышаться.
Дыхательные упражнения
Осваивайте упражнения в положении лежа на спине, затем выполняйте их в положении сидя.
1. Контролируемое дыхание:
2. Дыхание диафрагмой:
Выдох делается медленнее и продолжительнее вдоха. Отдохните после 3—4 повторений. Постепенно доведите выполнение упражнения до 1 минуты.
3. Дыхание через губы, сложенные трубочкой:
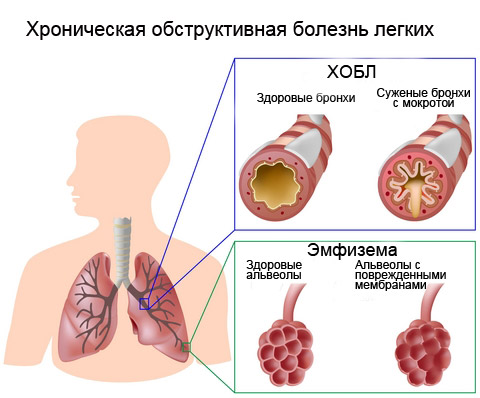
ХОБЛ: симптомы, диагностика, лечение, реабилитация
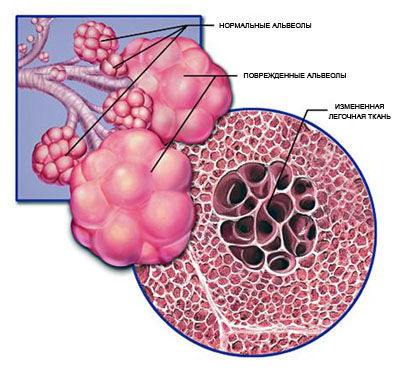
Хроническая обструктивная болезнь легких (ХОБЛ) это медленно прогрессирующее заболевание дыхательных путей. Если ХОБЛ вовремя не выявить и не начать лечить, оно развивается, ухудшая качество жизни — дыхание станет затрудненным, одышка будет мешать повседневным занятиям и работе. Постоянная нехватка кислорода приводит к серьезным последствиям, прежде всего к сердечной недостаточности, аритмии, инфаркту. Формирующиеся при ХОБЛ эмфизема и бронхоэктазы, фиброз легочной ткани, буллы в легких, пневмотораксы являются осложнениями этого заболевания и могут приводить к госпитализации в больницу.
В нашей клинике прошли лечение более 2,5 тысяч пациентов с ХОБЛ. Третья часть из них обратились к нам, не зная о своем диагнозе. Многих лечили от бронхиальной астмы, не оказывая должной помощи и позволяя заболеванию прогрессировать. Встречаются пациенты, которым напрасно выставлен диагноз и они зря приобретали дорогостоящие препараты и испытывали стресс от этого диагноза.
Многолетний опыт, полученный во время работы в НИИ пульмонологии, позволяет нашим пульмонологам помочь пациентам нормально дышать, уменьшить частоту обострений, избежать осложнений.
У 60 – 80% больных Хронической Обструктивной Болезнью Легких (ХОБЛ) врачи не выявляют эту болезнь.
Основные понятия при ХОБЛ:
Симптомы ХОБЛ
Основными клиническими проявлениями заболевания являются:
Случаи ложноположительного диагноза ХОБЛ встречается от 5% до 65% во всем мире – диагноз поставлен, а на самом деле у человека его нет.
Диагностика ХОБЛ
Для того чтобы ответить на вопрос ХОБЛ это или нет, необходимо провести два обязательных исследования :
Дополнительными методами исследования является бодиплетизмография и диффузионный тест. Это специальные исследования необходимые для контроля на течение болезни и предупреждения ее прогрессирования.
Для оценки рисков прогрессирования ХОБЛ важным показателем является количество обострений ХОБЛ в год. Доказано что чем более ограничен поток воздуха по бронхам из за их сужения (низкий показатель ОФВ1), тем чаще обострения и риск смертельного исхода.
Лечение ХОБЛ
Лечение ХОБЛ – это длительный и последовательный процесс, который должен проводиться под контролем врача пульмонолога. Основные группы лекарственных препаратов применяемых в нашей клинике:
Задачи всех перечисленных средств — восстановить дыхание, уменьшить кашель и продукцию мокроты, уменьшить одышку, восстановить силы для работы и жизни, предотвратить осложнения.
Легочная реабилитация при ХОБЛ
Курс комплексной терапии позволяет заменить бронхоскопические санации у пациентов с бронхоэктазами.
Частые вопросы
Может ли астма перерасти в ХОБЛ?
Нет. Довольно частое заблуждение. Это два совершенно различных заболевания. Их объединяет один синдром — бронхообструктивный. В обоих случаях пульмонолог сталкивается с сужением бронхов — бронхообструкцией. В случае с ХОБЛ она не обратима, в случае с астмой обратима. Исходы заболеваний также различны. Лечение заболеваний имеет общие черты, но все же совершенно различаются. Очень многие терапевты и пульмонологи назначают сразу пациенту с ХОБЛ и препараты, применяемые для астмы и для ХОБЛ. Но это совершенно неправильно.
Почему одному пациенту необходим один ингалятор, а другому три?
Назначение терапии при ХОБЛ очень деликатное дело. Все зависит от стадии течения болезни, ее формы (фенотипа), частоты обострений. Это выясняется в ходе обследования и консультации пульмонолога. К тому же ХОБЛ это заболевание при котором присутствуют сопутствующие болезни. Например заболевания сердца или сосудов, сахарный диабет.
Все они отягчают течение болезни и назначенные для лечения ХОБЛ препараты, могут ухудшить течение сопутствующих заболеваний. И это необходимо обязательно учитывать. ХОБЛ должны лечить только пульмонологи. Не занимайтесь самолечением и обращайтесь только к специалистам. Остерегайтесь неучей и шарлатанов!
При ХОБЛ обязательно нужно дышать кислородом?
Назначение кислородотерапии не менее сложный вопрос, чем назначение медикаментозного лечения болезни. Не всякому пациенту с ХОБЛ нужен кислород. Возможно правильное назначение ингаляционной терапии, отхаркивающих лекарств и антибиотиков повысить кислород в крови, без применения кислорода.
Неправильно назначенная терапия кислородом, может ухудшить прогноз заболевания или не получить желаемого эффекта. Многие врачи увидев сниженные цифры кислорода у больного ХОБЛ, спешат назначить кислородотерапию, не выяснив нужно ли, безопасно ли?!
Для того чтобы выяснить нужен ли кислородный концентратор применяют длительную (ночную, суточную) пульсоксиметрию. Исследование проводится либо в ночные часы, либо в течение дня. Тест позволяет измерить концентрацию кислорода в крови и частоту сердечных сокращений непрерывно в течение многих часов. На основании результатов пульсоксиметрии пульмонолог подберет режим подачи кислорода — кратность, и скорость его подачи, длительность.
Проводится ли хирургическое лечение ХОБЛ?
Да, хирургическое лечение некоторых форм заболевания проводится. Прежде всего, это буллезная эмфизема. Это вариант течения эмфиземы, при котором в легких образуются кисты, буллы (полости в виде больших пузырей). Оперативное вмешательство проводится с использованием современной эндоскопической техникой.
Также по показаниям, при крайне тяжелом ХОБЛ, возможна пересадка легких — трансплантация.
В обоих случаях, операции на легких это опасные и сложные манипуляции, требующие от торакальных хирургов высокого мастерства.
ХОБЛ это бронхит или эмфизема?
Термин хроническая обструктивная болезнь легких часто используется наряду с такими заболеваниями, как бронхит и/или эмфизема, потому что они наиболее распространенные клинические формы этой болезни (ХОБЛ). Иными словами эмфизема или хронический обструктивный бронхит это ХОБЛ.
Кроме того, лечение ХОБЛ, хронического обструктивного бронхита, и эмфиземы подобны. Но исходы простого хронического бронхита и ХОБЛ различные. Поэтому так важно поставить правильный диагноз.
Наши специалисты
Кандидат медицинских наук, врач-пульмонолог высшей категории. Официальный врач эксперт конгрессов РФ по пульмонологии.
Опыт работы 30 лет
Главный врач, кандидат медицинских наук, врач-пульмонолог, сомнолог, член European Respiratory Society (ERS).
Опыт работы 26 лет
Кандидат медицинских наук, врач-пульмонолог высшей категории, доцент кафедры пульмонологии им. Н.И. Пирогова.
Опыт работы 26 лет
Зам. главного врача, пульмонолог аллерголог высшей категории. Действительный член Европейской академии аллергологии и иммунологии.
Опыт работы 15 лет
Стоимость услуг
| Консультативный прием пульмонолога | ✕ | |
|---|---|
| Первичная консультация пульмонолога | 3500 |
| Повторная консультация пульмонолога | 3000 |
| Первичная консультация главного врача, пульмонолога Кулешова А.В. | 5000 |
| Повторная консультация главного врача, пульмонолога Кулешова А.В. | 3000 |
 | Мы в соцсетях: |  | Наш адрес: |  | График работы: | |
| +7 495 662-99-24 |
| Москва, Мажоров переулок, д.7 Пн-Пт: с 10:00 до 20:00 Москва, Мажоров переулок, д.7 Пн-Пт: с 10:00 до 20:00 Cовременная терапия хронической обструктивной болезни легкихХроническая обструктивная болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей, частично обратимой бронхиальной обструкцией, которая связана с воспалением дыхательных путей, возникающим под влиянием неблагоприятных факторов внешней сред Хроническая обструктивная болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей, частично обратимой бронхиальной обструкцией, которая связана с воспалением дыхательных путей, возникающим под влиянием неблагоприятных факторов внешней среды (курения, профессиональных вредностей, поллютантов и др.). Установлено, что морфологические изменения при ХОБЛ наблюдаются в центральных и периферических бронхах, легочной паренхиме и сосудах [8, 9]. Это объясняет использование термина «хроническая обструктивная болезнь легких» вместо привычного «хронического обструктивного бронхита», подразумевающего преимущественное поражение у больного бронхов. В опубликованных недавно рекомендациях ведущих экспертов Американского и Европейского торакальных обществ подчеркивается, что развитие ХОБЛ у больных можно предупредить, а при ее лечении вполне реально добиться успехов [7]. Заболеваемость и смертность пациентов от ХОБЛ продолжают расти во всем мире, что в первую очередь обусловлено широкой распространенностью курения. Показано, что этим заболеванием страдают 4–6 % мужчин и 1–3 % женщин старше 40 лет [8, 10]. В европейских странах оно ежегодно является причиной смерти 200–300 тыс. человек [10]. Высокое медико-социальное значение ХОБЛ стало причиной издания по инициативе ВОЗ международного согласительного документа, посвященного ее диагностике, лечению, профилактике и основанного на принципах доказательной медицины [8]. Аналогичные рекомендации выпущены Американским и Европейским респираторными обществами [7]. В нашей стране недавно опубликовано 2-е издание Федеральной программы по ХОБЛ [1]. Задачами терапии ХОБЛ являются предупреждение прогрессирования болезни, уменьшение выраженности клинических симптомов, достижение лучшей переносимости физической нагрузки и повышение качества жизни больных, предупреждение осложнений и обострений, а также снижение смертности [8, 9]. Основными направлениями лечения ХОБЛ являются уменьшение воздействия неблагоприятных факторов внешней среды (в том числе отказ от курения), обучение больных, использование лекарственных средств и немедикаментозная терапия (оксигенотерапия, реабилитация и др.). Различные комбинации этих методов используются у пациентов с ХОБЛ в фазу ремиссии и обострения. Уменьшение влияния на больных факторов риска является неотъемлемой частью лечения ХОБЛ, позволяющей предупредить развитие и прогрессирование этого заболевания. Установлено, что отказ от курения позволяет замедлить нарастание бронхиальной обструкции. Поэтому лечение табачной зависимости актуально для всех пациентов, страдающих ХОБЛ. Наиболее эффективны в этом случае беседы медицинского персонала (индивидуальные и групповые) и фармакотерапия. Существуют три программы лечения табачной зависимости: короткая (1–3 мес), длительная (6–12 мес) и программа снижения интенсивности курения [2]. Назначать лекарственные препараты рекомендуется в отношении больных, с которыми беседы врача оказались недостаточно эффективны. Следует взвешенно подходить к их применению у людей, выкуривающих менее 10 сигарет в день, подростков и беременных. Противопоказанием к назначению никотинзамещающей терапии являются нестабильная стенокардия, нелеченая пептическая язва двенадцатиперстной кишки, недавно перенесенные острый инфаркт миокарда и нарушение мозгового кровообращения. Повышение информированности пациентов позволяет повысить их работоспособность, улучшить состояние здоровья, формирует умение справляться с болезнью, повышает эффективность лечения обострений [8]. Формы обучения больных различны — от распространения печатных материалов до проведения семинаров и конференций. Наиболее эффективно интерактивное обучение, которое проводится в рамках небольшого семинара. Принципы лечения ХОБЛ стабильного течения [6, 8] следующие. Хирургическое лечениеРоль хирургического лечения у больных ХОБЛ в настоящее время является предметом исследований. Сейчас обсуждаются возможности использования буллэктомии, операции по уменьшению легочного объема и трансплантации легких. Показанием для буллэктомии при ХОБЛ является наличие у пациентов буллезной эмфиземы легких с буллами большого размера, вызывающими развитие одышки, кровохарканья, легочных инфекций и боли в грудной клетке. Эта операция приводит к уменьшению одышки и улучшению функции легких. Значение операции по уменьшению легочного объема при лечении ХОБЛ изучено пока недостаточно. Результаты завершившегося недавно исследования (National Emphysema Therapy Trial) свидетельствуют о положительном влиянии этого хирургического вмешательства по сравнению с медикаментозной терапией на способность выполнять физическую нагрузку, качество жизни и летальность больных ХОБЛ, имеющих преимущественно тяжелую верхнедолевую эмфизему легких и исходно низкий уровень работоспособности [12]. Тем не менее эта операция остается пока экспериментальной паллиативной процедурой, не рекомендуемой для широкого применения [9]. Трансплантация легких улучшает качество жизни, функцию легких и физическую работоспособность больных. Показаниями для ее выполнения являются ОФВ1 ё25% от должного, РаСО2>55 мм рт. ст. и прогрессирующая легочная гипертензия. К числу факторов, лимитирующих выполнение этой операции, относятся проблема подбора донорского легкого, послеоперационные осложнения и высокая стоимость (110–200 тыс. долларов США). Операционная летальность в зарубежных клиниках составляет 10–15%, 1-3-летняя выживаемость, соответственно, 70–75 и 60%. Ступенчатая терапия ХОБЛ стабильного течения представлена на рисунке. Лечение легочного сердцаЛегочная гипертензия и хроническое легочное сердце являются осложнениями ХОБЛ тяжелого и крайне тяжелого течения. Их лечение предусматривает оптимальную терапию ХОБЛ, длительную (>15 ч) оксигенотерапию, использование диуретиков (при наличии отеков), дигоксина (только при мерцательной терапии и сопутствующей левожелудочковой сердечной недостаточности, так как сердечные гликозиды не оказывают влияния на сократимость и фракцию выброса правого желудочка). Спорным представляяется назначение вазодилятаторов (нитратов, антагонистов кальция и ингибиторов ангиотензинпревращающего фермента). Их прием в ряде случаев приводит к ухудшению оксигенации крови и артериальной гипотензии. Тем не менее антагонисты кальция (нифедипин SR 30–240 мг/сут и дилтиазем SR 120–720 мг/cут), вероятно, могут применяться у больных с тяжелой легочной гипертензией при недостаточной эффективности бронхолитиков и оксигенотерапии [16]. Лечение обострений ХОБЛОбострение ХОБЛ характеризуется нарастанием у больного одышки, кашля, изменением объема и характера мокроты и требует изменений лечебной тактики. [7]. Различают легкие, средней тяжести и тяжелые обострения болезни (см. табл. 3). Лечение обострений предусматривает использование лекарственных препаратов (бронхолитиков, системных глюкокортикоидов, по показаниям–антибиотиков), оксигенотерапии, респираторной поддержки. В связи с трудностью дозирования и большим числом потенциальных побочных эффектов применение теофиллинов короткого действия при лечении обострений ХОБЛ является предметом дискуссии. Некоторые авторы допускают возможность их использования в качестве препаратов «второго ряда» при недостаточной эффективности ингаляционных бронхолитиков [6, 9], другие не разделяют эту точку зрения [7]. Вероятно, назначение препаратов этой группы возможно при соблюдении правил введения и определении концентрации теофиллина в сыворотке крови. Наиболее известный из них препарат эуфиллин, представляющий собой теофиллин (80%), растворенный в этилендиамине (20%). Схема его дозирования приведена в таблице 5. Следует подчеркнуть, что препарат должен вводиться только внутривенно капельно. Это уменьшает вероятность развития побочных эффектов. Его нельзя назначать внутримышечно и ингаляционно. Введение эуфиллина противопоказано у больных, получающих теофиллины длительного действия, из-за опасности его передозировки. Инвазивная ИВЛ предусматривает интубацию дыхательных путей или наложение трахеостомы. Соответственно связь больного и респиратора осуществляется через интубационные или трахеостомические трубки. Это создает риск развития механических повреждений и инфекционных осложнений. Поэтому инвазивная ИВЛ должна использоваться при тяжелом состоянии больного и только при неэффективности других методов лечения. Показания для инвазивной ИВЛ [8, 9]: Больные с легкими обострениями могут лечиться амбулаторно. Амбулаторное лечение легких обострений ХОБЛ [7–9] включает следующие этапы. Пациенты с обострениями средней тяжести, как правило, должны госпитализироваться. Их лечение осуществляется по следующей схеме [7–9]. А. В. Емельянов, доктор медицинских наук, профессор |