можно ли при пневмонии чувствовать себя хорошо
Что такое пневмония? Причины возникновения, диагностику и методы лечения разберем в статье доктора Макарова Е. А., пульмонолога со стажем в 12 лет.
Определение болезни. Причины заболевания
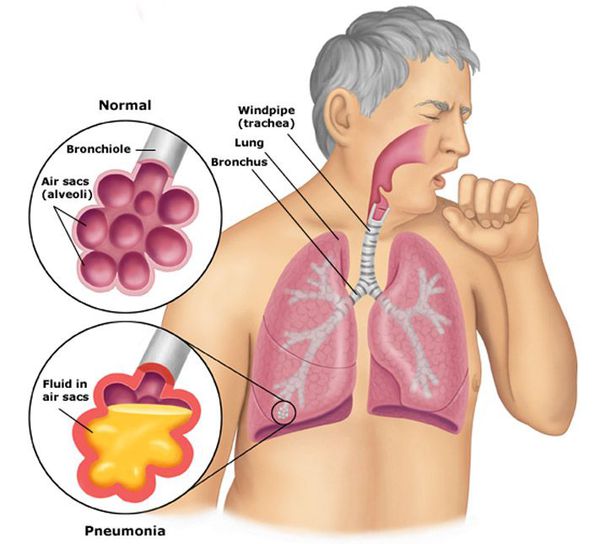
Пневмония, или воспаление лёгких (Pneumonia) — вариант острой респираторной инфекции, поражающей лёгочную ткань. Лёгкие состоят из небольших мешотчатых образований (альвеол), которые в ходе акта дыхания здорового человека должны наполняться воздухом. При пневмонии альвеолы заполнены жидкостью (экссудатом) и гноем, которые ухудшают газообмен. [1]
Внебольничная пневмония (ВП) — это острое инфекционное заболевание, особенно часто встречающееся среди жителей городов. По статистике, предоставленной разными авторами, в России пневмонией ежегодно заболевает около 1 500 000 человек. В структуре смертности на долю пневмоний в России в 2015 году приходилось до 50% (в группе болезней органов дыхания), в 2016 году смертность от этого заболевания достигла 21 на каждые 100 тысяч жителей. [2]
Факторы риска
Наибольшему риску развитию пневмонии подвержены:
К другим факторам риска относятся:
Заразна ли пневмония
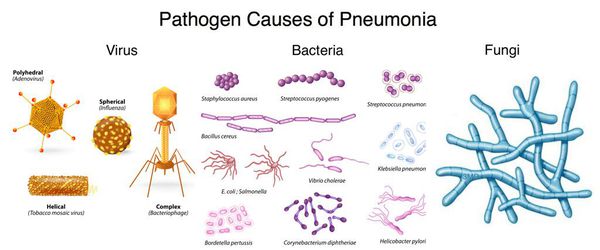
Пневмонию может вызывать множество различных микроорганизмов. Многие из них передаются от человека к человеку, однако не у всех при воздействии одних и тех же микробов развивается пневмония.
Как передаётся пневмония
Вирусы и бактерии, приводящие к развитию пневмонии, могут передаваться воздушно-капельным и контактно-бытовым путём. Грибковая пневмония обычно развивается, когда люди вдыхают микроскопические частицы грибка из окружающей среды.
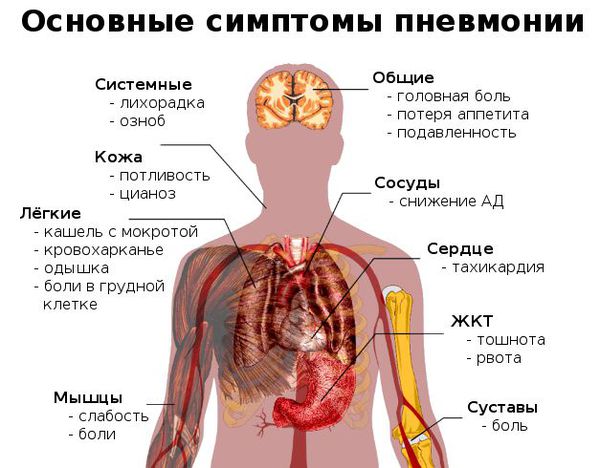
Симптомы пневмонии
Переохлаждение организма нередко становится причиной, запускающей процесс развития воспаления лёгких у взрослых. Затем последовательно появляются симптомы заболевания.
Как распознать симптомы пневмонии:
Признаки пневмонии у взрослого:
Признаки пневмонии у ребёнка
У детей симптомы пневмонии обычно выражены сильнее — они болеют с более высокой температурой, при которой могут развиться фебрильные судороги. Кроме того, дети, особенно совсем маленькие, зачастую плохо умеют откашливать мокроту, поэтому не всегда удаётся заметить её гнойный характер — жёлтый или зелёный цвет и неприятный запах.
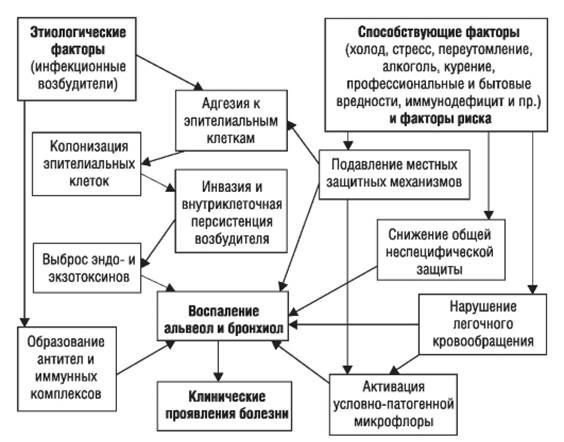
Патогенез пневмонии
Ведущие механизмы, которые приводят к развитию ВП:
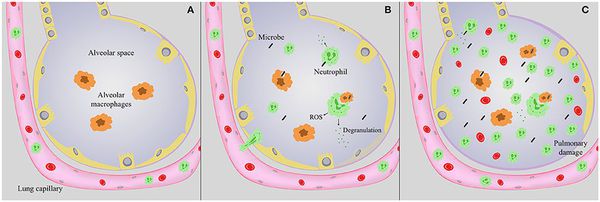
Стартовым импульсом развития пневмонии лёгких становится прикрепление (адгезия) микробных агентов к поверхностной мембране клеток эпителия бронхов, особенно при предшествующей дисфункции реснитчатого мерцательного эпителия и изменении мукоцилиарного клиренса.
Следующим шагом в образовании воспаления является размножение микробного агента в клетках бронхиального эпителия. Нарушение целостности мембраны этих клеток приводит к интенсивной продукции биологически активных веществ — цитокинов. Они вызывают направленное движение (хемотаксис) макрофагов, нейтрофилов и целого ряда иных клеток в область воспаления.
На следующих стадиях воспалительного процесса очень значимую роль играет последовательное проникновение (инвазия), жизнедеятельность микроорганизмов внутри клеток и продукция токсинов. Все эти процессы в итоге заканчиваются экссудативным воспалением внутри альвеол и бронхиол. Наступает фаза клинических проявлений болезни. [4]
Классификация и стадии развития пневмонии
В Международной классификации болезней 10-го пересмотра (МКБ-10) в разделе «Х. Болезни органов дыхания» выделяют следующие виды пневмонии:
Данная классификация построена по этиологическому принципу, то есть основывается на виде возбудителя, послужившего причиной воспаления лёгких. [5]
Также отдельно выделяют аспирационную пневмонию, которая возникает при вдыхании или пассивном попадании в лёгкие различных веществ в большом объёме, чаще всего — рвотных масс, которые вызывают воспалительную реакцию.
К аспирационной пневмонии приводят:
Особенности лечения аспирационной пневмонии — использование эндоскопических методов промывания и очищения дыхательных путей, антибактериальных и отхаркивающих препаратов.
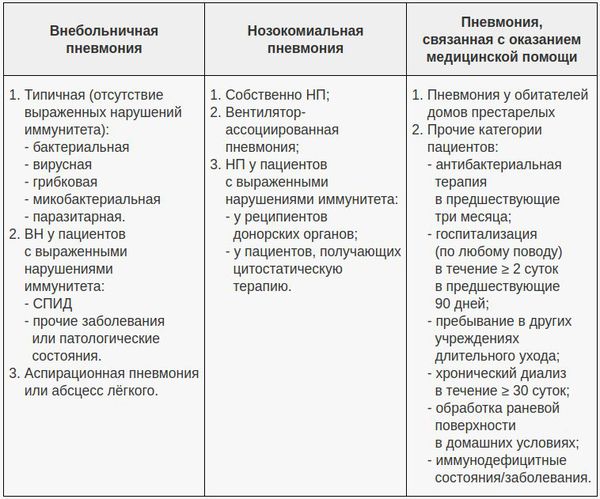
В современной клинической практике самой популярной является классификация, учитывающая три основных фактора: условия появления пневмонии, особенности инфицирования лёгочной ткани и статус иммунной системы пациента. В этом аспекте очень важно отличать внебольничную пневмонию (ВП) и внутрибольничную пневмонию (нозокомиальную, НП), поскольку концепции их лечения разнятся. Внебольничной считают пневмонию, развившуюся за пределами стационара либо выявленную в первые 48 часов после госпитализации в стационар. С 2005 года ряд авторов выделяет пневмонию, связанную с медицинским вмешательством. [6]
Признаки внебольничной, внутрибольничной (нозокомиальной) и связанной с оказанием медицинской помощью пневмонии
Осложнения пневмонии
Многие авторы выделяют две категории осложнений, развивающихся при пневмонии — «лёгочные» и «внелёгочные».
К «лёгочным» осложнениям относятся:
«Внелёгочными» осложнениями являются:
В настоящее время такое деление представляется весьма условным, поскольку интоксикационный синдром при пневмонии распространяется на весь организм.
Плеврит — воспалительное заболевание, при котором в плевральной полости скапливается избыточное количество жидкости. Наблюдается особенно часто при бактериальной и вирусной природе возбудителя.
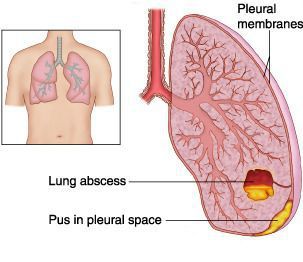
Абсцесс лёгкого — патологический инфекционный процесс, проявляющийся образованием в лёгочной ткани более или менее ограниченной полости (> 2 см в диаметре) из-за местного отмирания тканей и последующего гнойного распада. Очень часто к развитию абсцессов приводит инфицирование анаэробными микроорганизмами.
Эмпиема плевры — скопление гноя в плевральной полости, довольно часто становится крайне неблагоприятным исходом течения экссудативного плеврита.
Острая дыхательная недостаточность — резкое нарушение дыхания, при котором уменьшается транспорт кислорода в лёгкие, а обеспечение должного газового состава артериальной крови становится невозможным. В результате недостаточного поступления кислорода наступает «кислородное голодание» (гипоксия). Значительный дефицит кислорода угрожает жизни больного и может потребовать развёртывания мероприятий неотложной интенсивной терапии.
Сепсис — является самым грозным и тяжёлым осложнением пневмонии. Он развивается при проникновении инфекционного агента в кровь, и далее происходит его циркуляция по кровяному руслу. Особенность сепсиса заключается в образовании гнойных очагов во всём теле. Клинические проявления сепсиса очень яркие: температура тела повышается до фебрильных цифр, возникает тяжёлый синдром интоксикации, проявляющийся головной болью, тошнотой, рвотой, реже диареей, кожа становится «землистого» оттенка).
ДВС-синдром — патология со стороны системы гемостаза (свёртывающей и противосвёртывающей системы крови), приводящее к изменению нормальной микроциркуляции в сосудистом русле за счёт массивного кровотечения с одновременным образованием тромбов. [7]
Диагностика пневмонии
Диагностические исследования при ВП направлены на уточнение диагноза, определение возбудителя, оценку тяжести течения и прогноза заболевания, а также на обнаружение осложнений.
Алгоритм диагностики при подозрении на ВП включает:
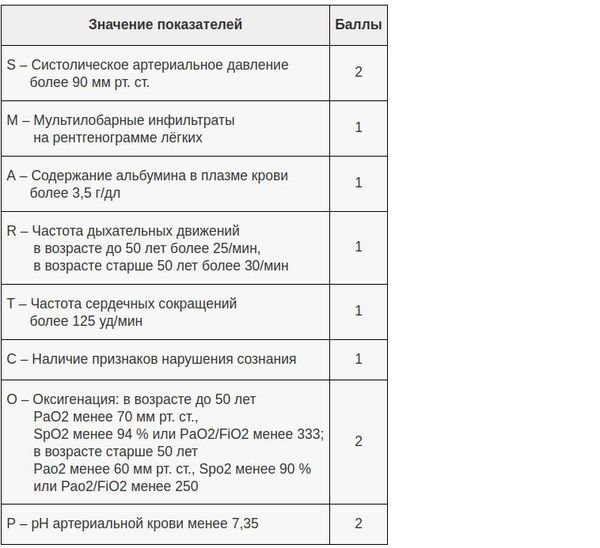
Диагноз ВП является доказанным при выявлении у пациента очаговой инфильтрации лёгочной ткани, подтвержденной рентгенологически и, как минимум, двух из перечисленных ниже признаков:
Важно! При отсутствии или недоступности рентгенологического подтверждения очаговой инфильтрации в лёгких диагноз «ВП» считается неуточненным. При этом диагноз «Пневмония» может быть обоснован данными эпиданамнеза (истории болезни), наличием соответствующих жалоб и местных проявлений. [3]
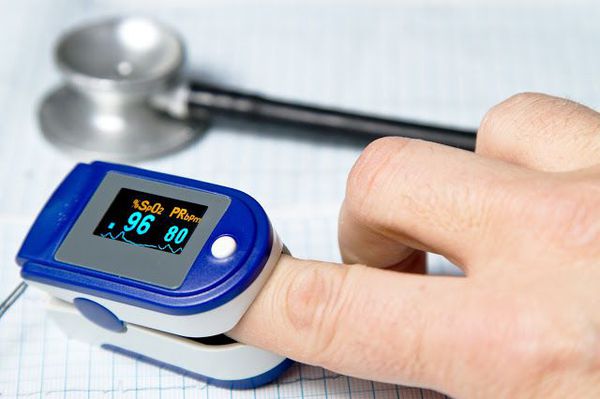
Очень важным моментом в диагностике пневмоний является использование метода пульсоксиметрии. Во всех клинических рекомендациях озвучена необходимость измерения сатурации у каждого пациента с воспалением лёгких. [9]
В настоящий момент существует целый ряд диагностических приёмов, позволяющих разделить все ВН на две категории — тяжёлые и нетяжёлые. Так, главной задачей шкал оценки тяжести (бальных систем) является выявление пациентов с неблагоприятным прогнозом и высоким риском осложнений. [8] Примеры таких шкал являются:
После определения степени тяжести лечащий врач принимает решение о месте лечения — амбулаторное наблюдение или госпитализация.
Как отличить воспаление лёгких от ОРВИ, гриппа и бронхита
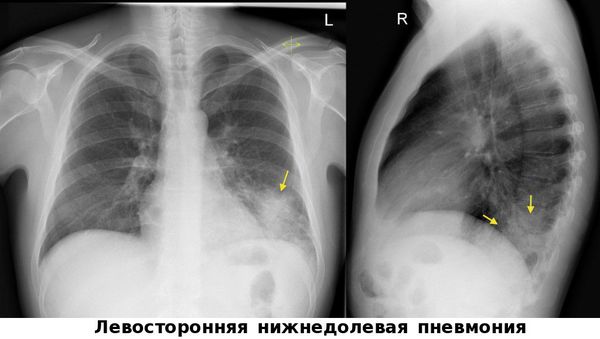
Чтобы отличить воспаление лёгких от сезонных ОРВИ, гриппа и бронхита необходима визуализация лёгких — рентгенография органов грудной клетки, цифровая флюорография или компьютерная томография органов грудной клетки. Эти методы позволяют обнаружить инфильтраты в лёгочной ткани.
Лечение пневмонии
Какой врач лечит заболевание
Пневмонию лечит терапевт или пульмонолог.
Когда обратиться к врачу
К врачу следует обратиться при появлении проблем с дыханием, болях в груди, постоянной лихорадке (свыше 38 °C) и кашля, особенно с мокротой.
Показания при заболевании
Лечение пациентов с ВП является комплексным и основывается на нескольких базовых принципах:
Чрезвычайно важным является своевременное обнаружение и лечение декомпенсации или обострения сопутствующих заболеваний, так как их наличие/тяжесть может кардинальным образом влиять на течение пневмонии. [10]
Антимикробные препараты
Важно! Антибактериальная терапия (АБТ) может быть назначена только врачом, в противном случае резко возрастает риск лекарственной устойчивости (резистентности) микроорганизмов.
Основные группы антимикробных препаратов, используемых при лечении пневмонии:
В некоторых случаях при наличии особых показаний могут быть использованы препараты других групп (тетрациклины, аминогликозиды, линкозамиды, ванкомицин, линезолид).
При вирусных пневмониях (как правило, ассоциированных с вирусом гриппа) наибольшее значение имеют ингибиторы нейраминидазы (оселтамивир и занамивир), которые обладают высокой активностью в отношении вирусов гриппа А и Б.
При лечении амбулаторных пациентов предпочтение отдают пероральным антибиотикам (обычно в таблетированной форме). При лечении пациентов в стационаре используют ступенчатый подход: начинают с парентерального введения антибиотиков (предпочтителен внутривенный путь), в дальнейшем по мере клинической стабилизации пациента переводят на пероральный приём (таблетки).
Длительность антимикробной терапии нетяжёлой ВП определяется индивидуально, при тяжёлой ВП неуточнённой этиологии — продолжается как минимум 10 дней. Осуществление более длительных курсов АБТ (от 14 до 21 дней) рекомендовано только при развитии осложнений болезни, наличии очагов воспаления за пределами лёгочной ткани, инфицировании S.aureus, Legionella spp., неферментирующими микроорганизмами (P.aeruginosa).
В клинической практике очень важным является решение о возможности прекращения АМТ в нужный момент. Для этого разработаны критерии достаточности:
Респираторная поддержка
Острая дыхательная недостаточность (ОДН) является ведущей причиной смерти пациентов с ВП, поэтому адекватная респираторная поддержка — важнейший компонент лечения таких пациентов (конечно же, в совокупности с системной антибиотикотерапией). Респираторная поддержка показана всем пациентам с ВП при РаО2 [4]
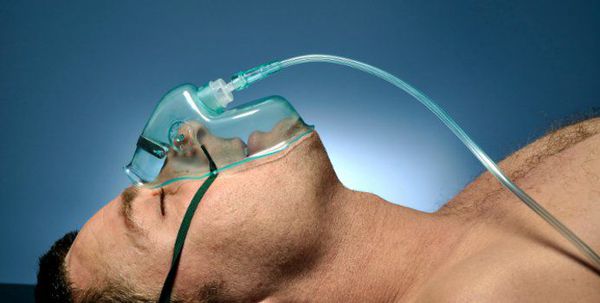
Кислородотерапия проводится в случае умеренной нехватки кислорода в крови при помощи простой носовой маски или маски с расходным мешком.
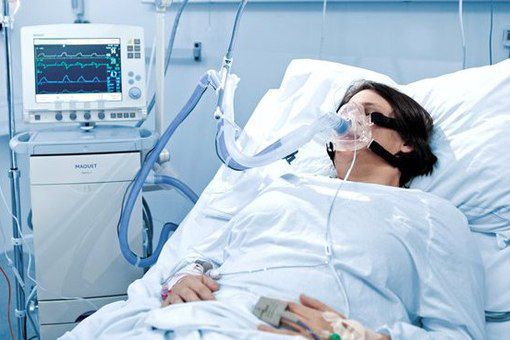
Искусственная вентиляция лёгких (ИВЛ) используется в том случае, если даже при ингаляциях кислородом целевой уровень насыщения крови кислородом не достигается.
Показания к ИВЛ при ОДН на фоне ВП:
Неантибактериальная терапия
Представлена тремя основными классами препаратов:
Глюкокортикостероиды
Вопрос о назначении ГКС рассматривается в первую очередь при тяжёлой ВП, которая осложнена септическим шоком. ГКС способствуют ограничению разрушающего влияния системного воспаления с помощью различных геномных и негеномных эффектов.
Иммуноглобулины
Применение ИГ при терапии инфекций, осложнённых сепсисом, основано на разнообразных эффектах: от нейтрализации бактериальных токсинов до восстановления реактивности клеток при феномене «иммунного паралича».
В лечении сепсиса наиболее эффективны поликлональные ИГ, которые по сравнению с плацебо снижают относительный риск смерти. Рутинное применение внутривенных ИГ пациентами с тяжёлой ВП, осложнённой сепсисом нецелесообразно.
Иммуностимуляторы
Интерес к этим препаратам связан с их способностью усиливать фагоцитоз, образование и созревание нейтрофилов. Однако в связи с отсутствием убедительной доказательной базы на текущий момент они практически не используются в рутинной практике.
Противопоказания при заболевании
При пневмонии крайне не рекомендуется заниматься самолечением, особенно с использованием антибиотиков. В настоящий момент существует много групп антибактериальных препаратов, для подбора адекватной терапии врач задаст несколько вопросов об истории заболевания, лекарственной непереносимости, предыдущем использовании антибиотиков и о том, какие ещё препараты пациент принимает регулярно. В остром периоде заболевания рекомендовано воздержаться от активного использования физиотерапевтических методов лечения, особенно связанных с нагреванием тканей.
Прогноз. Профилактика
Благоприятный или неблагоприятный исход при ВП зависит от нескольких факторов:
Риск смерти минимален у пациентов молодого и среднего возраста с нетяжёлым течением ВП и не имеющих сопутствующие заболевания. У пациентов пожилого и старческого возраста существует риск летального исхода при наличии значимой сопутствующей патологии (ХОБЛ, злокачественные новообразования, алкоголизм, диабет, хроническая сердечная недостаточность), а также в ситуациях развития тяжёлой ВП.
Основная причина смерти больных с тяжёлой ВП — устойчивая нехватка кислорода, септический шок и недостаточность всех органов и систем. Согласно исследованиям, основными факторами, связанными с неблагоприятным прогнозом больных с тяжёлой ВП, являются:
Говоря о России, отдельно следует упомянуть позднее обращение пациентов за квалифицированной медицинской помощью. Это становится дополнительным фактором риска неблагоприятного исхода.
Как предотвратить пневмонию
В настоящий момент во всём мире доступны весьма эффективные средства, позволяющие защитить себя и своих близких от этого грозного заболевания — пневмококковые и гриппозные вакцины.
С целью специфической профилактики пневмококковых инфекций, в том числе пневмоний, у взрослых используются две вакцины:
Все пациенты с высоким риском пневмоний должны быть защищены такими вакцинами. [11]
Воспаление лёгких — пневмония
Великий Боткин приложил немало усилий, чтобы убедить врачей того времени не снижать высокую температуру при пневмонии лекарствами и холодными купаниями. До прихода в жизнь антибиотиков оставалось ещё полвека, поэтому пневмония была страшным заболеванием, часто угрожавшим жизни. Сегодня большинство перенёсших воспаление лёгких больных выздоравливает. Тем не менее, именно пневмония то самое осложнение, которое и становится причиной смерти после гриппа.
В России ежегодно пневмонию переносит почти 650 тысяч человек, у большинства взрослых она даже не диагностируется, её переносят на ногах, считая слабость и небольшую температуру с кашлем естественным исходом после респираторного вирусного заболевания. Самостоятельно начинают приём антибиотиков, воспалительный очаг и рассасывается, оставляя изменения лёгочной ткани, которые по прошествии времени находят при флюорографии лёгких.
Многие после гриппа не подозревают у себя воспаления лёгких, но не всем удаётся вылечиться. Поэтому пневмония прочно занимает четвёртое место среди всех причин смертности, унося в мир иной девять из сотни переболевших, преимущественно, пожилых людей. Типично российская причина высокой смертности от пневмонии — поздняя обращаемость, когда в крайне тяжёлом состоянии вызывают врача или, чаще, «скорую помощь» после нескольких дней высокой температуры, и никакие реанимационные мероприятия уже не способны что-либо исправить.
Какими бывают пневмонии?
В общем пневмонии это целая группа инфекционных заболеваний, причиной которых становятся разные инфекционные агенты, и механизм развития тоже неодинаковый, но объединяет их одинаковая картина поражения лёгких — воспаление.
Сегодня пневмонии подразделяют на внебольничную и внутрибольничную, её в медицинской среде чаще называют нозокомиальная или госпитальная. Причиной госпитальной пневмонии становится, как правило, присоединение местной больничной патогенной флоры на фоне ослабления иммунитета пациента, госпитализированного для операции или лечения другого заболевания. Эта пневмония возникает не ранее, чем после нескольких дней пребывания в больнице. Госпитальные пневмонии протекают тяжелее и лечатся труднее из-за частой устойчивости микроорганизма к лекарствам. Кроме того, эта пневмония развивается на фоне обострения другого заболевания, послужившего поводом для стационарного лечения.
Внебольничная пневмонии — это все возникшие не в больнице воспаления лёгких или проявившиеся в первые двое суток пребывания в больнице по другому поводу. Этот вариант заболевания составляет основное большинство пневмоний.
Пневмонии у больных с иммунодефицитами, в том числе при ВИЧ, тоже выделяют в обособленную группу, потому что они вызываются очень нетипичными микроорганизмами, и в большинстве такие воспаления и называются атипичными.
И четвёртая группа — аспирационная пневмония, то есть возникшая из-за попадания в лёгкие жидкости при рвоте или утоплении, а также при попадании пищи из пищевода при образовании патологического соустья с трахеей, что возможно при опухолях.
Внебольничная пневмония
В принципе внебольничная пневмония это банальное воспаление лёгких, которое диагностируется при обращении пациента с признаками воспаления нижних дыхательных путей и подтверждается при рентгенологическом исследовании специфическими изменениями лёгочной ткани, их называют «очаговыми» и «инфильтративными», или «очагово-инфильтративными», очаги всегда свежие — недавно возникшие и воспалительного характера. Обычно переболевшие такой пневмонией говорят, что перенесли очаговую пневмонию или острое воспаление лёгких.
Хотя по правилам такую пневмонию не называют острой, потому что другой и не бывает, она всегда только остро развившаяся. Внебольничная пневмония бывает тяжёлой, но её считают особой формой, поскольку это воспаление лёгких протекает вместе с сепсисом и выраженной дыхательной недостаточностью, нарушениями функций лёгких. Вот такая тяжёлая пневмония — главный поставщик смертельных случаев, поэтому она лечится не просто в больнице, а чаще всего в отделении реанимации, поскольку требует активной респираторной поддержки, то есть управляемого аппаратами дыхания.
Что вызывает пневмонию
Внебольничную пневмонию вызывают микроорганизмы, как правило, постоянно обитающие в дыхательных путях, в половине случаев это пневмонический стрептококк или чаще его называют пневмококком, в четверти случаев воспаления — смешанная компания пневмококка с простейшей хламидией или микоплазмой. Все они живут в верхних дыхательных путях, нимало не мешая человеку, но когда иммунитет снижается, активно атакуют своего хозяина, вызывая воспаление лёгких.
Вирусные пневмонии довольно редки. Но в большинстве случаев именно вирусные инфекции, что в народе называется как простуда, подводят к развитию бактериальной или атипичной пневмонии, то есть являются их фактором риска. В большинстве случаев именно после вирусной «простуды» на фоне снижения защитных сил организма и активизируется постоянный бактериальный житель слизистой ротовой полости пневмококк.
Механизм развития воспаления
Пройдясь по организму, вирус нарушает способность слизистых трахеи и бронхов к самоочищению, ворсинки дыхательного эпителия частью гибнут. Нарушается выработка качественного секрета, он утрачивает способность держать слизистую нижних дыхательных путей в чистоте. По ночам секреция слизи в бронхах замедляется, и микрочастицы слюны, обильно заселённые пневмококком, беспрепятственно стекают вниз в трахею и бронхи.
Некоторые микроорганизмы, например, часто живущие в кондиционерах легионеллы могут перемещаться вместе с воздухом, их запросто вдыхают, они легко заселяют предварительно повреждённую вирусом слизистую альвеол, где тепло и сыро. Но это второй по частоте механизм инфицирования, на его долю приходится не более пятой части всех воспалений лёгких. Ну и самый редкий вариант, когда микробы приплывают по крови в лёгкие из другого очага воспаления, такое постигает двух из сотни больных.
Для всех этих путей есть общее и главное — это изменение защитных механизмов в слизистых дыхательного тракта, второе — повышенная жизнеспособность обильно размножающегося инфекционного агента.
Симптомы воспаления лёгких

Появляются другие симптомы, не совсем такие, как были раньше, вообще нет респираторных явлений, слизистые верхних дыхательных путей в нормальном состоянии или почти нормальные, то есть на пути к выздоровлению и восстановлению. Это и запутывает, потому что, с одной стороны, стало лучше и ушли неприятные симптомы, но с другой стороны, появилась высокая температура и какие-то неприятности в грудной полости.
Может ощущаться «заложенность» в груди, и кашель меняет свой характер и идёт как будто «из глубины», из других отделов, тогда как ранее по ощущениям возникал где-то в трахее или горле, то есть за грудиной и выше. Теперь же кашель может сопровождаться болезненным ощущением в грудной клетке, в спине, под лопаткой, как правило, в одном и том же месте. Может отходить мокрота, но это совсем не обязательно.
По ночам человек просыпается в поту. Нарастает слабость, пациент ощущает себя совершенно разбитым и вялым. Хочется всё время лежать, потому что буквально шатает от слабости. Нет аппетита, нередко при виде еды начинает подташнивать, очень хочется спать и ничего не делать. Каждый четвёртый пожилой человек при пневмонии чувствует сильнейшую слабость, все прочие симптомы не очень выражены, но часто интоксикация сопровождается неврологическими нарушениями, возможна даже потеря сознания.
Обследование
В общем анализе крови всегда увеличено число лейкоцитов — более 9 тысяч, выше нормы доля палочко-ядерных форм, несколько ускорено СОЭ.
Конечно, тяжёлую пневмонию можно услышать по стетофонендоскопу, что стараются делать все российские участковые терапевты, которых вызывают на дом по поводу высокой температуры. На основании жалоб пациента у доктора возникает предположительный диагноз, и он начинает искать точное место воспаления. Нет сомнений, что пульмонолог способен установить точную локализацию пневмонического очага, потому что это его специальность — слышать дыхание в лёгких. Участковый терапевт совершенно «не заточен» под дыхательную музыку, да и ни к чему это прозябание в XVIII веке, когда есть рентгенологическое исследование, способное показать долю и в ней поражённый воспалением сегмент.
Рентгенологическое исследование должно проводиться не менее двух раз: при первичной диагностике и через 2 недели после начала приёма антибиотиков. Иногда при отсутствии позитивного результата, появлении других симптомов или развитии осложнений может потребоваться дополнительное рентгеновское исследование. Клинические симптомы уходят раньше, чем рассасывается очаг воспаления, поэтому контрольный рентген делают не ранее, чем через 2 недели. Окончательное «очищение» лёгкого от воспалительных изменений происходит на протяжении почти трёх месяцев.
У каждого десятого на рентгенограмме не находят признаков воспаления при характерной клинической симптоматике, потому что воспаляется ткань лёгкого возле мелких бронхов или нежная тончайшая ткань альвеол с вовлечением внутренней оболочки лёгочных сосудиков, и в таких случаях необходима компьютерная томография лёгких. Обязательна КТ при повторной пневмонии за короткий период времени и затяжном течение воспаления — больше месяца.
Возбудителя пневмонии ищут при тяжёлом течении воспаления и при стационарном лечении, в большинстве случаев в этом нет необходимости. Но при отсутствии эффекта от лечения, больного попросят сдать мокроту, где под микроскопом поищут микроорганизм, и определят его чувствительность к антибиотикам.
Лечение пневмонии
При нетяжелой пневмонии нет необходимости в госпитализации молодых больных без сопутствующих заболеваний, но ослабленные пожилые пациенты с хроническими болезнями сердечно-сосудистой системы или хронической обструктивной болезнью лёгкого должны госпитализироваться, поскольку у них высока вероятность развития осложнений: абсцесса лёгкого, воспалительного плеврита, острой дыхательной недостаточности и даже сепсиса.
Обязательно назначаются антибиотики, разработаны стандартные режимы, показавшие максимальную эффективность при небольшом числе нежелательных реакций. При тяжёлом воспалении лёгких лечения начинают с внутривенного введения антибиотиков, через несколько дней при нормализации состояния больного переводят на приём лекарств внутрь. Во всех остальных случаях антибиотики лучше принимать в таблетированной форме. Лечение завершается через 3 суток после нормализации температуры, в общей сложности на терапию может уйти неделя, при тяжёлой пневмонии проводится 10-дневное лечение.
В настоящее время с целью профилактики используются пневмококковая и гриппозная вакцинация, и после гриппа или респираторной вирусной инфекции пневмонии развиваются много реже.
Остались вопросы? Получите консультацию по телефону: +7 (495) 120-08-07.