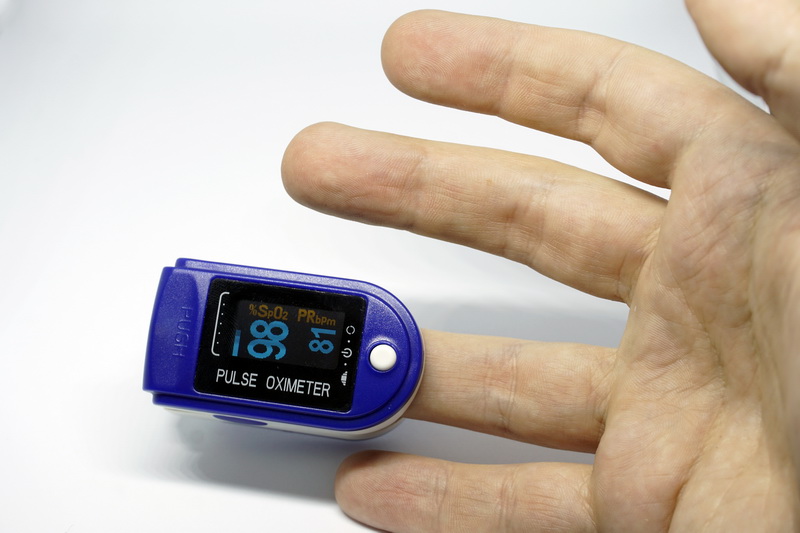
можно ли при тахикардии пить нитроглицерин
Нитроглицерин : инструкция по применению
Инструкция
Основные физико-химические свойства
Таблетки белого или белого с желтоватым оттенком цвета, с плоской поверхностью. Возможна шероховатая поверхность таблетки;
Состав
1 таблетка содержит 0,5 мг нитроглицерина (в виде нитроглицерина разбавленного);
Фармакотерапевтическая группа
Периферические вазодилататоры, применяемые при лечении заболеваний сердца, органические нитраты. Код АТС C01D А02.
Происходит перераспределение кровообращения в миокарде в пользу очага ишемии, усиливается ионотропная функция миокарда. Снижается конечно-диастолическое давление в левом желудочке и размеры сердца, что улучшает кровоснабжение наиболее уязвимого к ишемии субэндокардиального участка миокарда. Ослабление периферического венозного и артериального сопротивления и давления наполнения сердца кровью способствует уменьшению затрат энергии левым желудочком и потребности миокарда в кислороде. Давление в легочных капиллярах снижается, что обуславливает назначение нитроглицерина при инфаркте миокарда с отеком легких, а также при сердечной недостаточности. При ишемической гипокинезии отдельных участков миокарда восстанавливается его сократимость. Менингеальные сосуды расширяются, сосуды внутренних органов суживаются, снижается давление в системе легочной артерии вследствие вазодилатации и системного эффекта нитроглицерина. Нитроглицерин расслабляет гладкие мышцы бронхов, желчевыводящих путей, пищеварительного тракта и мочевыводящих путей. При экспериментальном исследовании не было выявлено тератогенного или токсического действия на эмбрион.
При сублингвальном применении эффект развивается через 1-5 минут, длится от 8-15 до 30 минут.
Показания к применению
Купирование и кратковременная профилактика приступов стенокардии.
Повышенный пульс
Пульс – это колебание артериальных стенок, совершаемое в результате сокращения сердечной мышцы. Найти место, где он ощущается, и выполнить измерение пульса просто. При наличии проблем с сердцем и сосудами, отмечается учащение толчков. Иногда повышенный пульс может свидетельствовать о нарушениях эндокринной системы, либо о чрезмерных нагрузках физического и эмоционального характера. К факторам, сопровождающим повышенное сердцебиение, относятся одышка, общее ухудшение самочувствие, острые болевые ощущения в грудной зоне. Эти признаки могут означать серьезные проблемы со здоровьем, своевременное обнаружение которых может спасти человеческую жизнь.
Из-за чего может повышаться пульс?
Оптимальный показатель взрослого здорового человека – от 60 до 80 ударов в минуту. Норма может быть индивидуальной. Она зависит от половозрастных характеристик, уровня физической подготовки человека и даже времени суток.
Легкие отклонения от нормы, либо верхние ее значения считаются нормальным явлением. Важно знать следующее:
Не следует опасаться повышенного сердцебиения после выпитого кофе и во время простудных заболеваний, если пульс повышается незначительно, и общее состояние не вызывает тревоги.
Медицинский центр «ДИАМЕД» предлагает записаться на прием к врачу кардиологу. Полный комплекс диагностики и лечения заболеваний сердца в Туле. Тел. для записи +7 (4872) 39-30-33.
Патологические изменения пульса
При учащении пульсовых ударов следует принимает препараты, способствующие его снижению. Однако перед приемом медикаментов следует исключить наличие серьезных патологий в организме. Если диагностика показывает одно из следующих отклонений важно своевременное наблюдение и лечение:
Если учащенному биению пульса сопутствуют головокружение, пульсация и слабость – это симптомы недугов, которые могут быть жизненно опасных. При их возникновении необходимо срочно обратиться за помощью.
Нормализация пульса медикаментозными средствами
Прием препаратов, способствующих понижению пульса, должен осуществляться по назначению врача. При невозможности обратиться к специалисту, необходимо проанализировать опасные симптомы и исключить заболевания, требующие срочного медицинского вмешательства.
До обращения за профессиональной помощью необходимо принять препарат, понижающий пульс. Кардиологи рекомендуют прием таких средств, как валидол, нитроглицерин, корвалол, пустырник и т.д.
При приеме следует учитывать, что результат от лекарств возникает через 10-15 минут после поступления вещества в организм. Важно учесть, что указанные препараты направлены не на устранение причины, а только на снятие симптомов.
Нормализация пульса при стабильном давлении
Лёгкая тахикардия, выдающая показатели, не превышающая 100 ударов в минуту, считается нормальной при физических нагрузках, тревожности, употреблении продуктов, содержащих кофеин.
Дополнительные симптомы, например, болевые ощущения в области грудной клетки, требуют внимательно отнестись с ситуации и обеспечить применение следующих мер:
Благотворное воздействие на общее состояние организма при повышенном пульсе вызывает вдыхание ароматических масел.
Как понизить пульс при скачках давления
Одновременное повышение параметров пульса и давления может свидетельствовать о гипертоническом кризе. Данные симптомы требуют немедленного обращения за профессиональной помощью. До приезда специалистов нужно выполнить обычные меры: обеспечить больному лежачее положение и покой, дать препарат, понижающий давление.
Указанные симптомы могут наблюдаться у здорового человека, переживающего тревогу и стресс. Иногда это может сопровождаться головной болью. В таком случае целесообразно принять успокаивающее средство — валериана, пустырник.
Нормализация пульса в домашних условиях
Редкие приступы тахикардии – нормальное явление у совершенно здоровых людей. Частое возникновение симптомов требует более внимательно отнестись с таким признакам. Важно иметь ввиду, что пульс может повыситься в любое время, поэтому всегда нужно знать алгоритм действий по снижению данного показателя самостоятельно, в домашних условиях.
При отсутствии средств, оказывающих благотворное воздействие на организм при повышении пульса. Есть несколько способов, которые могут облегчить симптомы:
В традиционной медицинской литературе указывается много народных способов, которые благотворно воздействуют на организм при возникновении опасных симптомов, связанных с учащенным биением сердца. Такие способы могут быть эффективны, но в сочетании с дополнительными мерами, либо в качестве профилактических мер.
Есть ряд продуктов, которые положительно влияют на общее состоянии организма при тахикардии. Это черная смородина, чайный напиток из ее листьев, веточек и сушеных ягод. Валериана, пустырник, мед, настой из ромашки – неплохие способы, помогающие при высоком пульсе.
Неплохой результат может дать использование настойки. Для ее приготовления потребуется чеснок (около 300-350 граммов) и 200 мл чистого спирта. Измельченный чеснок заливается спиртом, желательно в стеклянной таре и отправляется в темное, прохладное место на одну-две недели. Полученное средство нужно процедить, и употреблять с молоком. Курс такого лечения составляет 10-14 дней.
Важно соблюдать схему приема:
несколько капель продукта добавляется в молоко постепенно, начиная с двух трех капель, и постепенно достигая дозы 24 капли ежесуточно. Принимать полученное средство нужно три раза в день после еды.
Помимо применения профилактических средств медикаментозного характера важно вести здоровый образ жизни и умеренно включать в режим дня физические нагрузки.
Лечение нарушений ритма сердца
Почему терапия аритмий считается одним из самых сложных разделов кардиологии? Как классифицируются аритмии? Какие группы лекарственных препаратов используются при лечении аритмий? Нарушения ритма сердца (аритмии) представляют собой один из самы
Почему терапия аритмий считается одним из самых сложных разделов кардиологии?
Как классифицируются аритмии?
Какие группы лекарственных препаратов используются при лечении аритмий?
Нарушения ритма сердца (аритмии) представляют собой один из самых сложных разделов клинической кардиологии. Отчасти это объясняется тем, что для диагностики и лечения аритмий необходимо очень хорошее знание электрокардиографии, отчасти — огромным разнообразием аритмий и большим выбором способов лечения. Кроме того, при внезапных аритмиях нередко требуется проведение неотложных лечебных мероприятий.
Одним из основных факторов, повышающих риск возникновения аритмий, является возраст. Так, например, мерцательную аритмию выявляют у 0,4% людей, при этом большую часть пациентов составляют люди старше 60 лет [1, 2, 4]. Увеличение частоты развития нарушений ритма сердца с возрастом объясняется изменениями, возникающими в миокарде и проводящей системе сердца в процессе старения. Происходит замещение миоцитов фиброзной тканью, развиваются так называемые «склеродегенеративные» изменения. Кроме этого, с возрастом повышается частота сердечно-сосудистых и экстракардиальных заболеваний, что также увеличивает вероятность возникновения аритмий [17, 18].
Основные клинические формы нарушений ритма сердца
По характеру клинического течения нарушения ритма сердца могут быть острыми и хроническими, преходящими и постоянными. Для характеристики клинического течения тахиаритмий используют такие определения, как «пароксизмальные», «рецидивирующие», «непрерывно рецидивирующие» [2].
Лечение нарушений ритма сердца
Показаниями для лечения нарушений ритма являются выраженные нарушения гемодинамики или субъективная непереносимость аритмии. Безопасные, бессимптомные или малосимптомные легко переносящиеся аритмии не требуют назначения специального лечения. В этих случаях основным лечебным мероприятием является рациональная психотерапия. Во всех случаях прежде всего проводится лечение основного заболевания.
Антиаритмические препараты
Основным способом терапии аритмий является применение антиаритмических препаратов. Хотя антиаритмические препаты не могут «вылечить» от аритмии, они помогают уменьшить или подавить аритмическую активность и предотвратить рецидивирование аритмий.
Любое воздействие антиаритмическими препаратами может вызывать как антиаритмический, так и аритмогенный эффект (то есть, наоборот, способствовать возникновению или развитию аритмии). Вероятность проявления антиаритмического эффекта для большинства препаратов составляет в среднем 40–60% (и очень редко для некоторых препаратов при отдельных вариантах аритмии достигает 90%). Вероятность развития аритмогенного эффекта составляет в среднем примерно 10%, при этом могут возникать опасные для жизни аритмии. В ходе нескольких крупных клинических исследований было выявлено заметное повышение общей летальности и частоты случаев внезапной смерти (в 2 — 3 раза и более) среди больных с органическим поражением сердца (постинфарктный кардиосклероз, гипертрофия или дилатация сердца) на фоне приема антиаритмических препаратов класса I, несмотря на то что эти средства эффективно устраняли аритмии [7, 8, 9].
Согласно наиболее распространенной на сегодняшний день классификации антиаритмических препаратов Вогана Вильямса, все антиаритмические препараты подразделяются на 4 класса:
I класс — блокаторы натриевых каналов.
II класс — блокаторы бета-адренергических рецепторов.
III класс — препараты, увеличивающие продолжительность потенциала действия и рефрактерность миокарда.
IV класс — блокаторы кальциевых каналов.
Применение комбинаций антиаритмических препаратов в ряде случаев позволяет достичь существенного повышения эффективности антиаритмической терапии. Одновременно отмечается уменьшение частоты и выраженности побочных явлений вследствие того, что препараты при комбинированной терапии назначают в меньших дозах [3, 17].
Следует отметить, что показаний для назначения так называемых метаболических препаратов пациентам с нарушениями ритма не существует. Эффективность курсового лечения такими препаратами, как кокарбоксилаза, АТФ, инозие-Ф, рибоксин, неотон и т. п., и плацебо одинаковы. Исключение составляет милдронат, препарат цитопротективного действия, имеются данные об антиаритмическом эффекте милдроната при желудочковой экстрасистолии [3].
Особенности лечения основных клинических форм нарушений ритма
Экстрасистолия
Клиническое значение экстрасистолии практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) наличие экстрасистолии не влияет на прогноз и не представляет опасности для жизни. У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
Как было уже отмечено, лечение экстрасистолии с помощью антиаритмических препаратов класса I C значительно увеличивает риск смерти. Поэтому при наличии показаний лечение начинают с назначения β-блокаторов [8, 17, 18]. В дальнейшем оценивают эффективность терапии амиодароном и соталолом. Возможно также применение седативных препаратов. Антиаритмические препараты класса I C используют только при очень частой экстрасистолии, в случае отсутствия эффекта от терапии β-блокаторами, а также амидороном и соталолом (табл. 3)
Тахиаритмии
В зависимости от локализации источника аритмии различают наджелудочковые и желудочковые тахиаритмии. По характеру клинического течения выделяют 2 крайних варианта тахиаритмий (постоянные и пароксизмальные. Промежуточное положение занимают преходящие или рецидивирующие тахиаритмии. Чаще всего наблюдается мерцательная аритмия. Частота выявления мерцательной аритмии резко увеличивается с возрастом больных [1, 17, 18].
Мерцательная аритмия
Пароксизмальная мерцательная аритмия. В течение первых суток у 50% больных с пароксизмальной мерцательной аритмией отмечается спонтанное восстановление синусового ритма. Однако произойдет ли восстановление синусового ритма в первые часы, остается неизвестным. Поэтому при раннем обращении больного, как правило, предпринимаются попытки восстановления синусового ритма с помощью антиаритмических препаратов. В последние годы алгоритм лечения мерцательной аритмии несколько усложнился. Если от начала приступа прошло более 2 суток, восстановление нормального ритма может быть опасным — повышен риск тромбоэмболии (чаще всего в сосуды мозга с развитием инсульта). При неревматической мерцательной аритмии риск тромбоэмболий составляет от 1 до 5% (в среднем около 2%). Поэтому, если мерцательная аритмия продолжается более 2 суток, надо прекратить попытки восстановления ритма и назначить больному непрямые антикоагулянты (варфарин или фенилин) на 3 недели в дозах, поддерживающих показатель международного нормализованного отношения (МНО) в пределах от 2 до 3 (протромбиновый индекс около 60%). Через 3 недели можно предпринять попытку восстановления синусового ритма с помощью медикаментозной или электрической кардиоверсии. После кардиоверсии больной должен продолжить прием антикоагулянтов еще в течение месяца.
Таким образом, попытки восстановления синусового ритма предпринимают в течение первых 2 суток после развития мерцательной аритмии или через 3 недели после начала приема антикоагулянтов. При тахисистолической форме сначала следует уменьшить ЧСС (перевести в нормосистолическую форму) с помощью препаратов, блокирующих проведение в атриовентрикулярном узле: верапамила, β-блокаторов или дигоксина.
Для восстановления синусового ритма наиболее эффективны следующие препараты:
Сегодня с целью восстановления синусового ритма при мерцательной аритмии все чаще назначают однократную дозу амиодарона или пропафенона перорально. Эти препараты отличаются высокой эффективностью, хорошей переносимостью и удобством приема. Среднее время восстановления синусового ритма после приема амиодарона (30 мг/кг) составляет 6 ч, после пропафенона (600 мг) — 2 ч [6, 8, 9].
При трепетании предсердий кроме медикаментозного лечения можно использовать чреспищеводную стимуляцию левого предсердия с частотой, превышающей частоту трепетания, — обычно около 350 импульсов в минуту, продолжительностью 15–30 с. Кроме того, при трепетании предсердий очень эффективным может быть проведение электрической кардиоверсии разрядом мощностью 25–75 Дж после в/в введения реланиума.
Постоянная форма мерцательной аритмии. Мерцание предсердий является наиболее часто встречающейся формой устойчивой аритмии. У 60% больных с постоянной формой мерцательной аритмии основным заболеванием являются артериальная гипертония или ИБС. В ходе специальных исследований было выявлено, что ИБС становится причиной развития мерцательной аритмии примерно у 5% больных. В России существует гипердиагностика ИБС у больных с мерцательной аритмией, особенно среди людей пожилого возраста. Для постановки диагноза ИБС всегда необходимо продемонстрировать наличие клинических проявлений ишемии миокарда: стенокардии, безболевой ишемии миокарда, постинфарктного кардиосклероза.
Мерцательная аритмия обычно сопровождается неприятными ощущениями в грудной клетке, могут отмечаться нарушения гемодинамики и, главное, повышается риск возникновения тромбоэмболий, прежде всего в сосуды мозга. Для снижения степени риска назначают антикоагулянты непрямого действия (варфарин, фенилин). Менее эффективно применение аспирина [1, 17, 18].
Основным показанием для восстановления синусового ритма при постоянной форме мерцательной аритмии является «желание больного и согласие врача».
Для восстановления синусового ритма используют антиаритмические препараты или электроимпульсную терапию.
Антикоагулянты назначают, если мерцательная аритмия наблюдается более 2 суток. Особенно высок риск развития тромбоэмболий при митральном пороке сердца, гипертрофической кардиомиопатии, недостаточности кровообращения и тромбоэмболиях в анамнезе. Антикоагулянты назначают в течение 3 недель до кардиоверсии и в течение 3 — 4 недель после восстановления синусового ритма. Без назначения антиаритмических препаратов после кардиоверсии синусовый ритм сохраняется в течение 1 года у 15 — 50% больных. Применение антиаритмических препаратов повышает вероятность сохранения синусового ритма. Наиболее эффективно назначение амиодарона (кордарона) — даже при рефрактерности к другим антиаритмическим препаратам синусовый ритм сохраняется у 30 — 85% больных [2, 12]. Кордарон нередко эффективен и при выраженном увеличении левого предсердия.
Кроме амиодарона для предупреждения повторного возникновения мерцательной аритмии с успехом используются соталол, пропафенон, этацизин и аллапинин, несколько менее эффективны хинидин и дизопирамид. При сохранении постоянной формы мерцательной аритмии больным с тахисистолией для снижения ЧСС назначают дигоксин, верапамил или β-блокаторы. При редко встречающемся брадисистолическом варианте мерцательной аритмии эффективным может быть назначение эуфиллина (теопек, теотард).
Проведенные исследования показали, что две основные стратегии ведения больных с мерцательной аритмией — попытки сохранения синусового ритма или нормализация ЧСС на фоне мерцательной аритмии в сочетании с приемом непрямых антикоагулянтов — обеспечивают примерно одинаковое качество и продолжительность жизни больных [17].
Пароксизмальные наджелудочковые тахикардии
Пароксизмальные наджелудочковые тахикардии, встречающиеся гораздо реже, чем мерцательная аритмия, не связаны с наличием органического поражения сердца. Частота их выявления с возрастом не увеличивается.
Купирование пароксизмальных наджелудочковых тахикардий начинают с применения вагусных приемов. Наиболее часто используют пробу Вальсальвы (натуживание на вдохе около 10 с) и массаж сонной артерии. Очень эффективным вагусным приемом является «рефлекс ныряния» (погружение лица в холодную воду) — восстановление синусового ритма отмечается у 90% больных. При отсутствии эффекта от вагусных воздействий назначают антиаритмические препараты. Наиболее эффективны в этом случае верапамил, АТФ или аденозин.
У больных с легко переносящимися и сравнительно редко возникающими приступами тахикардии практикуется самостоятельное пероральное купирование приступов. Если в/в введение верапамила оказывается эффективным, можно назначить его внутрь в дозе 160–240 мг однократно, в момент возникновения приступов. Если более эффективным признается в/в введение новокаинамида — показан прием 2 г новокаинамида. Можно иcпользовать 0,5 г хинидина, 600 мг пропафенона или 30 мг/кг амиодарона внутрь.
Желудочковые тахикардии
Желудочковые тахикардии в большинстве случаев возникают у больных с органическим поражением сердца, чаще всего при постинфарктном кардиосклерозе [13, 14].
Лечение желудочковой тахикардии. Для купирования желудочковой тахикардии можно использовать амиодарон, лидокаин, соталол или новокаинамид.
При тяжелых, рефрактерных к медикаментозной и электроимпульсной терапии, угрожающих жизни желудочковых тахиаритмиях применяют прием больших доз амиодарона: внутрь до 4 — 6 г в сутки перорально в течение 3 дней (то есть по 20 — 30 табл.), далее по 2,4 г в сутки в течение 2 дней (по 12 табл.) с последующим снижением дозы [6, 10, 15, 16].
Предупреждение рецидивирования тахиаритмий
При частых приступах тахиаритмий (например, 1 — 2 раза в неделю) последовательно назначают антиаритмические препараты и их комбинации до прекращения приступов. Наиболее эффективным является назначение амиодарона в качестве монотерапии или в комбинации с другими антиаритмическими препаратами, прежде всего с β-блокаторами.
При редко возникающих, но тяжелых приступах тахиаритмий подбор эффективной антиаритмической терапии удобно проводить с помощью чреспищеводной электростимуляции сердца — при наджелудочковых тахиаритмиях — и программированной эндокардиальной стимуляции желудочков (внутрисердечное электрофизиологическое исследование) — при желудочковых тахиаритмиях. С помощью электростимуляции в большинстве случаев удается индуцировать приступ тахикардии, идентичный тем, которые спонтанно возникают у данного больного. Невозможность индукции приступа при повторной электрокардиостимуляции на фоне приема препаратов обычно совпадает с их эффективностью при длительном приеме [17, 18]. Следует отметить, что некоторые проспективные исследования продемонстрировали преимущество «слепого» назначения амиодарона и соталола при желудочковых тахиаритмиях перед тестированием антиаритмических препаратов класса I с помощью программированной электростимуляции желудочков или мониторирования ЭКГ.
При тяжелом течении пароксизмальных тахиаритмий и рефрактерности к медикаментозной терапии применяют хирургические способы лечения аритмий, имплантацию кардиостимулятора и кардиовертера-дефибриллятора.
Подбор антиаритмической терапии у больных с рецидивирующимим аритмиями
С учетом безопасности антиаритмических препаратов оценку эффективности целесообразно начинать с β-блокаторов или амиодарона. При неэффективности монотерапии оценивают действенность назначения амиодарона в комбинации с β-блокаторами [17]. Если нет брадикардии или удлинения интервала РR, с амиодароном можно сочетать любой β-блокатор. У больных с брадикардией к амиодарону добавляют пиндолол (вискен). Показано, что совместный прием амиодарона и β-блокаторов способствует значительно большему снижению смертности пациентов с сердечно-сосудистыми заболеваниями, чем прием каждого из препаратов в отдельности. Некоторые специалисты даже рекомендуют имплантацию двухкамерного стимулятора (в режиме DDDR) для безопасной терапии амиодароном в сочетании с β-блокаторами. Антиаритмические препараты класса I применяют только при отсутствии эффекта от β-блокаторов и/или амиодарона. Препараты класса I C, как правило, назначают на фоне приема бета-блокатора или амиодарона. В настоящее время изучается эффективность и безопасность применения соталола (β-блокатора, обладающего свойствами препаратов класса III).
П. Х. Джанашия, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
С. М. Сорокoлетов, доктор медицинских наук, профессор
РГМУ, Медицинский центр Банка России, Москва
Нитроглицерин при тахикардии
Новости проекта
2012-02-26 — Обновление дизайна и функционала сайта
Мы рады представить Вам результат большой работы, обновленный ROS-MED.INFO.
Сайт изменился не только внешне, но также были добавлены новые базы данных и дополнительные функции в уже существующих разделах:
⇒ В справочнике лекарств теперь компонуются все возможные данные об интересующем Вас лекарственном препарате :
— краткое описание по коду АТХ
— подробное описание действующего вещества,
— синонимы и аналоги препарата
— информация о наличии препарата в забракованных и фальсифицированных сериях лекарств
— информация о стадиях производства препарата
— проверка на наличие препарата в реестре ЖНВЛП (ЖНВЛС) и вывод его цены
— проверка наличия данного препарата в аптеках региона, в котором в данный момент находится пользователь и вывод его цены
— проверка на наличие препарата в стандартах оказания медицинской помощи и протоколах ведения больных
⇒ Изменения в аптечной справке:
— добавлена интерактивная карта, на которой посетитель сможет наглядно увидеть все аптеки с ценами по интересующему препарату и их контактные данные
— обновлено отображение форм лекарственных препаратов при их поиске
— добавлена возможность моментального перехода к сравнению цен на синонимы и аналоги любого препарата в выбранном регионе
— полная интеграция со справочником лекарств, что позволит пользователям получать максимум информации об интересующем препарате прямо из аптечной справки
⇒ Изменения в разделе ЛПУ России:
— удалена возможность сравнения цен на услуги в различных ЛПУ
— добавлена возможность добавления и администрирования своего ЛПУ в нашей базе ЛПУ России, редактирования информации и контактных данных, добавления сотрудников и специальностей учреждения
Средняя цена в аптеках
Инструкция по применению
Внимание! Информация о препарате Нитроглицерин предоставляется исключительно для ознакомления. Даная инструкция не должна использоватся как руководство к самолечению. Необходимость назначения, способы и дозы применения препарата определяются исключительно лечащим врачом.
Общая характеристика
химическое названия: пропан-1,2,3-триола тринитрат;
основные физико-химические свойства. таблетки белого или белого с кремоватым или сероватым оттенком цвета. На поверхности таблеток допускается мраморность;
состав: 1 таблетка содержит нитроглицерин разбавленный (лактозой), в перерасчете на нитроглицерин – 0,0005 г;
вспомогательные вещества: целлюлоза микрокристаллическая, крахмал картофельный, поливинилпирролидон низкомолекулярный медицинский, аэросил, магния стеарат, аспартам, кросповидон, сахар молочный.
Форма выпуска. Таблетки.
Фармакотерапевтическая группа
Вазодилататоры (Вазодилататоры — 1) сосудодвигательные нервные волокна, расширяющие просвет кровеносных сосудов. 2) лекарственные вещества, вызывающие расширение кровеносных сосудов; периферические вазодилататоры – лекарственные вещества, вызывающие расширение сосудов вследствие прямого воздействия на гладкие мышцы сосудов). применяемые в кардиологии. Органические нитраты. Код ATC C01D A.
Фармакологические свойства
Фармакодинамика. Периферический вазодилататор с преимущественным влиянием на венозные сосуды. Механизм действия связан с образованием оксида азота, который активирует гуанилатциклазу и повышает содержание цГМФ в гладкомышечных клетках. Это приводит к неспецифической релаксации (Релаксация — расслабление или резкое снижение тонуса скелетной мускулатуры вплоть до полного обездвижения. Может возникнуть как патологическое состояние; искусственная релаксация достигается применением миорелаксантов) гладких мышц сосудов, преимущественно венозных с депонированием (Депонирование (лат. depono — складывать, откладывать): 1) временное выключение каких-либо субстанций (напр. форменных элементов крови, гормонов, жиров) из процессов циркуляции и обмена и их хранение в организме для последующего использования; системная реакция организма, служащая поддержанию гомеостаза; 2) накопление в тканях и органах лекарственных, радиоактивных, токсичных и других веществ, поступающих из окружающей среды) крови в венозной системе, снижению венозного возврата крови к сердцу ( преднагрузки (Преднагрузка — нагрузка на сердце, создаваемая объемом крови, поступающим в левый желудочек в диастолу, или это сила растяжения волокон миокарда при заполнении камер сердца поступающей кровью. Таким образом, преднагрузка — это нагрузка объемом. Может возрастать при недостаточности клапанов) ) и конечного диастолического наполнения левого желудочка (Желудочки — 1) Полости в центральной нервной системе: 4 в головном мозге и 1 в спинном. Заполнены спинномозговой жидкостью. 2) Отделы сердца у человека). Системная артериальная дилатация (Дилатация — расширение). главным образом крупных сосудов, приводит к снижению общего периферического сосудистого сопротивления (Общее периферическое сосудистое сопротивление — суммарное сопротивление во всех сосудах большого круга кровообращения. Наибольшее сопротивление кровотоку оказывают прекапиллярные сосуды (концевые артерии и артериолы), обладающие относительно малым просветом и толстыми стенками с развитой мускулатурой (резистивные сосуды). Сокращение гладких мышц прекапиллярных сосудов служит основным механизмом регуляции объемной скорости кровотока в различных сосудистых областях. Давление крови определяется значениями ОПСС и общей объемной скорости кровотока (то есть сердечного выброса). ОПСС вычисляют как частное от деления АД на сердечный выброс) ( постнагрузки (Постнагрузка (или посленагрузка) — нагрузка на сердце, вызванная сопротивлением кровотоку в артериальной системе. Таким образом, посленагрузка — это нагрузка давлением, которая увеличивается, напр. при артериальной гипертензии) ). Благодаря этим эффектам снижается потребность миокарда (Миокард — мышечная ткань сердца, составляющая основную часть его массы. Ритмичные координированные сокращения миокарда желудочков и предсердий осуществляются проводящей системой сердца) в кислороде, улучшается сердечный кровоток с перераспределением его в пользу ишемизированных областей. Препарат вызывает также расслабление гладких мышц бронхов, желчных путей, пищевода, желудка, кишечника, мочеполового тракта.
Фармакокинетика. При сублингвальном применении нитроглицерин быстро и достаточно полно абсорбируется со слизистой оболочки полости рта и попадает непосредственно в системный кровоток, минуя печень. В гладкомышечных клетках нитроглицерин биотрансформируется с образованием NO, ди- и мононитратов, конечный метаболит – глицерин. Связывание с белками плазмы (Плазма — жидкая часть крови, в которой находятся форменные элементы (эритроциты, лейкоциты, тромбоциты). По изменениям в составе плазмы крови диагностируются различные заболевания (ревматизм, сахарный диабет и т.д.). Из плазмы крови готовят лекарственные препараты) составляет 60%, период полувыведения (Период полувыведения ( T1/2, синоним период полуэлиминации) — период времени, в течение которого концентрация ЛС в плазме крови снижается на 50 % от исходного уровня. Информация об этом фармакокинетическом показателе необходима для предупреждения создания токсического или, наоборот, неэффективного уровня (концентрации) ЛС в крови при определении интервалов между введениями) – 4 ч. Выводится преимущественно почками в виде указанных метаболитов.
При сублингвальном приеме нитроглицерина эффект наблюдается через 1 — 5 мин и длится 15 — 30 мин.
Показания к применению
Острый приступ стенокардии.
Способ применения и дозы
Взрослым назначают по 1 таблетке, помещая под язык до полного рассасывания. Допустим повторный прием 2 — 3 таблеток в течение 15 мин. каждые
5 мин. Максимальная доза составляет 6 таблеток. Частота и длительность применения препарата зависят от частоты, интенсивности приступов стенокардии (Стенокардия — синдром, обусловленный ишемией миокарда и характеризующийся эпизодическим появлением чувства дискомфорта или давления в прекардиальной области, которые в типичных случаях возникают при физической нагрузке и исчезают после ее прекращения или приема нитроглицерина под язык (стенокардия напряжения)). эффективности и переносимости терапии.
Побочное действие
Головная боль, гипотензия, реактивная тахикардия (Тахикардия — увеличение частоты сердечных сокращений до 100 и более ударов в минуту. Возникает при физических и нервных напряжениях, заболеваниях сердечно-сосудистой и нервной систем, болезнях желез внутренней секреции и др). покраснение лица, головокружение, тошнота, метгемоглобинемия. При повышенной чувствительности к компонентам препарата возможны аллергические реакции.
Противопоказания
Артериальная гипотензия (систолическое АД (АД — давление крови в сосудах, обусловленное работой сердца и сопротивлением стенок артерий. Понижается по мере удаления от сердца – наибольшее в аорте, значительно меньше в венах. Нормальным для взрослого человека условно считают давление 100-140/70-90 мм рт. ст. (артериальное) и 60-100 мм вод. ст. (венозное)) ниже 100 мм рт. ст. диастолическое АД ниже 60 мм рт. ст.), закрытоугловая глаукома с высоким внутриглазным давлением, черепно-мозговая гипертензия (Гипертензия (от гипер … и лат. tensio — напряжение) — повышенное гидростатическое давление в сосудах, полых органах или полостях организма. По отношению к артериальному давлению термин «гипертензия» вытесняет широко применявшийся термин «гипертония»). выраженный атеросклероз сосудов головного мозга, повышенная чувствительность к нитропрепаратам, выраженный аортальный стеноз.
Передозировка
При превышении рекомендованных доз возможны головная боль разной степени выраженности, головокружение, гипотензия, усиленное сердцебиение, нарушение зрения, чувство жара и озноб, потливость, слабость, тошнота, рвота, диспноэ, судороги, ортостатический колапс, кома.
Больного переводят в горизонтальное положение (ноги приподнимают выше головы). Лечение симптоматическое (плазмозаменители, симпатомиметики, кислород).
Особенности применения
Применяют с осторожностью для лечения пациентов с выраженным церебральным артериосклерозом, нарушениями мозгового кровообращения, при склонности к ортостатической гипотензии (Ортостатическая гипотензия — резкое падение артериального давления при переходе в вертикальное положение; вызывают лекарственные вещества, нарушающие вегетативные рефлекторные механизмы или вызывающие гиповолемию. В нормальных условиях при внезапном вставании действие силы тяжести вызывает скопление крови в венозных (емкостных) сосудах ног и туловища. Обусловленное этим кратковременное уменьшение венозного возврата и сердечного выброса ведет к снижению АД. Барорецепторы дуги аорты и каротидных синусов активируют вегетативные рефлексы, быстро нормализующие АД и вызывающие кратковременную тахикардию. Происходит возбуждение симпатической нервной системы: повышается тонус гладкой мускулатуры вен, возрастает ЧСС и сократимость миокарда и, таким образом, увеличивается сердечный выброс; суживаются артериальные сосуды. Тормозится активность блуждающих нервов, ритм сердца ускоряется. Метилдофа, клонидин, ганглиоблокаторы, симпатолитики, альфа-адреноблокаторы нарушают вегетативные рефлекторные механизмы, блокируя симпатическую нервную систему. Лекарственные вещества, вызывающие гиповолемию, могут вызвать ортостатическую гипотензию в результате уменьшения сердечного выброса, несмотря на сохранность вегетативных рефлексов. К ним относятся петлевые диуретики (фуросемид), а также вещества, вызывающие относительную гиповолемию, связанную с расширением сосудов (нитраты)). при тяжелой анемии (Анемия — группа заболеваний, характеризующихся уменьшением в крови эритроцитов или гемоглобина). у пожилых пациентов. Прием препарата во время беременности и во время кормления грудью показан только в случаях, когда польза от его применения превышает потенциальный риск для плода и ребенка. Нитроглицерин может уменьшать скорость психомоторных реакций, что следует учитывать при назначении лицам, деятельность которых требует повышенного внимания, быстрых психических и двигательных реакций.
Взаимодействие с другими лекарственными средствами
. Одновременный прием вазодилататоров, ингибиторов АПФ, диуретиков (диуретики — лекарственные вещества, усиливающие выделение мочи почками и тем самым способствующие выведению избытка воды и хлорида натрия из организма). трициклических антидепрессантов и ингибиторов МАО повышает гипотензивный эффект нитроглицерина. Прием β-адреноблокаторов и блокаторов (Блокаторы — лекарства, которые, взаимодействуя с рецепторами, тормозят действие агониста) кальциевых каналов усиливает антиангинальное (антиангинальные — лекарственные средства, улучшающие кровоснабжение миокарда за счет расширения венечных артерий) действие и гипотензивный эффект нитроглицерина. Несовместим с алкоголем, так как одновременное употребление алкоголя усиливает гипотензивное действие и побочные эффекты нитроглицерина. При одновременном приеме дигидроэрготамина возможно повышение его концентрации в плазме крови. Применение нитроглицерина на фоне действия хинидина или новокаинамида может
вызвать ортостатический коллапс. Противопоказано одновременное
Общие сведения о продукте
15 °С до 25 °С. Хранить в недоступном для детей месте.
Срок годности – 2 года.
Условия отпуска. Без рецепта.
Применение внутривенного нитроглицерина в неотложной кардиологии
К достоинствам нитроглицерина относится и многообразие лекарственных форм, позволяющее осуществлять их рациональный выбор при различных заболеваниях и для разных категорий больных. Важное место в лечении неотложных состояний в кардиологии принадлежит лекарственной форме для внутривенных инфузий.
Инфузионный препарат нитроглицерина, стабилизированный этиловым спиртом и пропиленгликолем, появился на международном фармацевтическом рынке в начале 80-х гг. Основными показаниями к его применению являются:
Эффективность внутривенного нитроглицерина при нестабильной стенокардии изучалась в ходе небольших исследований 2. Их результаты показывают, что под влиянием препарата у подавляющего большинства пациентов наблюдается снижение частоты эпизодов возникновения болей в покое и их интенсивности. В одном из исследований у 63% больных, получавших инфузии нитроглицерина, зарегистрировано полное исчезновение болей [1]. Применение внутривенного нитроглицерина рекомендовано у пациентов без противопоказаний (например, гипотензия или прием силденафила менее чем за 24 ч до начала терапии), у которых оказались неэффективны три сублингвальные таблетки препарата по 0,4 мг [4].
Показано, что эффективность нитроглицерина при нестабильной стенокардии увеличивается при одновременном применении N-ацетилцистеина, однако при этом повышается и частота побочных эффектов [5].
При нестабильной стенокардии, обусловленной рестенозом коронарных артерий, у пациентов, перенесших ангиопластику, внутривенный нитроглицерин превосходил по эффективности внутривенный гепарин [6]. В данном исследовании 200 пациентов, госпитализированных по поводу нестабильной стенокардии в течение шести месяцев после ангиопластики (без стентирования), были рандомизированы на четыре группы. Первая группа получала внутривенный гепарин, вторая — внутривенный нитроглицерин, третья — оба препарата, четвертая — плацебо. Первичная конечная точка — рецидив стенокардии — наблюдалась у 75% пациентов, получавших плацебо или гепарин, и у 42% пациентов из обеих групп, принимавших нитроглицерин.
Существуют убедительные экспериментальные и клинические доказательства того, что внутривенные инфузии нитроглицерина приводят к уменьшению зоны инфаркта миокарда и улучшают региональную функцию сердечной мышцы [7, 8]. Предполагают, что нитроглицерин может предотвращать ремоделирование левого желудочка, наблюдающееся после обширных трансмуральных инфарктов [7]. Более того, многочисленные исследования, проведенные в «дотромболитическую эру» (см. таблицу 1), выявили достоверное снижение под влиянием внутривенного нитроглицерина частоты осложнений инфаркта миокарда и летальности как в течение первых 14 суток, так и в последующие 3—12 месяцев [7—9]. По данным метаанализа, проведенного на основании наблюдений за 2042 пациентами, смертность у больных, получавших внутривенные инфузии нитратов в острой стадии инфаркта миокарда, уменьшилась на 35% (95% ДИ, 28 — 49%; P Алкоголь acute myocardial, myocardial infarction, внутривенного нитроглицерина