можно ли принимать афобазол после инсульта
Препараты после инсульта
Ежегодно инсульт случается почти у полумиллиона человек. Более половины из них теряют бытовую независимость. Поэтому правильный подбор препаратов, борьба с последствиями и реабилитация становится важной задачей на многие годы.
Инсульт и реабилитация
Инсульт — острое заболевание, которое связано с нарушением кровообращения и проявляется такими симптомами со стороны нервной системы как:
Выделяют 2 основные формы инсульта:
Реабилитация после инсульта начинается как можно раньше. Комплексный подход в лечении сочетает в себе лекарственную терапию, физиопроцедуры, тренировки по восстановлению утраченных функций. В фармакотерапии выделяют 3 основных направления:
Профилактика повторного инсульта
Причины, приведшие к возникновению инсульта, чаще всего никуда не исчезают и продолжают действовать на человека. От их силы и сочетаний зависит риск повторного инсульта. Профилактика повторного инсульта называется вторичной. Список состояний, на которые обращают внимание в первую очередь:
Соответственно необходима коррекция этих состояний и приведение их в норму для снижения риска повторного инсульта. Лекарственная терапия только часть лечения. Важны диета, физкультура, отказ от вредных привычек.
Антигипертензивные препараты
Артериальное давление рекомендуется снижать, даже если оно повышено совсем незначительно или в пределах нормы: «верхнее» 120-139 мм.рт.ст, «нижнее» 80-89 мм.рт.ст. Так снижение на 5 мм.рт.ст. помогает снизить развитие инсульта на 30%.

Преимущество одних групп антигипертензивных препаратов над другими не доказано. Врачу при назначении приходится учитывать индивидуальные особенности пациента, сочетаемость с другими препаратами, минимизацию побочных эффектов. При этом для пациентов после инсульта важно не только снизить давление, но и максимально его стабилизировать, пусть даже чуть выше целевых значений. Для этого используют:
Препараты препятствующие тромбообразованию
При различных аритмиях повышается риск тромбообразования и возникновение инсультов до 4 раз. Для профилактики этих состояний могут использоваться антикоагулянты и антиагреганты:
Прием этой группы препаратов обычно длительный, можно сказать, что пожизненный.
Статины
Помогают не только бороться с атеросклерозом, высокими цифрами холестерина, но и стабилизируют поверхность уже сформировавшихся бляшек, снижают уровень воспаления в сосудистой стенке, что также уменьшит риск тромбоза:
Борьба с последствиями
Лечение гипертонуса мышц
Спастичность мышц проявляется при попытке пассивного движения в конечности. Цели полностью убрать спазм может и не быть, так как некоторые пациенты используют это мышечное напряжение как элемент стабильности при движении. Проблему это представляет у лежачих пациентов, когда спазмы вызывают боль, мешает реабилитации и уходу.

Для местного устранения спазма внутримышечно могут вводиться препараты нейротоксинов:
Прием начинается с минимальной дозы препарата и постепенно увеличивается до достижения эффекта или до первых побочных явлений. Лечение этих симптомов помогает в лечебной физкультуре и предотвращает развитие контрактур в суставах.
Коррекция мозговых функций
Слабоумие может развиваться у примерно половины перенесших инсульт. В течение первых 6 месяцев риск деменции самый высокий, также он может сохраняться в течение нескольких лет.
Используются ноотропные и нейропротекторные препараты:
Лечение постинсультной депрессии
С постинсультной депрессией разной степени выраженности сталкивается 2/3 пациентов. Требования к антидепрессантам сочетают в себе минимум побочных эффектов, так как обычно есть множество других сопутствующих заболеваний. Также нужен легкий стимулирующий эффект, так как у большинства пациентов развивается астения. Для этой цели могут подойти селективные ингибиторы обратного захвата серотонина:
Эффект обычно наступает через 2 недели. Отменять препараты необходимо постепенно.
Постинсультные боли
Ощущения по типу жжения от ледяной воды возникают после поражения участков мозга, отвечающих за болевую чувствительность. Для лечения используют комбинации перечисленных выше антидепрессантов с антиковульсантами:
В дополнение к лекарствам может использоваться метод транскраниальной электростимуляции.
Патогенетическое лечение
К препаратам, влияющим на механизмы развития неврологических проблем в постинсультном периоде, можно отнести нейропротекторы и антиоксиданты:
Вывод
Список препаратов, которые, как может показаться, могут быть показаны после инсульта огромен. Важны не сами препараты по отдельности, а комплекс мероприятий. Вводить новые препараты или отменять должен доктор, чтобы лечение было эффективным и безопасным. Также желательно узнать прогноз и ставить реалистичные цели по восстановлению, так как объем поражения мозга может накладывать значительные ограничения независимо от интенсивности реабилитации.
Опыт диагностики и лечения тревожного расстройства в постинсультном периоде у больных, перенесших ишемический инсульт
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Введение и актуальность Своевременная диагностика и рациональная терапия тревожных расстройств является одной из актуальных проблем современной медицины в связи с их достаточно высокой распространенностью как в качестве самостоятельной патологии, так и синдрома, сопутствующего другому заболеванию. Тревожные расстройства встречаются у 5–10% населения, причем у женщин в два раза чаще, чем у мужчин. Около 70–90% пациентов с соматическими заболеваниями, посещающих врача, испытывают тревогу. Пациент с тревожными расстройствами, как правило, чаще всего обращается к терапевту и неврологу, предъявляя многочисленные соматические жалобы. Это происходит в одних случаях потому, что больного настораживают больше соматические симптомы, возникают мысли о тяжелом соматическом заболевании, а проявления психических нарушений (страх смерти, нарушения концентрации внимания, раздражительность, настороженность) расцениваются, как реакция на тяжелый, часто необъяснимый соматический недуг.
Своевременная диагностика и рациональная терапия тревожных расстройств является одной из актуальных проблем современной медицины в связи с их достаточно высокой распространенностью как в качестве самостоятельной патологии, так и синдрома, сопутствующего другому заболеванию. Тревожные расстройства встречаются у 5–10% населения, причем у женщин в два раза чаще, чем у мужчин. Около 70–90% пациентов с соматическими заболеваниями, посещающих врача, испытывают тревогу. Пациент с тревожными расстройствами, как правило, чаще всего обращается к терапевту и неврологу, предъявляя многочисленные соматические жалобы. Это происходит в одних случаях потому, что больного настораживают больше соматические симптомы, возникают мысли о тяжелом соматическом заболевании, а проявления психических нарушений (страх смерти, нарушения концентрации внимания, раздражительность, настороженность) расцениваются, как реакция на тяжелый, часто необъяснимый соматический недуг.
В связи с ускорением темпов жизни, ростом научно–технического прогресса, социально–экономических, научно–технических темпов развития общества, а также постоянным возрастанием интенсивности и качества труда происходит дальнейшее увеличением числа больных, перенесших ишемический инсульт [2–4]. В структуре больных, перенесших ишемический инсульт, все чаще отмечается удлинение постинсультного периода, осложненного тревожным расстройством. Диагностика, лечение и профилактика тревожного расстройства в постинсультном периоде у больных, перенесших ишемический инсульт, требует от врачей выработки новых подходов в комплексной терапии больных, перенесших ишемический инсульт.
Сообщается, что тревожное расстройство в постинсультном периоде у таких больных может достигать 60–70%. Указанные результаты были получены по данным многофакторного исследования «КОМПАС» [1]. Кроме того, у 65% больных, перенесших ишемический инсульт, были выявлены симптомы, приводящие к инвалидности в результате постинсультного расстройства.
В настоящее время, по сообщениям ряда исследователей, тревожное расстройство в постинсультном периоде у больных, перенесших ишемический инсульт, и наличие выраженных неврологических нарушений оказывают существенное влияние на процесс реабилитации и ресоциализации больных [5–7]. При этом представляется, что симптомы тревожного расстройства замедляют редукцию неврологических нарушений у постинсультных больных, увеличивая и удлиняя период полного восстановления у практически работоспособного населения, особенно не достигшего пенсионного возраста.
До сих пор тревожное расстройство в постинсультном периоде у больных, перенесших ишемический инсульт, имеет тяжелые клинические и медико–социальные последствия, так как является фактором суицидального риска, имеет тенденцию к прогредиентному течению, способствует хронизации заболевания и увеличению числа случаев инвалидизации. Тревожное расстройство характеризуется высокой коморбидностью с ишемическим инсультом и его последствиями.
Известно, что соматизированное тревожное расстройство у больных с ишемической болезнью сердца (ИБС) и гипертонической болезнью является дополнительным фактором риска возникновения ишемического инсульта. Так, риск ИБС и инфаркта миокарда почти в 2 раза выше у лиц с коморбидным тревожным расстройством [2,7]. Вероятность ишемического инсульта у пожилых людей с артериальной гипертензией (АГ) и выраженными тревожными симптомами в 2,7 раза выше, чем у больных с АГ и без соматизированной тревоги [7,9]. Считается, что тревожное расстройство чаще всего выступает следствием перенесенного ишемического инсульта, а иногда может предшествовать ему. Наиболее частыми факторами риска тревожного расстройства после ишемического инсульта являются: наследственная предрасположенность, женский пол, возраст, психоэмоциональные расстройства в анамнезе, преморбидные особенности личности, перенесенный ранее инсульт.
Как правило, развитие постинсультного тревожного расстройства происходит мультифакторно. Механизмы, приводящие к развитию тревожного расстройства после инсульта, до настоящего времени полностью не исследованы и продолжают активно изучаться. При этом известно, что основным анатомическим субстратом, лежащим в основе эмоциональных расстройств, являются структуры, входящие в лимбическую систему головного мозга. Чаще всего при эмоциональных расстройствах выявляются структурно–функциональные и нейрохимические нарушения в центральной нервной системе [8]. При этом ишемическое повреждение головного мозга также приводит к структурным и метаболическим изменениям в нервной ткани. Наибольшая частота тревожного расстройства была выявлена в период с 3 по 12 месяцы после инсульта. Сообщается, что спустя 3 месяца после острого нарушения мозгового кровообращения проявления тревожного расстройства имеют клинически значимое негативное влияние, отягощающие и осложняющие протекание основного заболевания [9,10].
Целью исследования явилось выявление тревожного расстройства в постинсультном периоде у больных, перенесших ишемический инсульт и определение оптимальной схемы комплексного лечения.
Материал и методы исследования
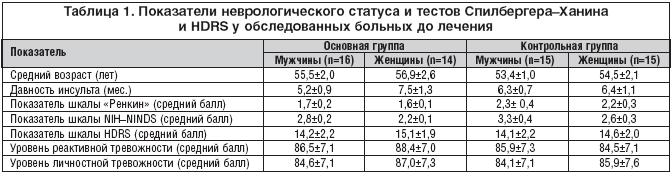
Исследование проводили на базе международной клиники «Медем» и городской поликлиники № 25 (С.–Петербург). В основной группе дизайн исследования представлял использование традиционной схемы лечения в стандартных дозировках ацетилсалициловой кислотой (АСК), фезамом и пирацетамом в комплексе с применением селективного анксиолитика небензодиазепинового ряда Афобазола 30 мг в сутки. Афобазол был использован по 1 таблетке 3 раза в сутки после еды. Результаты исследования оценивали через 12 недель от начала лечения. В основную группу входили 30 амбулаторных пациентов (14 женщин и 16 мужчин) в возрасте от 41 года до 73 лет, которые перенесли ишемический инсульт давностью от 3 до 18 месяцев. Исключались из исследования пациенты с сахарным диабетом и нестабильными сопутствующими соматическими заболеваниями. Всем больным была проведена компьютерная или магнитно–резонансная томография головного мозга в период инсульта для верификации диагноза, клинико–психопатологическое и неврологическое обследование с использованием неврологической шкалы NIH NINDS для определения тяжести инсульта и шкалы «Ренкин» для оценки степени нарушения жизнедеятельности.
Контрольную группу составили 15 мужчин и 15 женщин, получавших традиционную схему лечения ишемического инсульта с использованием АСК, фезама и пирацетама без применения Афобазола. Критериями включения явились аналогичные параметры, использованные в основной группе. До и после лечения с целью исследования когнитивных функций применяли краткую шкалу исследования психического статуса (MMSE). Депрессию оценивали при помощи шкалы Гамильтона HDRS (Hamilton depression ration scale). Уровень и наличие тревожности выявляли по шкале оценки уровня реактивной и личностной тревожности [1].
Результаты исследования
В результате исследования были получены следующие исходные данные у больных сравниваемых групп до лечения: средний возраст больных составил 55,1±1,9 лет (здесь и далее указано среднеарифметическое значение и стандартная ошибка); давность ишемического инсульта составила 6,35±1,0 месяцев; тяжесть инсульта по шкале NIH NINDS составила 2,7±0,25 баллов; степень инвалидизации по шкале «Ренкин» – 1,95±0,25 баллов. До лечения личностная тревожность по шкале самооценки составила 85,4±7,27 баллов, а реактивной тревожности – 86,3±7,1 баллов. Выраженность депрессии в сравниваемых группах оказалась исходно высокой и составила 14,5±2,1 баллов. Исследования когнитивных функций по MMSE выявило у 4 мужчин снижение показателей до порогового значения (24 баллов). Показатели неврологического статуса и тестов Спилбергера–Ханина и HDRS у обследованных больных до лечения представлены в таблице 1.
Из таблицы 1 видно, что исходные показатели реактивной и личностной тревожности были исходно высокими (достоверно выше условных нормальных значений) у больных основной и контрольной групп. При этом больные сравниваемых групп чаще всего предъявляли жалобы на наличие тревоги. При этом существенных гендерных различий нами не выявлено и показатели оказались одинаково высокими у мужчин и женщин. Показатели высокой тревоги преобладали в обеих сравниваемых группах. Однако несмотря на некоторые различия можно констатировать высокий уровень реактивной и личностной тревоги в обеих сравниваемых группах до лечения.
В результате проведенного лечения с использованием Афобазола у большинства больных (76,7%) основной группы в постинсультном периоде, были купированы и редуцированы такие клинические проявления тревожного расстройства, как страхи, чувство беспокойства, нервозность, «взвинченность», суетливость, раздражение по отношению к себе и другим, неусидчивость, тремор, кусание ногтей, непроизвольные движения руками, тревожные мысли, снижение концентрации внимания, страх потерять контроль, нарушения засыпания, головные боли, боль в спине, вследствие непроизвольного напряжения мышц, обильное потоотделение, сердцебиение, боль в груди, чувство сухости во рту, неприятные ощущения в животе. По сравнению с контрольной группой у них выявлено достоверное улучшение концентрации внимания, появилось чувство прилива сил и энергии, редуцировалась раздражительность, беспокойство и плаксивость.
В результате проведенного лечения у больных основной группы было выявлено возрастание уверенности в собственных силах с повышением самооценки и мотивации. Уровень реактивной тревоги по методике Спилбергера–Ханина у мужчин достоверно снизился с 86,5 до 42,6 баллов, а личностной тревоги с 84,6 до 40,5 баллов. У женщин основной группы также отмечено достоверное снижение реактивной тревоги с 88,4 до 38,6 баллов, а личностной тревоги с 87,0 до 42,5 баллов. Вместе с тем у 7 (23,3%) больных основной группы психопатологические проявления тревожного расстройства были редуцированы не в полной мере и при недостоверности различий до и после проведенной терапии. Таким пациентам был проведен повторный курс комплексного лечения в течение 12 недель с использованием Афобазола в суточной дозировке 30 мг.
Таким образом, комплексное использование схемы препаратов с целью противорецидивной реабилитационной терапии у больных с перенесенным ишемическим инсультом оказалось высокоэффективным, что позволило добиться качественной ремиссии длительностью свыше 6 месяцев у пациентов основной группы. При этом у больных основной группы случаев повторного приступа ишемического инсульта не наблюдалось. У больных контрольной группы у 4 пациентов (13,3%) после первого приступа был диагностирован повторный случай ишемического инсульта. Качественная ремиссия у больных контрольной группы была отмечена у 14 пациентов, что составило 46,7% случаев лечения. Следует отметить, что уровень личностной и реактивной тревоги у пациентов контрольной группы сохранялся высоким на уровне 75–80 баллов, а в основной группе он расценивался как средний и составил 38–42 баллов.
Обсуждение и выводы
На основании полученных результатов предварительного фармакологического скрининга и после проведенного лечения в основной группе в качестве препарата, уменьшающего основные проявления соматизированного тревожного расстройства был использован анксиолитик небензодиазепинового ряда – Афобазол. В исследовании препарат был использован в суточной дозировке 30 мг/сут. у больных основной группы с постоянной патологически высокой тревогой обусловленной перенесенным ишемическим инсультом.
Полученные результаты свидетельствуют о высокой частоте тревожного расстройства у постинсультных больных, о преобладании у них высокой личностной и ситуационной тревожности. Выявленное тревожное расстройство у больных, перенесших ишемический инсульт, требует проведения комплексной терапии неврологических нарушений с назначением традиционной терапии и анксиолитика небензодиазепинового ряда Афобазола с целью достижения высокой терапевтической эффективности и качественной ремиссии.
В качестве базисной терапии неврологических нарушений постинсультного периода у больных, перенесших ишемический инсульт, предлагается традиционная схема с использованием АСК, фезама и пирацетама в среднетерапевтических дозах. В качестве анксиолитика небензодиазепинового ряда рекомендуется использовать Афобазол в среднесуточных дозировках 30 мг/сут. (по 1 таблетке 3 раза в сутки) в течение трех месяцев и более, вплоть до устранения клинических проявлений тревожного расстройства.
Комплексное применение использованных препаратов в основной группе достоверно влияет на редукцию психопатологических симптомов депрессии, тревоги, астении, вегетативных нарушений, уменьшает раздражительность, нервозность, двигательную заторможенность. В исследовании было выявлено, что Афобазол оказался способным длительно влиять на уменьшение проявлений тревожного расстройства и использоваться продолжительностью свыше 3 месяцев, вплоть до устранения психосоматического дискомфорта. Катамнестическое исследование показало, что у всех больных основной группы в течение 9 месяцев после перенесенного ишемического инсульта наблюдалось улучшение показателей неврологического статуса и купирование тревожного расстройства без рецидивов основного заболевания. Предполагаем, что в отдельных случаях реабилитационное лечение с использованием Афобазола может продолжаться до 1 года. При его применении не выявлено побочных эффектов и осложнений. Постепенное развитие терапевтического действия, отсутствие дневной сонливости, психомоторной заторможенности и побочных эффектов дает ему преимущества при длительных проявлениях депрессии и тревоги, что позволяет пациенту сохранять социальную и (или) трудовую активность на весь период лечения. Высокая безопасность Афобазола позволяет использовать его у пожилых пациентов, а также у больных с наличием сопутствующей соматической патологии, у которых риск развития побочных эффектов особенно высок.
Если учитывать фармакологическое и клиническое действие Афобазола, то его можно отнести к лекарствам реабилитационной терапии. Побочных эффектов и психосоматических осложнений при применении Афобазола у больных в постинсультном периоде нами не выявлено. В отличие от традиционных психофармакологических и аверсивных методов лечения тревожного расстройства комплексное использование Афобазола не подавляло эмоциональное состояние пациентов, не угрожало их здоровью и не снижало работоспособности в целом. Другим важным свойством использования Афобазола в указанных дозировках оказалось отсутствие побочного эффекта «медикаментозной загруженности» в сравнении с другими схемами психофармакологической терапии. Указанный факт позволяет рекомендовать данную схему в качестве оптимального варианта реабилитационного лечения тревожного расстройства у постинсультных больных. Курсовую и комплексную терапию указанными препаратами предлагается проводить на протяжении не менее 3 месяцев после выписки из стационара с целью противорецидивного лечения, а с целью реабилитационного курса лечение необходимо проводить до 6 месяцев, а иногда до одного года.
Проведенное исследование клинической эффективности Афобазола показало, что его комплексное использование является высокоэффективным у больных с тревожным расстройством в постинсультном периоде, и, в частности, в качестве длительной противорецидивной терапии в амбулаторных условиях. Применение Афобазола не приводило к токсическому воздействию и ухудшению показателей со стороны сердечно–сосудистой системы, печени, почек, других органов и систем и показано, в том числе, при наличии сопутствующей психосоматической патологии.
Литература
1. Белова А.Н. Шкалы, тесты и опросники в неврологии и нейрохирургии. – М., 2004. – 432 с.
2. Васюк Ю.А., Довженко Т.В. Депрессии и сердечно–сосудистые заболевания.– [М.]: [Моск. НИИ психиатрии Минздрава РФ]. – 2004. – 24 с.
3. Гафаров В.В., Громова Е.А., Гагулин И.В., Пилипенко П. И. Депрессия и риск инсульта. Материалы IX Всероссийского съезда неврологов. – Ярославль: 29 мая–2 июня 2006. 616 с.
4. Гехт А.Б., Сорокина И.Б., Гудкова А.А., Кудухова К.И. Частота развития и возможности терапии депрессивных расстройств у больных, перенесших ишемический инсульт. Материалы IX Всероссийского съезда неврологов – Ярославль: 29 мая–2 июня 2006. – 616 с.
5. Дамулин И.В. Особенности депрессии при неврологических заболеваниях //Фарматека.– 2005.– № 17. – С. 25–34.
6. Дамулин И.В. Постинсультные двигательные расстройства //Consilium–medicum.– 2003. – Т. 5, № 2. – С. 64–70.
7. Лапин И.П., Анналова Н.А. Сердечно–сосудистые заболевания и депрессия //Журн. неврологии и психиатрии им. С. С. Корсакова. – 1997. – № 3. – С.71–75.
8. Одинак М.М и соавт. Ишемия мозга. Нейропротективная терапия. Дифференцированный подход. – СПб. – 2002. – 77 с.
9. Парфёнов В.А. Лечение и реабилитация пациентов, перенесших ишемическое нарушение мозгового кровообращения // Атмосфера. Нервные болезни. – 2006. – №1. – С. 8–11.
10. Путилина М.В., Федин А.И. Постинсультная депрессия. Возможности терапии у больных в остром периоде инсульта. //Атмосфера. Нервные болезни. – 2005. – № 1. – С. 6–9.
Афобазол инструкция: показания, особенности применения
Лекарство Афобазол
На российском рынке противотревожных и успокоительных средств находится с 2000 года. Препарат был разработан в НИИ фармакологии РАМН, став результатом поиска избирательно действующих анксиолитиков, которые были бы лишены побочных эффектов, характерных для основной группы противотревожных препаратов. За это время препарат был отмечен потребителями, как эффективный для снятия тревоги и стресса, и как препарат, с наименьшим числом побочных эффектов.
Состав Афобазола
Афобазол находится “посредине”, между простыми успокоительными средствами (БАДами) и серьезными психотропными лекарствами. Препарат безрецептурный, однако принимать его стоит по назначению специалиста.
Повышает биоэнергетический потенциал нейронов в целом, оказывает нейропротекторное действие: восстанавливает и защищает нервные клетки. Препарат метаболизируется в печени, быстро переводится из общего кровотока в периферические участки. Эффект у препарата достигается спустя 5-7 дней применения. Устойчивый результат наблюдается спустя месяц применения, сохраняется на протяжение 10-14 дней после отмены препарата.
Форма выпуска и дозировка
Показания для Афобазола
Приём препарата оказывает сразу двойное действие на организм:
Во-вторых, оказывает активизирующий, стимулирующий эффект легкой степени. Препарат помогает привести в равновесие психическое состояние, справиться с раздражительностью, нервной напряженностью, помогает расслабиться и нормализовать сон, снижает нервоз и плаксивость, в том числе, во время предменструального синдрома у женщин. Снижает депрессивные проявления, стабилизирует настроение.
Афобазол показан при терапии частых проявлениях спутников тревоги: мышечных спазмов, сердечно-сосудистых, дыхательных и желудочно-кишечных. Особенно препарат показан лицам с устойчивыми проявлениями психосоматики: бронхиальная астма, синдром раздраженного кишечника, системная красная волчанка, гипертония и аритмия.
Афобазол устраняет нарушения со стороны вегетативной системы: сухость во рту, потливость, головокружение. Справляется с когнитивными расстройствами, которые являются почти постоянными спутниками психических и стрессовых нарушений: невозможности сконцентрироваться при решении даже простых задач, ослабленная память. Может быть назначен астеникам с чертами личности в виде тревожной мнительности, неуверенности, повышенной ранимости и эмоциональной неустойчивостью, а также лицам, склонным к эмоционально-стрессовым реакциям.
Помогает с комфортом и наименьшими эмоциональными и психическими потерями пережить трудные ситуации, стрессовые периоды, периоды адаптации к новым условиям жизни. Также оказывает поддержку психическому здоровью во время лечения: нарушений сна различного происхождения, предменструального синдрома у женщин; похмельного состояния; для облегчения синдрома «отмены» при отказе от курения.
Схемы лечения Афобазолом
Противопоказания
Особые рекомендации для Афобазола
Несмотря на то, что Афобазол максимально лишен побочных эффектов, не вызывает ни сонливости, ни привыкания, к его приёму стоит подходить максимально серьезно, соотнося потенциальную пользу и вред.
Препарат допустим к приёму при выполнении потенциально опасных видов деятельности, требующих повышенной концентрации внимания и быстроты психомоторных реакций.
Афобазол и алкоголь
Алкоголь в принципе не совместим с понятием “лечение”. Препарат не взаимодействует с этанолом, но несмотря на это, любую терапию следует разделять от приемов алкоголя из-за повышенной нагрузки на печень и ЖКТ.
Афобазол допустимо применять в период похмельного синдрома, в качестве помощи при выходе из запойного состояния. Очень важно в этот момент не прерывать лечение, даже если наступило облегчение.
Афобазол детям
У детей Афобазол не применяется, потому что полное формирование нервной системы у детей ещё не завершено, а у подростков дестабилизируется из-за вхождения в переходный возраст и перестройки гормонального фона. В случае, если в этот период требуются корректирующие препараты, лучше всего не рассматривать афобазол, как подходящий. Для подбора противотревожных и успокоительных средств детям и подросткам, лучше всего проконсультироваться со специалистом.
Афобазол при беременности
Препарат имеет высокую способность проникать в плаценту и грудное молоко. Так что он категорически запрещен к применению в период беременности и лактации из-за возможности навредить развивающемуся плоду.
Афобазол сердечникам
Препарат окажет положительное влияние на сердечно-сосудистые патологии только в случае, если последние стали результатом психических нарушений и возникли на фоне переживаемого стресса и депрессивных состояний. При наличии подтвержденных сердечно-сосудистых диагнозов лучше всего проконсультироваться со специалистом и соотнести вред и пользу от приёма препарата.
Афобазол и курение
Важно помнить, что ни одно лекарственное средство невозможно принимать постоянно, возлагая на него надежды за прожитие стрессовых ситуаций. Следите за своим психическим состоянием регулярно, тогда участие лекарств в вашей жизни будет минимальным!