можно ли принимать кардиомагнил и панангин в один день
Лечение нарушений ритма сердца
Почему терапия аритмий считается одним из самых сложных разделов кардиологии? Как классифицируются аритмии? Какие группы лекарственных препаратов используются при лечении аритмий? Нарушения ритма сердца (аритмии) представляют собой один из самы
Почему терапия аритмий считается одним из самых сложных разделов кардиологии?
Как классифицируются аритмии?
Какие группы лекарственных препаратов используются при лечении аритмий?
Нарушения ритма сердца (аритмии) представляют собой один из самых сложных разделов клинической кардиологии. Отчасти это объясняется тем, что для диагностики и лечения аритмий необходимо очень хорошее знание электрокардиографии, отчасти — огромным разнообразием аритмий и большим выбором способов лечения. Кроме того, при внезапных аритмиях нередко требуется проведение неотложных лечебных мероприятий.
Одним из основных факторов, повышающих риск возникновения аритмий, является возраст. Так, например, мерцательную аритмию выявляют у 0,4% людей, при этом большую часть пациентов составляют люди старше 60 лет [1, 2, 4]. Увеличение частоты развития нарушений ритма сердца с возрастом объясняется изменениями, возникающими в миокарде и проводящей системе сердца в процессе старения. Происходит замещение миоцитов фиброзной тканью, развиваются так называемые «склеродегенеративные» изменения. Кроме этого, с возрастом повышается частота сердечно-сосудистых и экстракардиальных заболеваний, что также увеличивает вероятность возникновения аритмий [17, 18].
Основные клинические формы нарушений ритма сердца
По характеру клинического течения нарушения ритма сердца могут быть острыми и хроническими, преходящими и постоянными. Для характеристики клинического течения тахиаритмий используют такие определения, как «пароксизмальные», «рецидивирующие», «непрерывно рецидивирующие» [2].
Лечение нарушений ритма сердца
Показаниями для лечения нарушений ритма являются выраженные нарушения гемодинамики или субъективная непереносимость аритмии. Безопасные, бессимптомные или малосимптомные легко переносящиеся аритмии не требуют назначения специального лечения. В этих случаях основным лечебным мероприятием является рациональная психотерапия. Во всех случаях прежде всего проводится лечение основного заболевания.
Антиаритмические препараты
Основным способом терапии аритмий является применение антиаритмических препаратов. Хотя антиаритмические препаты не могут «вылечить» от аритмии, они помогают уменьшить или подавить аритмическую активность и предотвратить рецидивирование аритмий.
Любое воздействие антиаритмическими препаратами может вызывать как антиаритмический, так и аритмогенный эффект (то есть, наоборот, способствовать возникновению или развитию аритмии). Вероятность проявления антиаритмического эффекта для большинства препаратов составляет в среднем 40–60% (и очень редко для некоторых препаратов при отдельных вариантах аритмии достигает 90%). Вероятность развития аритмогенного эффекта составляет в среднем примерно 10%, при этом могут возникать опасные для жизни аритмии. В ходе нескольких крупных клинических исследований было выявлено заметное повышение общей летальности и частоты случаев внезапной смерти (в 2 — 3 раза и более) среди больных с органическим поражением сердца (постинфарктный кардиосклероз, гипертрофия или дилатация сердца) на фоне приема антиаритмических препаратов класса I, несмотря на то что эти средства эффективно устраняли аритмии [7, 8, 9].
Согласно наиболее распространенной на сегодняшний день классификации антиаритмических препаратов Вогана Вильямса, все антиаритмические препараты подразделяются на 4 класса:
I класс — блокаторы натриевых каналов.
II класс — блокаторы бета-адренергических рецепторов.
III класс — препараты, увеличивающие продолжительность потенциала действия и рефрактерность миокарда.
IV класс — блокаторы кальциевых каналов.
Применение комбинаций антиаритмических препаратов в ряде случаев позволяет достичь существенного повышения эффективности антиаритмической терапии. Одновременно отмечается уменьшение частоты и выраженности побочных явлений вследствие того, что препараты при комбинированной терапии назначают в меньших дозах [3, 17].
Следует отметить, что показаний для назначения так называемых метаболических препаратов пациентам с нарушениями ритма не существует. Эффективность курсового лечения такими препаратами, как кокарбоксилаза, АТФ, инозие-Ф, рибоксин, неотон и т. п., и плацебо одинаковы. Исключение составляет милдронат, препарат цитопротективного действия, имеются данные об антиаритмическом эффекте милдроната при желудочковой экстрасистолии [3].
Особенности лечения основных клинических форм нарушений ритма
Экстрасистолия
Клиническое значение экстрасистолии практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) наличие экстрасистолии не влияет на прогноз и не представляет опасности для жизни. У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
Как было уже отмечено, лечение экстрасистолии с помощью антиаритмических препаратов класса I C значительно увеличивает риск смерти. Поэтому при наличии показаний лечение начинают с назначения β-блокаторов [8, 17, 18]. В дальнейшем оценивают эффективность терапии амиодароном и соталолом. Возможно также применение седативных препаратов. Антиаритмические препараты класса I C используют только при очень частой экстрасистолии, в случае отсутствия эффекта от терапии β-блокаторами, а также амидороном и соталолом (табл. 3)
Тахиаритмии
В зависимости от локализации источника аритмии различают наджелудочковые и желудочковые тахиаритмии. По характеру клинического течения выделяют 2 крайних варианта тахиаритмий (постоянные и пароксизмальные. Промежуточное положение занимают преходящие или рецидивирующие тахиаритмии. Чаще всего наблюдается мерцательная аритмия. Частота выявления мерцательной аритмии резко увеличивается с возрастом больных [1, 17, 18].
Мерцательная аритмия
Пароксизмальная мерцательная аритмия. В течение первых суток у 50% больных с пароксизмальной мерцательной аритмией отмечается спонтанное восстановление синусового ритма. Однако произойдет ли восстановление синусового ритма в первые часы, остается неизвестным. Поэтому при раннем обращении больного, как правило, предпринимаются попытки восстановления синусового ритма с помощью антиаритмических препаратов. В последние годы алгоритм лечения мерцательной аритмии несколько усложнился. Если от начала приступа прошло более 2 суток, восстановление нормального ритма может быть опасным — повышен риск тромбоэмболии (чаще всего в сосуды мозга с развитием инсульта). При неревматической мерцательной аритмии риск тромбоэмболий составляет от 1 до 5% (в среднем около 2%). Поэтому, если мерцательная аритмия продолжается более 2 суток, надо прекратить попытки восстановления ритма и назначить больному непрямые антикоагулянты (варфарин или фенилин) на 3 недели в дозах, поддерживающих показатель международного нормализованного отношения (МНО) в пределах от 2 до 3 (протромбиновый индекс около 60%). Через 3 недели можно предпринять попытку восстановления синусового ритма с помощью медикаментозной или электрической кардиоверсии. После кардиоверсии больной должен продолжить прием антикоагулянтов еще в течение месяца.
Таким образом, попытки восстановления синусового ритма предпринимают в течение первых 2 суток после развития мерцательной аритмии или через 3 недели после начала приема антикоагулянтов. При тахисистолической форме сначала следует уменьшить ЧСС (перевести в нормосистолическую форму) с помощью препаратов, блокирующих проведение в атриовентрикулярном узле: верапамила, β-блокаторов или дигоксина.
Для восстановления синусового ритма наиболее эффективны следующие препараты:
Сегодня с целью восстановления синусового ритма при мерцательной аритмии все чаще назначают однократную дозу амиодарона или пропафенона перорально. Эти препараты отличаются высокой эффективностью, хорошей переносимостью и удобством приема. Среднее время восстановления синусового ритма после приема амиодарона (30 мг/кг) составляет 6 ч, после пропафенона (600 мг) — 2 ч [6, 8, 9].
При трепетании предсердий кроме медикаментозного лечения можно использовать чреспищеводную стимуляцию левого предсердия с частотой, превышающей частоту трепетания, — обычно около 350 импульсов в минуту, продолжительностью 15–30 с. Кроме того, при трепетании предсердий очень эффективным может быть проведение электрической кардиоверсии разрядом мощностью 25–75 Дж после в/в введения реланиума.
Постоянная форма мерцательной аритмии. Мерцание предсердий является наиболее часто встречающейся формой устойчивой аритмии. У 60% больных с постоянной формой мерцательной аритмии основным заболеванием являются артериальная гипертония или ИБС. В ходе специальных исследований было выявлено, что ИБС становится причиной развития мерцательной аритмии примерно у 5% больных. В России существует гипердиагностика ИБС у больных с мерцательной аритмией, особенно среди людей пожилого возраста. Для постановки диагноза ИБС всегда необходимо продемонстрировать наличие клинических проявлений ишемии миокарда: стенокардии, безболевой ишемии миокарда, постинфарктного кардиосклероза.
Мерцательная аритмия обычно сопровождается неприятными ощущениями в грудной клетке, могут отмечаться нарушения гемодинамики и, главное, повышается риск возникновения тромбоэмболий, прежде всего в сосуды мозга. Для снижения степени риска назначают антикоагулянты непрямого действия (варфарин, фенилин). Менее эффективно применение аспирина [1, 17, 18].
Основным показанием для восстановления синусового ритма при постоянной форме мерцательной аритмии является «желание больного и согласие врача».
Для восстановления синусового ритма используют антиаритмические препараты или электроимпульсную терапию.
Антикоагулянты назначают, если мерцательная аритмия наблюдается более 2 суток. Особенно высок риск развития тромбоэмболий при митральном пороке сердца, гипертрофической кардиомиопатии, недостаточности кровообращения и тромбоэмболиях в анамнезе. Антикоагулянты назначают в течение 3 недель до кардиоверсии и в течение 3 — 4 недель после восстановления синусового ритма. Без назначения антиаритмических препаратов после кардиоверсии синусовый ритм сохраняется в течение 1 года у 15 — 50% больных. Применение антиаритмических препаратов повышает вероятность сохранения синусового ритма. Наиболее эффективно назначение амиодарона (кордарона) — даже при рефрактерности к другим антиаритмическим препаратам синусовый ритм сохраняется у 30 — 85% больных [2, 12]. Кордарон нередко эффективен и при выраженном увеличении левого предсердия.
Кроме амиодарона для предупреждения повторного возникновения мерцательной аритмии с успехом используются соталол, пропафенон, этацизин и аллапинин, несколько менее эффективны хинидин и дизопирамид. При сохранении постоянной формы мерцательной аритмии больным с тахисистолией для снижения ЧСС назначают дигоксин, верапамил или β-блокаторы. При редко встречающемся брадисистолическом варианте мерцательной аритмии эффективным может быть назначение эуфиллина (теопек, теотард).
Проведенные исследования показали, что две основные стратегии ведения больных с мерцательной аритмией — попытки сохранения синусового ритма или нормализация ЧСС на фоне мерцательной аритмии в сочетании с приемом непрямых антикоагулянтов — обеспечивают примерно одинаковое качество и продолжительность жизни больных [17].
Пароксизмальные наджелудочковые тахикардии
Пароксизмальные наджелудочковые тахикардии, встречающиеся гораздо реже, чем мерцательная аритмия, не связаны с наличием органического поражения сердца. Частота их выявления с возрастом не увеличивается.
Купирование пароксизмальных наджелудочковых тахикардий начинают с применения вагусных приемов. Наиболее часто используют пробу Вальсальвы (натуживание на вдохе около 10 с) и массаж сонной артерии. Очень эффективным вагусным приемом является «рефлекс ныряния» (погружение лица в холодную воду) — восстановление синусового ритма отмечается у 90% больных. При отсутствии эффекта от вагусных воздействий назначают антиаритмические препараты. Наиболее эффективны в этом случае верапамил, АТФ или аденозин.
У больных с легко переносящимися и сравнительно редко возникающими приступами тахикардии практикуется самостоятельное пероральное купирование приступов. Если в/в введение верапамила оказывается эффективным, можно назначить его внутрь в дозе 160–240 мг однократно, в момент возникновения приступов. Если более эффективным признается в/в введение новокаинамида — показан прием 2 г новокаинамида. Можно иcпользовать 0,5 г хинидина, 600 мг пропафенона или 30 мг/кг амиодарона внутрь.
Желудочковые тахикардии
Желудочковые тахикардии в большинстве случаев возникают у больных с органическим поражением сердца, чаще всего при постинфарктном кардиосклерозе [13, 14].
Лечение желудочковой тахикардии. Для купирования желудочковой тахикардии можно использовать амиодарон, лидокаин, соталол или новокаинамид.
При тяжелых, рефрактерных к медикаментозной и электроимпульсной терапии, угрожающих жизни желудочковых тахиаритмиях применяют прием больших доз амиодарона: внутрь до 4 — 6 г в сутки перорально в течение 3 дней (то есть по 20 — 30 табл.), далее по 2,4 г в сутки в течение 2 дней (по 12 табл.) с последующим снижением дозы [6, 10, 15, 16].
Предупреждение рецидивирования тахиаритмий
При частых приступах тахиаритмий (например, 1 — 2 раза в неделю) последовательно назначают антиаритмические препараты и их комбинации до прекращения приступов. Наиболее эффективным является назначение амиодарона в качестве монотерапии или в комбинации с другими антиаритмическими препаратами, прежде всего с β-блокаторами.
При редко возникающих, но тяжелых приступах тахиаритмий подбор эффективной антиаритмической терапии удобно проводить с помощью чреспищеводной электростимуляции сердца — при наджелудочковых тахиаритмиях — и программированной эндокардиальной стимуляции желудочков (внутрисердечное электрофизиологическое исследование) — при желудочковых тахиаритмиях. С помощью электростимуляции в большинстве случаев удается индуцировать приступ тахикардии, идентичный тем, которые спонтанно возникают у данного больного. Невозможность индукции приступа при повторной электрокардиостимуляции на фоне приема препаратов обычно совпадает с их эффективностью при длительном приеме [17, 18]. Следует отметить, что некоторые проспективные исследования продемонстрировали преимущество «слепого» назначения амиодарона и соталола при желудочковых тахиаритмиях перед тестированием антиаритмических препаратов класса I с помощью программированной электростимуляции желудочков или мониторирования ЭКГ.
При тяжелом течении пароксизмальных тахиаритмий и рефрактерности к медикаментозной терапии применяют хирургические способы лечения аритмий, имплантацию кардиостимулятора и кардиовертера-дефибриллятора.
Подбор антиаритмической терапии у больных с рецидивирующимим аритмиями
С учетом безопасности антиаритмических препаратов оценку эффективности целесообразно начинать с β-блокаторов или амиодарона. При неэффективности монотерапии оценивают действенность назначения амиодарона в комбинации с β-блокаторами [17]. Если нет брадикардии или удлинения интервала РR, с амиодароном можно сочетать любой β-блокатор. У больных с брадикардией к амиодарону добавляют пиндолол (вискен). Показано, что совместный прием амиодарона и β-блокаторов способствует значительно большему снижению смертности пациентов с сердечно-сосудистыми заболеваниями, чем прием каждого из препаратов в отдельности. Некоторые специалисты даже рекомендуют имплантацию двухкамерного стимулятора (в режиме DDDR) для безопасной терапии амиодароном в сочетании с β-блокаторами. Антиаритмические препараты класса I применяют только при отсутствии эффекта от β-блокаторов и/или амиодарона. Препараты класса I C, как правило, назначают на фоне приема бета-блокатора или амиодарона. В настоящее время изучается эффективность и безопасность применения соталола (β-блокатора, обладающего свойствами препаратов класса III).
П. Х. Джанашия, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
С. М. Сорокoлетов, доктор медицинских наук, профессор
РГМУ, Медицинский центр Банка России, Москва
Применение препаратов магния при сердечно-сосудистых заболеваниях у детей
Магний, участвующий в обеспечении важнейших биохимических и физиологических процессов в организме, а также влияющий на энергетический, пластический, электролитный обмены, в настоящее время считается одним из важнейших внутриклеточных микроэлементов. Явля
Магний, участвующий в обеспечении важнейших биохимических и физиологических процессов в организме, а также влияющий на энергетический, пластический, электролитный обмены, в настоящее время считается одним из важнейших внутриклеточных микроэлементов. Являясь универсальным регулирующим фактором, магний оказывает нормализующее влияние на функциональное состояние практически всех органов и систем (табл. 1).
В физиологических условиях магний поступает в организм с пищей и водой. Всасывание магния осуществляется на протяжении всего кишечника, но основная его часть абсорбируется в двенадцатиперстной кишке. Известно, что из продуктов питания организм усваивает лишь до 35 % магния. Всасывание магния может увеличиваться в присутствии витамина В6 и некоторых органических кислот (молочной, оротовой и аспарагиновой).
Абсорбция магния в желудочно-кишечном тракте уменьшается при наличии в рационе питания большого количества белка и жира, так как с ними магний образует нерастворимые или труднорастворимые соединения. Всасывание магния уменьшается при избытке кальция и фосфатов.
Общее содержание магния в организме взрослого человека составляет около 25 г. Процентное содержание магния в различных органах и тканях отражено на рисунке. В крови 60–75% магния находится в ионизированной форме.
Магниевый баланс регулируется почками. Они могут реабсорбировать до 99% магния, профильтровавшегося через гломерулярную мембрану. За сутки с мочой выделяется до 100 мг магния. Потери магния с мочой возрастают под влиянием катехоламинов и кортикостероидных гормонов, что объясняет механизм возникновения дефицита данного микроэлемента при стрессах. При пониженном поступлении магния с пищей экскреция его почками снижается, а при избыточном — повышается.
По данным Института питания РАМН, потребность в магнии взрослого человека составляет 300–400 мг в сутки. При этом в молодом возрасте у лиц, занимающихся физическим трудом, спортсменов, беременных и кормящих женщин, потребность в магнии может возрастать дополнительно на 150 мг в сутки. Рекомендуемые среднесуточные нормы потребления магния следующие [3]:
Содержание магния в продуктах питания (мг на 100 г продукта) следующее (4):
Распространенность дефицита магния в популяции составляет от 16 до 42 % [5].
Основные причины дефицита магния в организме:
Дефицит магния не имеет патогномоничных клинических признаков. Однако полисимптомность этого состояния позволяет на основании клинической картины с большой долей вероятности заподозрить дефицит магния у больного.
Клинические проявления дефицита магния в организме
Сердечно-сосудистые: ангиоспазм, артериальная гипертензия, дистрофия миокарда, тахикардия, аритмии, увеличение интервала QT, склонность к тромбозам, развитие атеросклероза, патологическое течение беременности (токсикозы и гестозы).
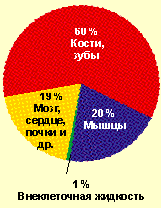 |
| Рисунок. Распределение магния в организме |
Неврологические: синдром хронической усталости, вегетативная дисфункция, снижение внимания, депрессия, страх, тревога, головокружение, мигрень, нарушения сна, парестезии, тетания.
Висцеральные (кроме сердечно-сосудистых): бронхоспазм, ларингоспазм, гиперкинетические поносы, спастические запоры, пилороспазм, тошнота, рвота, дискинезия желчевыводящих путей и холелитиаз, диффузные абдоминальные боли, образование камней в почках.
Мышечные: судороги скелетных мышц, увеличение сократимости матки (выкидыши, преждевременные роды).
Для оценки содержания магния в организме используют различные методики:
Наиболее распространено определение концентрации магния в плазме крови, однако его клиническое значение ограничено. Поскольку Мg++ — внутриклеточный ион, его концентрация в сыворотке малоинформативна для оценки его общего количества в организме и диагностики дефицита. Только наличие гипомагниемии свидетельствует о дефиците Mg++. При скрытом (внутриклеточном) дефиците этот показатель остается в пределах нормы [5].
Обладая множеством клинических эффектов, магний широко используется в качестве лекарственного средства при различных заболеваниях, и прежде всего при патологии сердечно-сосудистой системы.
В педиатрической практике при заболеваниях сердечно-сосудистой системы признано целесообразным назначение таких препаратов, как магнерот, магне В6, аспаркам (панангин), цитрат магния (натурал калм), а также лечебной минеральной воды, обогащенной магнием (Донат Магния). В последней магний содержится в активной ионизированной форме (более 1000 мг/л).
Нами исследовалась эффективность терапии препаратами магния у 35 детей и подростков с кардиоревматическими заболеваниями.
В качестве источника магния назначалась лечебная минеральная вода Донат Магния из расчета 3 мл/кг массы тела (разовая доза) за 15–20 мин до еды, 3 раза в день. Продолжительность курса — 3 нед.
После курса лечения минеральной водой отмечалось достоверное (р Таблица 2 Рекомендуемые дозы препарата магнерот в зависимости от возраста [6]
Магне В6. Выпускается в таблетках или в растворе для приема внутрь. Одна таблетка содержит 48 мг магния и 5 мг пиридоксина. Одна ампула раствора (10 мл) содержит в целом 100 мг магния и 10 мг пиридоксина. Детям с массой тела более 10 кг (после года) рекомендуется 5–10 мг на кг массы (по магнию) в сутки, в два-три приема; детям старше 12 лет — 3 таблетки в сутки, в три приема.
Аспаркам (панангин). Одна таблетка содержит 36,2 мг иона калия и 11,8 мг иона магния.
Цитрат магния (натурал калм) — это водный раствор карбоната магния и лимонной кислоты. В организме цитрат магния нормализует кислотно-щелочное равновесие в условиях ацидоза при различных патологических состояниях, и прежде всего гипоксии. Сказанное делает оправданным его применение при кардиоваскулярной патологии у детей. Кроме того, цитраты являются идеальными проводниками в клетки различных биологически активных веществ, они способствуют нейтрализации токсинов. Благодаря взаимовлиянию магния и цитрата, их клинические эффекты в организме усиливаются.
В одной чайной ложке раствора препарата содержится 205 мг элементарного магния. Детям до 10 лет рекомендуется по 1/4 чайной ложки 1–2 раза в день; детям старше 10 лет до 1/2–1 чайной ложки (при отсутствии диареи).
Весьма перспективным представляется применение в качестве антиагреганта кардиомагнила — соединения ацетилсалициловой кислоты и гидроксида магния (в таблетке — 75 и 15,2 мг соответственно), где последний выполняет защитную роль, в качестве не всасывающегося быстродействующего антацида, оказывает цитопротекторное действие и предотвращает возможное повреждение слизистой оболочки желудка ацетилсалициловой кислотой [10, 11].
Кардиомагнил может применяться:
Таким образом, обобщение литературных данных и анализ результатов проведенных нами исследований, позволяет рекомендовать терапию препаратами магния у детей и подростков с заболеваниями сердечно-сосудистой системы при следующих состояниях:
Литература
Н. А. Коровина, доктор медицинских наук, профессор
Т. М. Творогова, кандидат медицинских наук, доцент
Л. П. Гаврюшова, кандидат медицинских наук, доцент
РМАПО, Москва
Можно ли пить вместе кардиомагнил и панангин. Кардиомагнил и панангин
Автор статьи: Марина Дмитриевна
Недостаток калия и магния приводит к повышенной возбудимости водителя ритма и мышечных клеток в сердце. Таким образом, сердечные аритмии возникают из-за смещения мембранного потенциала кардиомиоцитов. В лучшем случае появляются только безвредные нарушения ритма (экстрасистолы). В тяжелых ситуациях дефицит магния или калия может приводить к опасным аритмиям.

Магний
Можно ли одновременно принимать/пить Кардиомагнил и Панангин?
И тот и другой препараты содержат магний. Поэтому желательно сдать анализ крови, на содержание магния.Если он в норме, можно кардиомагнил на ночь, а панангин 3 раза в день. Кардиомагнил — аспирин для разжижения крови. А панангин при сердечных заболеваниях, при аритмии.
Можно. Кардиомагнил имеет в составе магний и ацетилсалициловая кислота (аспирин), в состав Панангина входит магний и калий, аналог Панангина-Аспаркам. Препараты принимаются при нарушении аритмии сердца, при сердечнососудистых заболеваниях.
Панангин принимается три раза в день, Кардиомагнил один раз в день и в лучшем случае на ночь.
Кардиомагнил назначают для профилактики тромбообразования при сердечно-сосудистых заболеваниях.
Разжижая кровь, кардиомагнил исполняет свое предназначение. В составе содержит ацетилсалициловую кислоту и магний.
Панангин назначат также при сердечных заболеваниях. Калий положительно влияет на сердце. Назначают при судорожном синдроме, аритмиях. В составе также содержится магний, как и в кардиомагниле.
Часто оба препарата назначают одновременно. Если кардиомагнил принимать следует практически на постоянной основе, то панангин назначают курсами.
Если не усердствовать с панагином и не пить больше положенного срока, то передозировки магния не будет.
Можно пить одновременно кардиомагнил и панангин.
Что такое кардиомагнил?
Другой известный препарат, содержащий ацетилсалициловую кислоту, используется для предотвращения развития сердечно-сосудистых заболеваний.
Ацетилсалициловая кислота снижает частоту тромбоза в сосудах и, следовательно, противодействует сгущению тромбоцитов крови. Поэтому препарат используется, помимо прочего, перед длительными рейсами, чтобы предотвратить тромбоз «путешественников».
Другая область применения кардиомагнила – ингибирование воспаления. Поэтому активный ингредиент можно использовать при ревматизме и артрите. Однако он должен быть дозирован значительно выше и может привести к побочным эффектам, таким как кровотечение в желудочно-кишечном тракте.
Эффективность против катаракты в конечном счете обусловлена тем фактом, что ацетилсалициловая кислота разрушает молекулы белка, которые делают глазное яблоко мутным.
Кардиомагнил и Панангин, в чем разница?
Кардиомагнил – лекарственное средство, выполняющее антиагрегационную (препятствует склеиванию тромбоцитов) функцию.
Панангин – лекарственное средство восполняющее нехватку ионов калия и магния в организме, а также обладающее антиаритмической (предотвращает нарушения ритма сердечных сокращений) функцией.
Механизм действия
Противопоказания
Побочные действия





Можно ли одновременно принимать оба лекарства?
Принимать Панангин и Кардиомагнил одновременно вполне допускается. Однако в этом случае необходимо соблюдать осторожность. Употребление препаратов в высоких дозах может спровоцировать развитие гиперкалиемии. Это тяжелое состояние, которое приводит к нарушению сердечной деятельности и характеризуется внезапной слабостью и урежением пульса. В особо неблагоприятных случаях может развиться фибрилляция желудочков, которая заканчивается летально.
Во избежание побочных реакций необходимо строго соблюдать назначенную врачом дозировку. Также рекомендуется периодически проверять уровень электролитов в крови.
Также повышается риск гипермагниемии, которая проявляется следующими симптомами: тошнота, рвота, нарушения речи, падение артериального давления, остановка сердечной деятельности.
Во время курса лечения этими лекарствами запрещается употребление спиртных напитков, так как это повышает вероятность побочных эффектов, особенно со стороны желудочно-кишечного тракта.
Во время приема лекарств могут возникнуть следующие побочные реакции:
С более подробным списком противопоказаний и побочных действий можно ознакомиться в официальной инструкции.
В любом случае, перед использованием этих средств следует проконсультироваться у кардиолога и сдать все необходимые анализы.
Панангин или Кардиомагнил — что лучше?
На данный вопрос нельзя ответить однозначно, так как данные препараты относятся к разным фармакологическим группам. Также Кардиомагнил и Панангин отличаются показаниями, противопоказаниями и побочными действиями. Общим для данных препаратов является наличие магния в составе.
Кардиомагнил применяют для профилактики тромбообразования и предотвращения таких патологий (заболеваний): инфаркт миокарда, тромбоэмболии крупных сосудов.
Панангин назначают в случаях нехватки магния и калия в организме, а также при заболеваниях сердца, связанных с нехваткой данных ионов (аритмии, ишемии миокарда). Существует форма выпуска Панангин форте, отличающаяся от классического Панангина большим количеством активного вещества (Панагнин – магния 140 мг, калия 160 мг, форте – магния 280 мг, калия – 316 мг).
Какой препарат лучше
Панангин и Кардиомагнил объединяют только некоторые показания к применению. Это разные по составу и свойствам средства, которые не являются взаимозаменяемыми. Кардиомагнил назначается при риске заболеваний, связанных с образованием тромбов. Панангин применяется для улучшения состояния ССС за счет восполнения дефицита кальция и магния.
Панангин – антиаритмический препарат, Кардиомагнил – антиагрегантный. Первый приводит в норму частоту сердечных сокращений, второй – нормализует кровообращение в миокарде.
Оба препарата важны в кардиологии. Панангин чаще применяется при сердечной недостаточности, аритмиях, но только в сочетании с другими лекарствами. Кардиомагнил же при многих нарушениях является средством первостепенной важности и применяется в монотерапии.
В отдельных случаях Кардиомагнил и Панангин могут дополнять действие друг друга, как при стенокардии и инфаркте. В любом случае лечение проводится под контролем врача.
Панангин и Кардиомагнил — можно ли принимать вместе?
Многих людей интересует вопрос, можно ли одновременно принимать препараты Кардиомагнил и Панангин? В небольших дозах допускается совместный прием препаратов, Кардиомагнил предотвратит тромбообразования, а Панангин восполнит баланс ионов. При правильном совместном приеме медикаментов значительно снизится риск повторных инфарктов миокарда, тромбоз сосудов, а также других сердечных патологий. Пить Кадиомагнил и Панангин необходимо согласно инструкции лечащего врача, во избежание развития побочных явлений.
Кардиомагнил: показания и рекомендации специалистов
Сравнивать это лекарство с предыдущими не совсем правильно, поскольку его химический состав совпадает с составом Панангина или Аспаркама лишь по 1 пункту: присутствие среди основных компонентов гидроксида магния. На одну таблетку может приходиться 15,2 или 30,39 мг этого вещества, в зависимости от дозировки производителя. Минимальная цифра приблизительно равна количеству магния в Панангине. Дополнительное активное вещество Кардиомагнила – ацетилсалициловая кислота, известная большинству как Аспирин. Дозировка – 75/150 мг соответственно.
Главная задача препарата заключается не в восполнении дефицита микроэлементов, а в разжижении крови, устранении воспалительного процесса, снятии болевого ощущения. Магний играет роль защитной оболочки, которая не дает ацетилсалициловой кислоте разрушать слизистую пищеварительного тракта. На ее биодоступность магний влияния не оказывает.
Сходства составов Панангина и Кардиомагнила
Кардиомагнил назначают для терапии сосудов. Действующие ингредиенты — гидроксид магния и аспирин. Лекарство улучшает кровообращение и устраняет тромбоз.
Препарат проявляет эффективное воздействие при ишемии, сосудистой недостаточности, кровоизлеяниях в головной мозг, варикозе. Средство защищает оболочку желудка от негативного действия кислоты.
Показания к применению данного лекарственного средства:
Кардиомагнил лечит болезни сердца, предотвращает развитие инфаркта миокарда, тромбоэмболии. Препарат противопоказан при заболеваниях пищеварительной системы, астме, непереносимости компонентов средства, при плохой свертываемости крови, детям, беременным и кормящим женщинам.
Кардиомагнил обладает также противовоспалительными и обезболивающими свойствами, понижает температуру. Препарат принимают 1-2 месяца, потом делают перерыв, затем продолжают лечение. Кардиомагнил производят в таблетках.
Панангин включает в состав действующие ингредиенты — калий и магний, они стабилизируют работу сердца.
Лекарство рекомендуют для устранения ишемии, сосудистой дистонии. Средство назначают также для устранения судорог мышц, для улучшения работы сердечной мышцы.
Активный компонент аспарагинат магния, как эндогенное вещество, является переносчиком ионов калия и магния, обладает выраженным аффинитетом к клеткам, его соли подвергаются диссоциации лишь незначительно. В результате ионы проникают во внутриклеточное пространство. Панангин улучшает метаболизм сердечной мышцы.
Показания к применению Панангина:
Противопоказания к применению препарата:
Побочные реакции: тошнота, рвота, тяжесть в животе. Панангин выпускают в форме таблеток и раствора для уколов. Таблетки пьют 3 раза в сутки после еды по 1-2 шт.



Риски и побочные эффекты кардиомагнила
У кардиомагнила есть и недостатки. Чувствительные люди реагируют на него раздражением, изжогой и редко – кровотечением из слизистой оболочки желудка и кишечника. Если употребить высокие дозы кардиомагнила, риск серьезного кровотечения возрастает.
В редких случаях может возникнуть железодефицитная анемия, потому что железо, связанное кровью, теряется при кровотечении в желудке. Если вы регулярно принимаете кардиомагнил без совета врача, рекомендуется обязательно обратиться к нему для обсуждения возможных рисков.
Долгосрочное применение кардиомагнила может привести к следующим побочным эффектам:
Однако эти побочные эффекты исчезают, когда доза уменьшается. Изредка отмечались аллергические реакции в виде кожных высыпаний или возникновения астмы.
Отличия Панангина от Кардиомагнила
Оба медикамента — для терапии сердца, но у них различный состав. Оба содержат магний. Поэтому лекарства имеют разное действие. Панангин содержит большое количество магния, необходимого для сердца.
Негативные реакции у обоих лекарственных средств одинаковые: тошнота, рвотные позывы, диарея, метеоризм. Кардиомагнил устраняет тромбоз, а Панангин используется для улучшения функций сердца. Медикаменты могут назначаться в составе комплексной терапии совместно. Какой медикамент лучше, выбирает лечащий врач.
Отличия
На этом сходство действия на организм Панангина и Кардиомагнила заканчивается.
Калий, входящий в состав Панангина участвует в механизмах:
Калий и магний, в составе Панангина являются синергистами, то есть усиливают и дополняют функции друг друга.
В состав Кардиомагнила введена ацетилсалициловая кислота, обладающая:
Но вместе с тем присутствие аспирина в Кардиомагниле может вызвать и отрицательное влияние на организм, вызвав:
Иногда, в некоторых ситуациях врачи назначают вместе с Кардиомагнилом принимать препарат Панангин или пить Кардиомагнил с Панангином поочерёдно.
Условия отпуска из аптек
Оба лекарственных средства в аптеках отпускают без рецепта.
Цена препарата Панангин в аптеках составляет:
Стоимость препарата Кардиомагнил (таблетки) в аптеках составляет:
Аспаркам: общие характеристики препарата
По сути, представляет собой просто тандем ионов калия и магния, находящихся в 1 таблетке в равных долях – по 175 мкг каждого. Принадлежит к группе минералосодержащих препаратов и может быть назначен не только для лечения, но и для профилактики сердечно-сосудистых заболеваний. В частности, у спортсменов, нуждающихся в повышенной дозе калия и магния. Оказывает влияние на обменные процессы и уменьшает выраженность аритмии. Препарат продается упаковками по 50 таблеток, стоимость упаковки находится в пределах 50-80 руб.
Врачи отмечают, что одновременное употребление Аспаркама с диуретиками, задерживающими в организме калий, не рекомендовано из-за вероятности развития гиперкалиемии. Также препарат делает менее выраженным эффект от приема сердечных гликозидов.
Отзывы врачей о Панангине и Кардиомагниле
Виктор Терентьевич, онколог
Кардиомагнил в клинической практике применяется для предотвращения онкологических болезней органов ЖКТ. Это объясняется тем, что лекарство способно устранять в клетках свободные радикалы.
Таисия Сергеевна, врач-кардиолог
Оба препарата назначают при лечении болезней сердца, для предупреждения инфаркта миокарда и тромбоэмболии. Панангин является более безопасным средством, т.к. имеет меньшее число побочных реакций, чем Кардиомагнил. Но длительное лечение повышает риск гиперкалиемии. Эти медикаменты применяют для лечения сосудистых патологий только по назначению врача.
Вера Николаевна, терапевт
Данные фармацевтические средства назначают вместе лишь в маленьких дозах. Превышение дозы ведет к возникновению побочных реакций: кровотечению, боли в животе, сонливости. При лечении надо строго соблюдать дозировки, назначенные врачом.
Михаил Николаевич, невролог
В практике лечения больных часто назначаются данные лекарственные средства для нормализации кровообращения головного мозга. Они снабжают ткани мозга кислородом и глюкозой и способствуют улучшению состояния пациентов.
Интернет журнал о выборе лучших товаров и услуг
Эксперт: Залман Ривлин
| Панангин | |
| Преимущества | Недостатки |
| Плавное восстановление баланса минералов | Много противопоказаний |
| Широкая область использования в кардиологии и неврологии | Не назначается в 1 триместре вынашивания плода |
| Низкая вероятность гиперкальциемии | |
| Кардиомагнил | |
| Преимущества | Недостатки |
| Наличие в составе магния гидроксида снижает негативное действие АСК на ЖКТ | Нельзя назначать при беременности в 1 и 3 триместры |
| Много показаний для предупреждения болезней и лечения в кардиологии | Повышает риск кровотечений |
| Выраженное антиагрегационное действие | Побочные симптомы со стороны ЖКТ |
Антиаритмическое средство с калием и магнием Панангин выпускается в таблетированной форме и в виде концентрата для инъекций компанией Гедеон Рихтер в Венгрии.
Применение средства в кардиологии обусловлено тем, что ионы входящих в составе веществ обеспечивают нормальную сократительную функцию сердца. Их оптимальное поступление в организм способно предупредить некоторые болезни ССС, а дефицит спровоцировать их.
Недостаток магния и калия грозит возникновением АГ, атеросклероза, нарушением метаболических процессов в сердечной мышце. Употребление Панангина в рекомендуемой дозировке приводит давление и ритм сердца в норму, предупреждая патологические процессы в сосудах.
Применяется как вспомогательное лекарство при терапии болезней ССС. Как самостоятельное средство может применяться при особенностях диеты, когда с пищей поступает недостаточное количество магния и кальция.
Исследования и эффективность
Панангин успешно применяется для терапии и профилактики сердечно-сосудистых заболеваний. Интересно то, что организм берет из препарата столько кальция, сколько ему недостает, что практически полностью исключает вероятность развития гиперкальциемии.
Исследования показывают, что Панангин хорошо переносится пациентами, вызывая побочные реакции в крайне редких случаях. Он рекомендован в комбинированном лечении больных с заболеваниями ССС.
Прием средства положительно сказывается на качестве жизни пациентов. На фоне его применения отмечается снижение числа жалоб. У больных приходит в норму часто сердечных сокращений.
Калий и магний являются ключевыми катионами, что определяют активность ферментов и мембранный потенциал. Применение препаратов с их содержанием позволяет предупредить приступы ишемии, повысить качество жизни больных и предупредить патологии ССС.
Побочные симптомы
Вероятными нежелательными симптомами выделяют жжение в области поджелудочной железы, рвоту, тошноту, диарею, симптомы гиперкалиемии и гиперкальциемии. Последние появляются в парестезии, покраснении кожи, снижении рефлексов, судорогах, нарушении дыхания.
При возникновении неприятных симптомов нужно сразу обратиться к врачу для симптоматического лечения и коррекции схемы лечения. Может потребоваться отмена средства.
Дозировка
Панангин применяется после еды, чтобы кислая среда желудочного сока не сказывалась на терапевтической эффективности препарата. Перед применением обязательно нужна консультация врача, который подбирает режим дозирования и длительность курса.
Стандартная дневная дозировка – 1-2 таблетки 3 раза. Максимальная – 3 таблетки 3 раза.
Кому подходит
Панангин не применяется как самостоятельное средство в лечении патологий сердца и сосудов. Он является вспомогательным препаратом при хронических болезнях ССС, нарушении ЧСС, во время приема сердечных гликозидов, при дефиците кальция и магния.
Описание средства Кардиомагнил
Препарат на основе ацетилсалициловой кислоты (АСК) и магния гидроксида Кардиомагнил выпускается в виде таблеток компанией Такеда Фармасьютикалс в РФ. Это антиагрегантный препарат, который применяется в профилактических целях, когда есть факторы в развитии патологий ССС.
Кардиомагнил снижает тромбообразование. Его действие обусловлено способностью ацетилсалициловой кислоты угнетать фермент ЦОГ-1, что ведет к блокировке тромбоксина А2 и подавлению образования тромбов.
Вещество также является жаропонижающим и противовоспалительным. Сама по себе ацетилсалициловая кислота пагубно влияет на слизистую желудка, как и другие нестероидные противовоспалительные средства, но в составе имеется гидроокись магния, который защищает орган от неблагоприятного воздействия.
Побочные эффекты
Возможные побочные симптомы от употребления Кардиомагнила:
Стоимость и аналоги
| Средство | Стоимость | Аналоги |
| Панангин | Таблетки №60 – от 330 рублейАмпулы 10 мл №5 – от 160 рублей | АспаркамАспаркадКардиоаргинин-Здоровье |
| Кардиомагнил | Таблетки №100 – от 190 рублей | МагникорКормагнилКомби-АскАспимаг |
Какой препарат лучше
Панангин и Кардиомагнил объединяют только некоторые показания к применению. Это разные по составу и свойствам средства, которые не являются взаимозаменяемыми. Кардиомагнил назначается при риске заболеваний, связанных с образованием тромбов. Панангин применяется для улучшения состояния ССС за счет восполнения дефицита кальция и магния.
Панангин – антиаритмический препарат, Кардиомагнил – антиагрегантный. Первый приводит в норму частоту сердечных сокращений, второй – нормализует кровообращение в миокарде.
Оба препарата важны в кардиологии. Панангин чаще применяется при сердечной недостаточности, аритмиях, но только в сочетании с другими лекарствами. Кардиомагнил же при многих нарушениях является средством первостепенной важности и применяется в монотерапии.
В отдельных случаях Кардиомагнил и Панангин могут дополнять действие друг друга, как при стенокардии и инфаркте. В любом случае лечение проводится под контролем врача.
Показания к применению
Оба препарата показаны для комплексного лечения сердечно-сосудистых патологий, но существуют некоторые различия в показаниях к применению.
Показания к использованию Аспаркама:
Часто Аспаркам прописывают людям, которые плохо переносят терапию с помощью кардиотонических и антиаритмических лекарств.
Показания к использованию Панангина:
Можно с уверенностью утверждать, что Панангин отличается от Аспаркама более широким спектром действия.
Инструкция
В инструкции по применению обоих лекарственных препаратов указана одна схема лечения. И то, и другое средство следует принимать по 1 таблетке один раз в день, рекомендуется делать это во время приема пищи или сразу после трапезы. Длительность курса составляет 1 месяц. После этого следует сделать перерыв в 30 дней, затем повторить курс.
Совместимость Кардиомагнила и алкоголя
Препарат хорошо снимает сосудистый спазм, вследствие чего боль проходит, самочувствие улучшается. Насколько это опасно для здоровья? Для этого ознакомимся с составом этого препарата.
Активными элементами кардиомагнила являются ацетилсалициловая кислота и гидроксид магния. Прием рекомендован при заболеваниях сердца и сосудов. Ацетилсалициловая кислота способствует разжижению крови, препятствуя формированию тромбов. Это предупреждает появление инфаркта миокарда. Уже через 15 минут после попадания в кровь, салицилаты препятствуют склеиванию тромбоцитов и дальнейшему возникновению тромбов. Минусом является раздражающее действие этого активного вещества на слизистую желудка. Поэтому действие второго компонента — гидроксида магния направлено на смягчение этого агрессивного воздействия. К тому же магний участвует в синтезе белков и формировании костной ткани. Он снижает раздражительность, благотворно влияет на нервную систему.
Прием Кардиомагнила поле алкоголя чрезвычайно опасен. Эти вещества и по отдельности оказывают раздражающее действие на желудок, а их смесь увеличивает это отрицательное влияние. Совместный прием этих веществ может спровоцировать возникновение язв или эрозий. Особенно это небезопасно в случае заболеваний печени и желудочно-кишечного тракта. Вследствие могут возникнуть сбои в работе органов, вплоть до возникновения онкологических заболеваний.
Прием кардиомагнила в состоянии алкогольного опьянения может спровоцировать инсульт. Для этого достаточно приема всего одной единственной таблетки. Кардиомагнил и алкоголь несовместимы. Принятие его с целью устранения похмельного синдрома также опасно. Это сопряжено с тем, что у человека в крови еще имеется алкоголь. Это может быть чревато инсультом.
Что же лучше
Какое же средство все-таки лучше? Большинство специалистов считают, что Панангин заслуживает большего доверия, но это мнение не подтверждено клиническими испытаниями, то есть не доказана лучшая эффективность Панангина на практике. И тот, и другой препарат хорош в своем действии, оба средства имеют идентичный состав.
Почему же большинство специалистов отдает предпочтение Панангину? Дело заключается в доверии к венгерской кампании и проверкам качества, используемым в стране. Но по мнению многих пациентов, попробовавших лечение Панангином, эффекта они так и не дождались.
Мнение потребителей
Выяснять, что лучше – Панангин или Кардиомагнил, либо сравнивать последний с Аспаркамом, по мнению врачей, нет смысла. Они преследуют разные цели и абсолютно не взаимозаменяемы. Если же изучить отзывы на Панангин, Аспаркам и Кардиомагнил в целом, можно заметить, что рейтинги препаратов находятся примерно на одном уровне.
Анна: Аспаркам пила для восстановления организма после стресса, который привел к нарушению кровообращения. Обычные недорогие таблетки, работающие четко по инструкции. В следующий раз, когда потребовалось решать ту же проблему, купила Панангин – провизор в аптеке подсказала как замену Аспаркаму. Он пошел лучше из-за присутствия оболочки вокруг таблетки: это снижает степень раздражения стенок желудка. В остальном они оказались абсолютно идентичны, мне нет необходимости переплачивать за Панангин. Однако лицам с гастритом и иными проблемами ЖКТ советую взять его.
Ирина: Врач прописала Кардиомагнил для лечения варикоза и профилактики образования тромбов. Курс приема длился 30 дней. За этот период давление у меня держалось в пределах нормы, хотя обычно несколько раз в месяц прыгало вверх. Среди основных недостатков отмечу влияние на желудок – пробудил мой спящий хронический гастрит, даже несмотря на то, что я принимала таблетки после еды. Курс, если врач назначит, повторю, но рекомендовать препарат для самостоятельного приема не буду. Много побочек и высокая цена.
Вера: По настоянию врача начала пить Кардиомагнил на последнем триместре беременности, чтобы снизить вероятность прогрессирования варикоза. На второй неделе приема опасения (возникшие при прочтении инструкции) оправдались – препарат усиливал тонус матки и вызвал преждевременные роды. Повторно принимать его я отказалась, врач заменила мне его Магникором. За 4 недели терапии побочных реакций не выявила.
Следует еще раз подчеркнуть: разноплановость отзывов подтверждает мнение специалистов о том, что важную роль в определении эффективности и безопасности средства играет индивидуальная реакция организма. Не занимайтесь самостоятельным подбором лекарств и не покупайте аналоги выписанных врачом средств без предварительной консультации.


