можно ли принимать лактулозу при панкреатите
Современные проблемы комплексной терапии запоров
Запор — это уменьшение частоты стула и затруднения при дефекации, как правило, на двое суток и более, что может привести к болям, чувству дискомфорта в животе, последующей обструкции просвета кишки и, изредка, перфорации.
Запор — это уменьшение частоты стула и затруднения при дефекации, как правило, на двое суток и более, что может привести к болям, чувству дискомфорта в животе, последующей обструкции просвета кишки и, изредка, перфорации. Под термином «запор» понимают стойкое или интермиттирующее нарушение функции толстой кишки с урежением стула менее трех раз в неделю и с вынужденным натуживанием, занимающим более 25% времени дефекации. Запор — частая и обычно субъективная жалоба. Предрасполагающие факторы включают гиподинамию, рафинированную, легко усвояемую пищу, неадекватное определение времени для дефекации. Согласно статистическим данным, запорами страдает 30–50% взрослого населения. Они лидируют в числе причин обращения к терапевтам и гастроэнтерологам.
Рабочая классификация запоров
А. Функциональный запор («привычный»):
Запоры подразделяют на острые, возникшие менее трех месяцев назад, и хронические, продолжающиеся более длительно.
Клиника и диагностика
Частота дефекаций может быть различной: от одного раза в 2–3 дня до одного раза в неделю и реже. Кал обычно уплотнен, сухой, имеет вид шариков или комков, напоминает овечий; может быть бобовидным, лентовидным, шнурообразным. Больных могут беспокоить боли и чувство распирания в животе; облегчение наступает после дефекации или отхождения газов. Может снижаться аппетит, появляются отрыжка воздухом, дурной вкус во рту. Нередко снижается трудоспособность, возникают головные боли, миалгии, нервозность, подавленное настроение, нарушается сон. Упорные запоры могут сопровождаться изменениями кожи. Она становится бледной, желтоватой, дряблой, теряет эластичность.
Следует уточнить давность запоров. Острые запоры часто бывают «ситуационными». Например, запоры у туристов, при употреблении рафинированных продуктов, лекарств, обусловленные эмоциональными факторами. Они могут быть связаны с обострением хронических заболеваний верхних отделов пищеварительного тракта (язвенная болезнь) или аноректальной области (тромбоз геморроидальных узлов, анальная трещина).
Сбор анамнеза оказывает помощь в дифференциации запоров с нарушениями транзита и эвакуации. В пользу первого будут свидетельствовать урежение дефекаций и метеоризм. Расстройства акта дефекаций можно предположить при появлении ощущения препятствия или неполного опорожнения прямой кишки, необходимости ручного пособия.
Проводится клинический осмотр больного, желательны пальцевое исследование прямой кишки, ректороманоскопия, ирригоскопия. При хронических запорах нужно сделать акцент на поиске сопутствующих нейроэндокринных расстройств, психических нарушений, коллагенозов, патологии обмена веществ. Нужно уточнить, принимает ли больной лекарственные препараты и какие.
Например, при диабетической автономной нейропатии запоры имеют место у 60% больных, при феохромоцитоме они встречаются не чаще чем у 15%. Сульфат бария может привести к запору у лиц, предрасположенных к ним, после однократного приема, а антидепрессанты — только при длительном применении.
Если у больного отмечается ухудшение состояния с нарастанием запоров, потеря веса, анемия, необходимо исключить опухоль головного мозга сколько с ней живут без операции» rel=»dofollow»>опухоль толстой кишки или внутренних органов. Диагностическая программа дополняется колоноскопией с прицельной биопсией и УЗИ органов брюшной полости и малого таза.
Необходимо в ходе первого этапа диагностического поиска исключить опухолевое и воспалительное заболевание, выявить эндокринную и психическую патологию, определить мегаколон и мегаректум. Эти заболевания требуют принципиально иного лечения и могут быть диагностированы при осмотре, проведении колоно- или ирригоскопии.
После их исключения больным может быть предложена пробная терапия, включающая пищевые волокна, корректоры моторики, регуляцию позывов на дефекацию. Положительный ответ на лечение позволяет прекратить диагностику и осуществлять поддерживающую терапию. Углубленному обследованию подлежат больные с рефрактерными запорами. Критерием неэффективности лечения является отсутствие положительной динамики при использовании пищевых волокон. В этих случаях потребуются исследование кишечного транзита, сфинктерометрия, электромиография.
Лечение
Лечение запоров является довольно трудной задачей. Непрекращающиеся попытки разработать эффективную пролонгированную схему терапии пока не дали результата. Очевидно, механизмом, частично объясняющим этот факт, и фактором, на который сложнее всего повлиять, является психосоциальная среда.
Больным рекомендуется увеличить потребление изделий из муки грубого помола, свежих и сушеных фруктов, овощей, принимать больше жидкости. Пациенты должны отказаться от приема растительных слабительных и высоких очистительных клизм. Допустимы микроклизмы объемом до 200 мл ежедневно по утрам с целью выработки позыва на дефекацию.
Лекарственная терапия назначается с учетом преобладания тех или иных симптомов. Препараты разных групп могут использоваться постоянно или по необходимости, в последнем случае это рекомендуется больным с периодически возникающими симптомами. У рефрактерных к лечению больных сочетают препараты с различным механизмом действия.
Специальное лечение включает устранение обструкции кишки (каловые камни, опухоль), отказ от применения препаратов, тормозящих перистальтику (антациды, содержащие алюминий и кальций, опиаты).
Клетчатка (пищевые волокна) (20–30 г/сут) хорошо помогает при хроническом запоре, однако действует только через несколько недель и может вызывать метеоризм. Пищевые волокна (ПВ) — это продукты растительного происхождения, содержащие неферментируемые вещества полисахаридной природы — целлюлозу, гемицеллюлозу, лигнин. Они регулируют консистенцию стула, увеличивают его массу и ускоряют продвижение содержимого. ПВ связывают жирные кислоты (естественные слабительные), доставляя их в толстую кишку.
Лица, страдающие запорами, имеют недостаточное потребление клетчатки либо повышенную потребность в ПВ. Чтобы восполнить суточную потребность в ПВ, нужно съесть до 1,5 кг хлеба из муки грубого помола, капусты и яблок, что для современного человека является малореальным.
К ПВ относят пшеничные отруби, микрокристаллическую целлюлозу (МКЦ), агар-агар, ламинарид, льняное семя. Пшеничные отруби добавляют в пищу, а семя подорожника размешивают с водой и принимают 2–4 раза в сутки. Обычно рекомендуется начать прием отрубей от 3 до 6 столовых ложек в сутки с едой, обдав их кипятком. Количество жидкости увеличивают до 2–3 л в день.
Пшеничные отруби не сразу оказывают свое действие, латентный период может составлять 5–7 дней. Это время, необходимое для поступления принятых внутрь отрубей в ампулу прямой кишки и готовности к дефекации.
Если эффект не достигнут, возможно применение МКЦ в дозе 4–9 г в сутки или препарата из семян подорожника Мукофальк (10–30 г в сутки). Последний сильнее удерживает жидкость, не дает интенсивного газообразования, лучше переносится больными. Пищевые волокна можно комбинировать. Однако их применение лимитируется, если больной не способен к увеличению потребления жидкости, что чревато развитием обструкции.
Слабительные назначают при неэффективности клетчатки. Длительное использование их нежелательно. При болях в животе неясного происхождения, кишечной непроходимости слабительные противопоказаны.
Растительное происхождение слабительных этой группы нередко определяет их выбор больными для самолечения. Входят они и в состав многих фиточаев. Однако применение их должно быть вынужденной мерой, когда иные способы нормализации функции кишечника исчерпаны. По мере увеличения длительности их использования эффективность лечения снижается, а шансы нормализовать работу кишки уменьшаются.
Большинство больных, принимающих стимулирующие слабительные, отмечают усиление болей в животе. Так, антрахиноны сенны осуществляют свое действие через повреждение эпителиальных клеток, что ведет к нарушению абсорбции, секреции и моторики. Наблюдается меланоз слизистой, а у трети больных формируется «инертная» толстая кишка. Больные с меланозом имеют повышенный риск развития карциномы. Тем не менее кратковременный прием может быть признан безопасным. По «силе» растительные препараты можно расположить так: алоэ ® сенна ® крушина ® ревень. В определенной мере сказанное относится и к бисакодилу, и к пикосульфату натрия. Однако действие пикосульфата натрия мягче. Данные препараты нужно использовать 1 раз в 3–4 дня в минимально эффективной дозе, что позволит более длительно сохранить чувствительность к ним и избежать негативных последствий.
Раствор полиэтиленгликоля с сульфатами и другими солями применяют для быстрого очищения толстой кишки при подготовке к эндоскопии или операции. Раствор принимают внутрь, 4–6 л в течение 3–4 ч.
Когда в клинике преобладают жалобы на вздутие и метеоризм, показано назначение препаратов, механизм действия которых основан на снижении поверхностного натяжения пузырьков газа, что обеспечивает резорбцию и свободное выделение газов. Одним из таких препаратов является Эспумизан (действующее вещество — симетикон). В пищеварительном тракте он не абсорбируется и выводится из организма в неизмененном виде. Снижая поверхностное натяжение на границе раздела фаз, симетикон затрудняет образование и способствует разрушению газовых пузырьков в питательной взвеси и слизи желудочно-кишечного тракта (ЖКТ). Высвобождаемые при этом газы могут поглощаться стенками кишечника или выводиться благодаря перистальтике. При метеоризме назначают по 2 капсулы симетикона 3–5 раз в сутки.
Выделяют 4 поколения ПБ. К I поколению относят монокомпонентные препараты (Колибактерин, Бифидумбактерин, Лактобактерин), содержащие один штамм бактерий. Препараты II поколения (Бактисубтил, Биоспорин и Споробактерин) основаны на неспецифических для человека микроорганизмах и являются самоэлиминирующимися антагонистами. Они могут применяться для лечения тяжелых форм дисбиозов, но обязательно в сочетании с бифидо- и лактосодержащими ПБ, необходимыми для нормализации микробиоценоза кишечника. Препараты III поколения включают поликомпонентные ПБ, содержащие несколько симбиотических штаммов бактерий одного вида (Ацилакт, Аципол) или разных (Линекс, Бифиформ) видов, усиливающих действие друг друга. Особенно преимущества препаратов III поколения проявляются у больных с декомпенсированным дисбиозом кишечника. К IV поколению относятся препараты иммобилизованных на сорбенте бифидосодержащих ПБ (Бифидумбактерин форте, Пробифор). Сорбированные бифидобактерии эффективно колонизируют слизистую оболочку кишечника, оказывая более выраженное протективное действие, чем несорбированные аналоги.
Одним из наиболее часто назначаемых пробиотиков в России является Линекс. Это комбинированный препарат, содержащий компоненты естественной микрофлоры из разных отделов кишечника. Применяется для профилактики и лечения дисбиоза кишечника, в т. ч. при дисбиозе в результате лечения антибиотиками, диарее, запорах, метеоризме, тошноте, рвоте, срыгивании, болях в животе.
Линекс Био — биологически активная добавка, источник пробиотических микроорганизмов, инулина и олигофруктозы. Соединяет в себе свойства про- и пребиотических средств. Применяется для профилактики развития дисбиоза кишечника у здоровых людей.
Сбалансированность состава Линекса прежде всего подтверждается тем, что его компоненты позволяют обеспечить нормализацию функций всех отделов кишечника — от тонкой кишки до прямой (энтерококки преимущественно заселяют тонкую кишку, лактобактерии — нижние ее отделы и толстую кишку, бифидобактерии — толстую кишку).
Входящие в состав Линекса бифидобактерии, лактобациллы и нетоксигенный молочнокислый энтерококк поддерживают и регулируют физиологическое равновесие кишечной микрофлоры и обеспечивают функции кишечника, включая двигательную, преимущественно посредством продукции органических кислот и снижения рН кишечного содержимого. Энтерококки, в частности, осуществляют метаболизм бродильного типа, ферментируют углеводы с образованием молочной кислоты и также снижают рН в кишечнике до 4,2–4,6. Компоненты Линекса участвуют также в метаболизме желчных киcлот (в образовании стеркобилина, копростерина, дезоксихолевой и литохолевой киcлот, реабсорбции желчных киcлот). Как давно известно, нормальное количество и свойства желчи обладают явным антиобстипационным действием.
Эффективность пробиотиков, содержащих лакто- и бифидобактерии, таких как Линекс, продемонстрирована при синдроме раздраженной толстой кишки (СРК) с запорами. Лечение приводило к уменьшению болевого синдрома и метеоризма, улучшению качества жизни пациентов [Бельмер С. В., 2004]. В клиническом исследовании 4-недельная терапия комбинацией пробиотиков, сходной по составу с Линексом (Bifidobacterium, Lactobacillus и Enterococcus), обусловливала достоверное улучшение симптомов, особенно абдоминальной боли и характера стула, у 74,3% пациентов [Fan Y., Chen S., Yu Y. et al., 2006]; после прекращения лечения стабильный эффект сохранялся в течение 2 недель наблюдения. В другом рандомизированном исследовании применение аналогичной комбинации позволяло продлить ремиссию у больных с СРК на фоне запоров: обострение наблюдалось лишь у 15% получавших пробиотики, в то время как в группе плацебо — в 100% случаев [Ивашкин В. Т., Лапина Т. Л., 2003].
Механизм действия Линекса при запорах на фоне СРК остается до конца неясным. Предполагают, что он также может быть связан с его благоприятным влиянием на газообразование в кишечнике вследствие угнетения роста газопродуцирующей микрофлоры.
Длительность терапии Линексом зависит от причины запора. При применении препарата в рекомендуемых дозах побочное действие не отмечено. Противопоказания — повышенная чувствительность к компонентам препарата или молочным продуктам. Применение Линекса не противопоказано при беременности и в период лактации.
Для сохранения жизнеспособности компонентов препарата не рекомендуется запивать Линекс горячими напитками. В период применения Линекса следует воздерживаться от употребления алкоголя.
Корректоры моторики толстой кишки
К этой группе лекарственных препаратов относят избирательные спазмолитики и прокинетики. У больных с синдромом спастических запоров есть основания ожидать успеха от лечения спазмолитическими препаратами (Метеоспазмил, Дицетел, Спазмомен, Дюспаталин, Бускопан), тогда как прокинетики (цизаприд, домперидон) должны применяться у больных с атоническим запором.
Устраняют болевой синдром в животе спазмолитики, регулирующие, а не парализующие моторику кишечника. Одним из них является мебеверин (Дюспаталин). Препарат оказывает действие за счет уменьшения проницаемости гладкомышечных клеток кишечника для Na+. Назначается по 2 таблетки или 1 капсуле (200 мг) 2 раза в день или по 1 таблетке (135 мг) 3 раза в день за 20 мин до еды.
Пинаверия бромид (Дицетел) оказывает спазмолитическое действие за счет блокады поступления Са2+ через кальциевые каналы в гладкомышечные клетки кишечника. Назначается по 1 таблетке (50 мг) 3–4 раза в день во время еды.
Отилония бромид (Спазмомен) оказывает спазмолитический эффект в результате нарушения процесса мобилизации Са2+ из интрацеллюлярного и экстрацеллюлярного пространства гладкомышечных клеток кишечника без влияния на рецепторы клеточной мембраны. Назначается по 1–2 таблетки (20–40 мг) 2–3 раза в день перед едой.
Цизаприд (Координакс) — агонист 5-НТ4-серотониновых рецепторов — способствует выделению ацетилхолина в кишечных нервных ганглиях. Препарат ускоряет транзит по толстой кишке, стимулирует толстокишечную моторику, уменьшает порог чувствительности прямой кишки к дефекации. Однако дозы менее 30 мг в сутки не оказывают заметного воздействия. Из-за риска нарушений сердечного ритма его не следует применять у пожилых пациентов.
В последние годы появились новые препараты, селективно воздействующие на 5-НТ4-рецепторы, в частности, прукалоприд.
В целом, перспективной группой лекарственных препаратов для купирования симптомов запора признаются серотонинергические. Серотонин оказывает выраженное влияние на моторику кишечника посредством активации рецепторов, находящихся на эффекторных клетках и в нервных окончаниях. 5-НТ3- и 5-НТ4-рецепторы играют ведущую роль в ноцицепции посредством модулирования афферентной стороны висцеральных рефлексов. Стимуляция этих рецепторов приводит к выбросу ацетилхолина и субстанции Р, которые являются трансмиттерами гастроинтестинальной чувствительности. К антагонистам 5-НТ3-рецепторов относятся ингибиторы моторики (применяющиеся при синдроме раздраженного кишечника), тогда как препараты, активирующие 5-HТ4-рецепторы, оказывают стимулирующее действие на перистальтику. В настоящее время из препаратов этой группы доступен частичный агонист 5-НТ4-рецепторов тегасерод.
Методика биологической обратной связи (biofeedback)
Дифференцированная терапия
При алиментарном запоре необходимо увеличить физическую нагрузку и добиться рационального питания, в более сложных случаях использовать пищевые волокна и бактериальные препараты (Линекс). У больных с нарушениями функции желчного пузыря назначение фитосбора из мяты перечной, ромашки, бессмертника, пижмы повысит эффективность лечения.
При выраженном запоре на фоне приема опиатов эффективны осмотически активные средства (лактулоза, растворы полиэтиленгликоля) и смягчающие слабительные, вводимые внутрь или ректально (докузат натрия), или минеральное масло.
Труднее поддается терапии запор после холецистэктомии. Эти больные, а в равной мере и пациенты с сахарным диабетом лучше реагируют на прием Форлакса. При атоническом или медленнотранзитном запорах применяют наряду с пищевыми волокнами или осмотическими слабительными цизаприд (Координакс). При «обструкции выхода» больной нуждается в дообследовании в условиях стационара, а также в пробном лечении БОС.
При длительном и многолетнем применении слабительных препаратов, содержащих антрахиноны, их отмена и перевод больных на пищевые волокна, осмотические слабительные часто бывает невозможными. В таких случаях применяют пикосульфат натрия 1 раз в 2–3 дня с увеличением промежутков между приемами и отменой. Перестройка деятельности кишечника может занять 3–6 месяцев. Если отмена стимулирующих слабительных невозможна, идут по пути уменьшения дозы и их чередования. При этом прием пищевых волокон целесообразно продолжать.
Пациенты с аномально удлиненным транзитом и нормальными параметрами тазового дна, рефрактерные к медикаментозной терапии, рассматриваются в качестве кандидатов для хирургического лечения.
Прогноз
Прогноз для жизни благоприятный. Течение болезни хроническое, рецидивирующее, медленно прогрессирующее. Запоры редко осложняются кровотечением, перфорацией, стриктурами, свищами, кишечной непроходимостью. Это определяет тактику наблюдения пациентов и отсутствие необходимости в частых колоноскопиях. Врач должен знакомить пациентов с особенностями прогноза болезни, что будет улучшать их психосоциальную адаптацию.
Вместе с тем нарушается трудоспособность больных. Как причина временной нетрудоспособности, в мире диагноз синдрома запоров выходит на второе-третье место после ОРЗ/ОРВИ. Качество жизни пациентов с синдромом запоров в отношении питания, сна, отдыха, сексуальной активности, семейного и социального положения снижается.
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
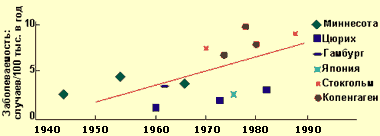 |
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва