после удаления кондилом можно
Уход за кожей и реабилитация после удаления папиллом
Для удаления папиллом в современной медицине успешно используют несколько методик физического воздействия, включая традиционную хирургию, радиоволновой метод, электрокоагуляцию и пр. Вне зависимости от выбранного способа правильный уход после удаления папилломы, особенно если отросток имел крупные размеры, поможет избежать осложнений, возникновения косметических дефектов (рубцов) и рецидива.
Получить многоуровневую профессиональную помощь – от диагностики до удаления патологических новообразований и консультаций по реабилитации – могут клиенты медицинского центра «МедБиоСпектр». Наши специалисты готовы принять вас в Москве, на м. Каширская, и в г. Раменское, на ул. Чугунова, 21-А.
Что делать после удаления папилломы: рекомендации врачей
Физическое воздействие неизбежно приводит к изменению состояния кожи на участке локализации папилломы. В этой области может возникнуть отек, покраснение, болезненные ощущения – эти явления считаются нормальными и проходят спустя 3-4 дня. Точную продолжительность восстановительного периода предсказать невозможно, поскольку это зависит от локализации, размера и количества новообразований, особенностей организма, качества ухода, использованного метода деструкции, квалификации врача.
Сколько заживает рана после удаления папилломы в среднем:
Полное заживление после удаления папиллом, включая полную регенерацию кожи и восстановление пигментации, может потребовать нескольких месяцев.
Основные правила ухода
Рана, остающаяся на месте удаленной папилломы, уже затянута корочкой, которая служит защитным экраном от инфицирования. После удаления папиллом нельзя:
Для ускорения заживления и улучшения регенерации тканей врачи клиник «МедБиоСпектр» в Москве на Каширке (тел. +7 (495) 231-26-13) и в г. Раменское рекомендуют использовать антисептические и эпителизирующие средства, подбор которых выполняется индивидуально.
Процесс заживления, восстановления и последствия удаления кондиломы
Инфекция ВПЧ (вирус папилломы человека), которая обычно и провоцирует появление кондиломы, является пожизненной и находится в крови. Поэтому ни один из способов удаления этого нароста не дает 100-процентной гарантии на полное избавление от болезни. Удаляется лишь ее внешнее проявление.
Вместе с тем, стоит заметить, что рецидивы кондилом не столь часты, поэтому лечиться стоит. Как свидетельствует практика, лишь в 30 процентах вероятен повтор этих наростов. Все зависит от состояния иммунной системы и индивидуальной способности организма противостоять инфекции.
Как проходит заживление и восстановление
После удаления кондилом заживление, как правило, проходит быстро. Но нужно учитывать и способ, которым они устранялись.
1. При криодеструкции на месте воздействия жидкого азота остается небольшая ранка. Она проходит самостоятельно на протяжении 1-2 недель.
2. В результате химического прижигания на теле часто возникают рубцы и при этом очень высок процент рецидива заболевания.
3. После диатермокоагуляции пациенты быстро восстанавливаются и могут начинать обычную половую жизнь уже спустя 2 недели. Однако сама операция является наиболее болезненной из всех.
4. Радиоволновая терапия неинвазивна и наименьшим образом вмешивается в структуру тканей, но имеет некоторые ограничения. Ее нельзя делать людям с вживленными аппаратами и функциональными элементами. Например, с кардиостимулятором и различными металлическими деталями.
5. Оптимальнее всего проходит заживление и восстановление после удаления кондиломы лазером. Луч не затрагивает соседние участки и не оставляет на теле шрамов, ран или рубцов. Имеет самый короткий реабилитационный период.
6. Медикаментозное воздействие в виде аппликации относится к наиболее длительным методикам лечения. Но вместе с тем имеет наименьший процент рецидивов.
Требуется ли дальнейшее лечение после удаления кондилом?
Да, требуется. Это связано с профилактикой повторных проявлений ВПЧ (вируса папилломы человека). Прежде всего, рекомендуется использовать препараты, стимулирующие защитные функции организма. Это поможет избежать рецидива.
Кроме того, после удаления кондилом необходимо придерживаться определенного режима и пользоваться специальными средствами:
• стараться избегать хронического переутомления;
• не допускать авитаминоза (принимать витаминные комплексы, свежие фрукты и овощи);
• использовать местные противовирусные препараты (мази, гели, спреи);
• остерегаться переохлаждения организма;
• пользоваться презервативами, поскольку имеется ряд вирусов ВПЧ с высоким риском осложнений – 35, 33, 31, 18 и 16;
• избегать эмоциональных стрессов.
Последствия удаления кондилом
Как уже отмечалось, самое серьезное последствие удаления кондилом – их повторное появление. Без профилактических мер это происходит обычно через 3 месяца. Но при применении специальных препаратов, которые наносятся местно, подобного можно избежать. Также вероятно кровотечение в местах травмирования при сексе с образованием бородавчатых наростов.
К числу наиболее частых последствий относятся:
Современные методы лечения остроконечных кондилом
Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из на
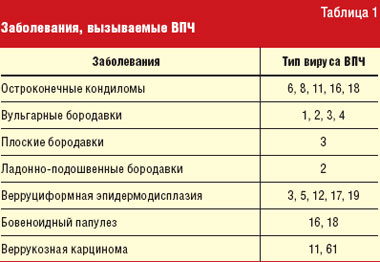
Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из наиболее распространенных заразных вирусных инфекций человека. ВПЧ представляет собой небольшой округлый двухспиральный ДНК-вирус диаметром от 50 до 55 нм. На сегодняшний день описано более 80 типов ВПЧ (табл. 1). Инфекции, вызываемые ВПЧ, высокоспецифичны для эпидермиса, так как ВПЧ обладает тропизмом к эпителиальным клеткам кожи и слизистых оболочек.
Остроконечные кондиломы отличает высокая контагиозность. Заражение происходит контактным путем, чаще всего половым. Вирус может длительное время сохраняться на инфицированных предметах. Входными воротами для вируса служат мелкие ссадины, трещины или потертости. Также вирус может распространяться путем аутоинокуляции. Несоблюдение личной гигиены, ношение тесного нижнего белья, мацерация складок у тучных людей, а также иммунодефицитные состояния способствуют развитию поражения на большой площади кожного покрова.
За последние 20 лет отмечается рост заболеваемости остроконечными кондиломами. В США остроконечные кондиломы (или генитальные бородавки) относятся к наиболее часто встречающимся заболеваниям, передающимся преимущественно половым путем. Заболеваемость остроконечными кондиломами превышает 106,5 случая на 100 тыс. населения США, что составляет около 0,1% всей популяции [1]. Пристальное внимание к этому заболеванию объясняется тем, что некоторые из типов ВПЧ, которые вызывают остроконечные кондиломы, могут приводить к малигнизации процесса. Наиболее потенциально опасными являются типы 16 и 18. Неслучайно важно своевременно диагностировать и лечить остроконечные кондиломы. Рецидив остроконечных кондилом не всегда связан с повторным заражением, а может быть вызван реактивацией вируса.
Клиническая картина. Инкубационный период продолжается от 3 нед до 6 мес и в среднем составляет около 2,8 мес. Мужчины и женщины одинаково подвержены этому заболеванию. Средний возраст заболевших колеблется от 22 до 25 лет.
Обычно остроконечные кондиломы локализуются на половых органах и в перианальной области. У ВИЧ-инфицированных пациентов остроконечные кондиломы могут локализоваться в необычных местах, например на лице, веках и ушных раковинах. У мужчин наиболее частая локализация — пенис, уретра, мошонка, перианальная, анальная и ректальная области [2]. Элементы сыпи имеют телесный цвет, могут быть представлены гладкими папулами размером с булавочную головку и на начальных этапах развития не всегда заметны на половом члене. Для их выявления проводят пробу с 5% уксусной кислотой. После обработки кожи окраска папул становится белесоватой. В дальнейшем папулы разрастаются и приобретают бородавчатую или нитевидную форму, напоминая цветную капусту или петушиный гребень. Как правило, остроконечные кондиломы множественные и располагаются группами.
У женщин клиническая картина остроконечных кондилом может быть разнообразной. Классические экзофитные поражения на наружных половых органах носят распространенный характер и легко выявляются при осмотре, однако могут быть и случайными находками при проведении кольпоскопии или ректороманоскопии. На малых половых губах и в преддверии влагалища кондиломы представляют собой влажные, бархатистые или множественные пальцеобразные разрастания и занимают значительную площадь. Кондиломы в цервикальном канале обнаруживаются у 20% женщин, инфицированных ВПЧ и с локализацией остроконечных кондилом на наружных половых органах. Локализация остроконечных кондилом на шейке матки или в цервикальном канале считается неблагоприятным фактором, так как может способствовать развитию рака шейки матки [3].
Даже при своевременном и рациональном лечении остроконечные кондиломы часто рецидивируют. Это связано с тем, что вирус длительное время может сохраняться в инактивированном состоянии во внешне здоровых участках кожи и слизистых оболочках.
Дифференциальный диагноз остроконечных кондилом проводится со вторичным сифилисом (широкие кондиломы), контагиозным моллюском, бовеноидным папулезом, блестящим лишаем, красным плоским лишаем, ангиокератомами, ангиофибромами на венечной борозде головки полового члена, фолликулитами, мягкой фибромой, волосяной кистой (табл. 2).
Диагностика остроконечных кондилом, как правило, клинически не представляет трудности. Дополнительно в некоторых случаях проводят пробу с 5% уксусной кислотой. Для этого смоченную раствором медицинскую салфетку располагают в зоне предполагаемой локализации остроконечных кондилом на 5–10 мин, после чего высыпания приобретают белесоватый оттенок [4].
При установлении диагноза остроконечных кондилом необходимо проводить обследование на сифилис и ВИЧ-инфекцию.
Проведение биопсии показано тем больным, у которых возникает подозрение на предраковые заболевания или плоскоклеточный рак. Удаление остроконечных кондилом не снижает риск развития рака шейки матки. Поэтому всем женщинам, у которых в анамнезе имелись сведения об остроконечных кондиломах, необходимо ежегодно проводить цитологическое исследование мазков с шейки матки с целью своевременного выявления онкологического процесса.
Лечение и профилактика
Использование презервативов снижает риск заражения половых партнеров. Полностью удалить ВПЧ невозможно — можно лишь удалить остроконечные кондиломы, облегчив состояние больного и снизив риск заражения полового партнера. Существует несколько методов лечения остроконечных кондилом. Все они имеют определенные недостатки.
Криодеструкция — один из наиболее часто применяемых методов лечения. Пораженную поверхность обрабатывают жидким азотом с помощью ватного тампона или распылителя. Обработку повторяют каждые 1–2 нед до полного удаления всех кондилом. Метод редко приводит к рубцеванию, отличается невысокой стоимостью. Криодеструкция может вызывать сильную боль. Не всегда можно одномоментно обработать всю пораженную поверхность. В некоторых случаях после криодеструкции может развиваться гиперпигментация или гипопигментация.
Диатермокоагуляция является болезненным методом лечения и оставляет после себя стойкие рубцы, поэтому применяется только для удаления одиночных кондилом.
Удаление лазером осуществляется с помощью углекислотного и неодимового ИАГ-лазеров (лазеров на иттрий-алюминиевом гранате). После удаления могут оставаться рубцы.
Медикаментозные методы лечения. Кондилин (подофиллотоксин) — 0,5% раствор во флаконах по 3,5 мл с аппликатором. Компонент Кондилина подофиллотоксин — наиболее активный в составе растительного экстракта подофиллина, при местном применении он приводит к некрозу и деструкции остроконечных кондилом. Преимущество данного метода лечения состоит в том, что больной может самостоятельно обрабатывать пораженные участки кожи в доступных местах. С помощью пластикового аппликатора препарат наносится на кондилому; постепенно смачиваются все кондиломы, но не более 50 штук за 1 раз (по площади не более 10 см2). Препарат нужно наносить с осторожностью, избегая здоровых участков кожи. Первый раз обработку проводит врач или медсестра, обучая пациента правильно наносить препарат. После обработки препарат должен высохнуть, чтобы не возникло раздражения окружающей кожи или ее изъязвления. Кондилин наносят 2 раза в день в течение 3 дней, а затем делают 4-дневный перерыв. Продолжительность лечения не должна превышать 5 нед. Противопоказанием для применения препарата являются беременность, лактация, детский возраст, применение других препаратов, содержащих подофиллин.
Солкодерм представляет собой смесь кислот: 65% азотной, 98% уксусной, а также молочной и щавелевой кислоты и нитрата меди; выпускается в виде раствора (ампулы по 0,2 мл). После его нанесения на поверхность кожи она окрашивается в желтый цвет, после чего происходит мумификация обработанных тканей. Обработку должен осуществлять медицинский персонал. Препарат наносится на поверхность с помощью стеклянного капилляра или аппликатора, после чего препарат должен высохнуть. Одномоментно допускается обработка площади не более 4–5 см2. При необходимости обработку можно повторить через 4 нед. Нанесение препарата может сопровождаться сильным жжением и болью, в некоторых случаях может возникнуть гиперпигментация и образование рубцов.
Препараты интерферона вводят непосредственно в остроконечные кондиломы. Процедура болезненна и требует проведения повторной обработки.
Трихлоруксусная кислота в концентрации 80–90% наносится непосредственно на кондиломы. Остатки ее удаляют с помощью талька или бикарбоната натрия. При необходимости лечение повторяют с интервалом в 1 нед. Если после 6-кратной обработки остаются остроконечные кондиломы, то необходимо сменить метод лечения.
Литература
Л. П. Котрехова, кандидат медицинских наук, доцент
К. И. Разнатовский, доктор медицинских наук, профессор
СПбМАПО, Москва
Удаление кондилом лазером в Москве
Кондиломами называют новообразования, которые располагаются в интимной области – промежности, прямой кишке или на половых органах. Опасность данных образований состоит в том, что они могут привести к онкологии – прогрессировать до злокачественной опухоли.
Чтобы диагностировать новое образование, проводится осмотр. При помощи анализов и исследований можно определить злокачественность образования. Лечение кондиломы заключается в ее удалении и назначении медикаментов для предупреждения появления нароста снова. Удалить кондиломы лазером в Москве можно в Дельта Клиник. Чтобы записаться к гинекологу или урологу, свяжитесь с нами по телефону, указанному на сайте.
Методы удаления кондилом в «Дельта Клиник»
Кондиломы обычно располагаются в интимной области на гениталиях, но могут быть и анальными. Генитальные кондиломы располагаются у мужчин – на пенисе, у женщин – на шейке матки, в области вульвы. Анальные наросты появляются вокруг ануса и в начальном отделе прямой кишки. Образования являются остроконечными и выступают над уровнем кожи. При повреждении нароста он может воспалиться, появляются болезненные ощущения.
Опасные последствия кондилом:
· рак ротовой полости.
Причиной появления бородавок является вирус папилломы. Наиболее часто заражение происходит через половой контакт. Чтобы избежать последствий этого вируса и предупредить развитие онкологии, важно соблюдать меры профилактики. Можно сделать вакцину от ВПЧ, избегать беспорядочных половых контактов, использовать барьерные контрацептивы.
Выявить наличие остроконечной кондиломы, которую требуется удалить лазером, можно на врачебном осмотре. Чтобы записаться к урологу или гинекологу, проктологу или дерматологу, свяжитесь со специалистами многопрофильного медицинского центра Дельта Клиник.
Специалистами могут быть использованы различные методы устранения новых образований. Выбор подходящего способа зависит от расположения и масштаба нароста, состояния здоровья пациента. После удаления кондиломы лазером требуется пройти медикаментозную терапию, которая поможет избежать новых образований.
Методы удаления кондилом:
· При помощи радиоволнового ножа. Данный метод актуален, если требуется устранить новое образование на наружных половых органах, в области анального кольца. Перед операцией используется местная анестезия. Требуется восстановление до 2 недель.
· Путем замораживания. Удаление с использованием жидкого азота позволяет удалить кондиломы на больших и малых половых губах. Исключается появление рубцов после вмешательства. Восстановление может продолжаться около 2 недель.
· Прижигание кондилом лазером. Данная методика часто используется для устранения наростов в области влагалища и шейки матки. Операция проводится без большой кровопотери, без боли и дискомфорта. Применяется местная анестезия. Восстановление занимает в среднем около 7 суток.
· Электрокоагуляция. Предполагает устранение кондилом при помощи электрического тока.
· Хирургическое иссечение кондилом.
Устранение кондилом любым способом не гарантирует выздоровления, так как частицы вируса, вызвавшего наросты, остаются в тканях в латентном состоянии. В связи с этим после операции могут быть назначены медикаменты для повышения иммунитета. Если у пациента есть урогенитальные инфекции, назначается дополнительная терапия.
Чтобы избежать появления генитальных бородавок, рекомендуется вести половую жизнь только с проверенными партнерами. Защититься от папилломавируса можно путем вакцинации. После удаления бородавки нужно соблюдать все рекомендации врача в период реабилитации. Важно соблюдать правила гигиены, использовать специальные прокладки при выделении сукровицы, своевременно приходить на контрольный осмотр. Уточнить цену удаления кондилом лазером можно в Дельта Клиник.
Противопоказания к процедуре лазерного удаления генитальных бородавок
Удаление генитальных бородавок лазером имеет много преимуществ – данная процедура не приносит боли, выполняется за короткий промежуток времени. После заживления исключено образование шрамов и рубцов. Лазерный луч воздействует точно и не травмирует окружающие ткани. Не требуется продолжительной реабилитации.
При помощи процедуры можно избавиться от дискомфорта, вызванного новообразованием. Кондилома может стать злокачественной, ее удаление снижает риск онкологии. Травмирование нароста приводит к тому, что он становится болезненным, появляются воспаления.
Несмотря на эффективность лазерного удаления папиллом и кондилом, есть некоторые ограничения к выполнению процедуры. Установить возможность выполнения операции сможет врач путем проведения осмотра, оценив общее состояние здоровья пациента.
Нельзя проводить процедуру, если состояние пациента тяжелое, есть онкология или острые инфекционные заболевания. Ограничением может стать наличие аутоиммунных патологий, нарушения свертываемости крови, различные психические расстройства. Преимущество использования лазера состоит в том, что удаление наростов проводится быстро, минимальна вероятность появления побочных реакций.
Какие анализы и обследования входят в программу подготовки перед лазерным удалением кондилом?
Нередко такие образования возникают на местах, которые подвержены травмам и трению. Небольшие наросты могут никак себя не проявлять, но при разрастании кондиломы или после механического воздействия может появиться боль, ощущение инородного тела, дискомфорт при ходьбе.
Перед тем, как удалить новообразование, проводится тщательная диагностика. Специалисты Дельта Клиник проводят зрительный осмотр, рекомендуют сдать исследования в лаборатории, чтобы поставить правильный диагноз и выявить возможные сопутствующие патологии.
Какие анализы могут быть назначены:
· мазок со слизистой оболочки на ПЦР;
· выполнение исследования на наличие таких патологий, как сифилис, ВИЧ;
· проведение анализов на наличие заболеваний, которые передаются через половые контакты;
· оценка состояния иммунной системы;
· взятие мазка с поверхности образования.
Если у специалиста есть подозрение на наличие онкологии, которая спровоцирована ВПЧ, может быть назначена биопсия нароста. Чтобы детально осмотреть стенки влагалища, может быть назначена кольпоскопия с применением специального микроскопа. При подозрении на наличие кондилом в мочеиспускательном канале выполняется уретроцистоскопия.
Основные показания к удалению образования:
· увеличение нароста в размерах;
· появление множественных кондилом;
· частое механическое воздействие на выросты.
Удаление образований может быть показано при любом их расположении и размерах. Перед тем, как удалять новое образование, пациент сдает анализы, чтобы врач исключил онкологию, смог корректно составить план лечения. В большинстве случаев нужно обязательно сдавать анализы крови и тест на штамм ВПЧ, а также мазок на микрофлору.
Сложной подготовки к операции не требуется, в сутки, когда планируется осуществление вмешательства, желательно помыться и надеть чистое нижнее белье. После того, как операция осуществлена, ткани могут направить на исследование, чтобы определить их онкогенность. Уточнить стоимость удаления кондилом лазером можно в Дельта Клиник.
Как проходит реабилитационный период после удаления кондилом?
Спровоцировать возникновение кондиломы может инфекция вируса папилломы человека. Любой способ удаления нового образования не дает абсолютной гарантии того, что можно будет полностью избавиться от болезни. Удаление кондилом лазером или иным способом дает возможность устранить внешние проявления.
После устранения образований заживление обычно проходит быстро. Длительность реабилитации может быть различной в зависимости от способа удаления генитальной бородавки, ее размера, общего состояния здоровья пациента.
После воздействия азотом на обработанной области может остаться маленькая ранка. Она проходит за 7-14 суток. После радиоволнового воздействия не требуется продолжительное восстановление, достаточно соблюдать рекомендации врача и принимать назначенные медикаменты.
Реабилитация после удаления кондилом лазером занимает до 7 суток. Данная методика устранения новых образований отличается безболезненностью, отсутствием шрамов, соседние ткани не повреждаются.
После удаления генитальной бородавки рекомендуется принимать препараты, которые стимулируют защитные функции организма. Это позволит избежать появления повторных наростов. По рекомендации врача может потребоваться принимать иммуностимуляторы.
Нельзя допускать хронической усталости и стрессов, при авитаминозе требуется принимать витаминные комплексы. Может потребоваться применение местных препаратов против вирусов. Нельзя допускать переохлаждения организма после операции, попадания грязи на ранку. Необходимо соблюдать гигиену и проводить обработку антисептиками, если это необходимо. Некоторое время после вмешательства может чувствоваться легкий дискомфорт.
Чем опасны кондиломы? Как их удалить?
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/02/papillomy-300×200.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/02/papillomy.jpg» title=»Чем опасны кондиломы? Как их удалить?»>
Оксана Жосан, гинеколог-онколог. Редактор А. Герасимова
Новообразования или неоплазии на коже и слизистых оболочках человека возникают при вирусном заражении. Они бывают доброкачественными и онкогенными, приводящими к развитию рака. В любом случае кондиломы удаляют, параллельно проводится антивирусное лечение.
Что такое кондиломы, чем они опасны
Кондиломы и бородавки — внешнее проявление активной вирусной инфекции ВПЧ (вирус папилломы человека). Кондиломы образуются на слизистых, а бородавки — на коже. Папилломавирус прогрессирует в организме при ослаблении иммунитета.
Кондиломы выглядят как остроконечные наросты. Поражают в большей степени аногенитальную область, мочеиспускательный канал, внешние и внутренние половые органы (половой член, шейку матки и т.д.). Вирус передается при незащищенном половом акте и остается в месте проникновения навсегда.
ВПЧ может неограниченное время пребывать в латентном (скрытом) состоянии, поэтому определить, когда именно произошло заражение только по появлению кондилом нельзя. Они могут высыпать и через 2 недели после полового контакта и через 10 лет. Все это время носитель вируса остается заразным.
Кондиломатоз без труда диагностируется, поскольку появившиеся наросты легко узнаваемы по внешнему сосочковому или бородавчатому виду. Разрастаясь и сливаясь, такие образования вызывают дискомфортные ощущения. При травмировании кондиломы открывается кровотечение.
Некоторые разновидности ВПЧ отличаются высокой онкогенностью. Поэтому кондиломы и бородавки потенциально опасны. Появление кондилом на шейке матки у женщин увеличивает вероятность развития рака матки в 60 раз.
Фото кондилом
Почему нужно удалять кондиломы
Кондиломы, образованные в результате деятельности онкогенного папилломавируса нужно убирать безоговорочно. Но зачем же удалять остальные новообразования?
Важный фактор: кондиломы образуются из-за нарушения деления клеток, таким же образом развиваются все опухоли в организме. Это значит, что оставляя новообразование, вы оставляете очаг с патологическими клетками.
Как определить злокачественная ли кондилома
Степень злокачественности кондилом определяется гинекологом или урологом. Врач назначает анализы:
На основании полученных результатов специалист решает, как пациенту вылечиться и не допустить рецидивов в будущем.
Способы удаления кондилом
Внешние проявления ВПЧ удаляются посредством оперативного вмешательства. Пациенток лечит врач-гинеколог, мужчин — уролог. Распространенные методы лечения кондилом:
Недопустим отрыв корочек, они должны отваливаться самостоятельно.