с какой мазью можно избавиться пузыри водяные на лице
Пузырчатка
Что такое пузырчатка? Симптомы, причины и лечение
Пузырчатка — хроническое аутоиммунное заболевание, характеризующееся возникновением особого вида пузырей на поверхности ранее здоровой кожи и слизистой оболочки. Среди видов пузырчатки можно выделить: вульгарный, вегетирующий, эритематозный и листовидный.
Пузырчатку можно диагностировать в случае выявления акантолитических клеток, которые выявляют во взятом мазке или в составе пузырей в самом эпидермисе (при гистологическом исследовании). Для лечения пузырчатки первым делом применяют глюкокортикостероиды (назначают целый курс приема). Последнее всегда хорошо сочетается с экстракорпоральной гемокоррекцией (плазмофорез, криоафероз, гемосорбция).
Что это такое?
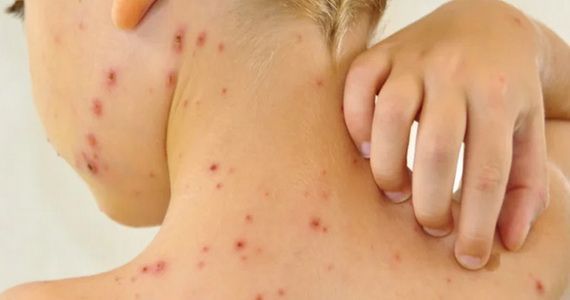
Пузырчатка – тяжёлая болезнь, поражающая кожный покров человека. В результате её прогрессирования на коже и слизистых оболочках формируются патологические пузыри, внутри наполненные экссудатом. Этот процесс начинается из-за расслоения эпителия. Патологические очаги могут сливаться и имеют тенденцию к стремительному росту.
Причины возникновения
Причины развития пузырчатки еще окончательно не изучены. Одной из основных причин возникновения пузырчатки является нарушение аутоиммунных процессов, тем самым для иммунной системы клетки становятся антителами.
Нарушение структуры клеток подпадает под воздействие внешних факторов, а также агрессивных условий окружающей среды. В итоге связь между клетками нарушается, что приводит к образованию пузырей. Процент заболеваемости у людей с наследственной предрасположенностью гораздо выше.
Механизм образования пузырей
Человеческую кожу образно можно описать как водно-пружинный «матрац», покрытый своеобразной «стенкой». В образовании пузырей «матрац» не участвует – страдает только верхний слой, эпидермис.
Состоит эпидермальный пласт из 10-20 клеточных слоев, выглядящих под микроскопом как кирпичики. «Кирпичики» второго слоя эпидермиса связаны друг с другом своеобразными «мостиками». Сверху на «стенке» находятся пластами клетки, уже не совсем похожие на клетки, напоминающие нанесенный крем. Это – чешуйки, корнеоциты, необходимые для защиты от механических, химических и физических повреждений.
Если под воздействием внутренних или внешних причин формируются антитела, от которых разрушаются «мостики»-десмосомы между клетками базального слоя (это называется акантолизом и видно под микроскопом), это – истинная пузырчатка. Если тканевая жидкость проникает между базальным и верхними слоями эпидермиса, не разрушая «мостики», это – пемфигоид. Без деструкции десмосом протекает и вирусная пузырчатка.
Классификация
Разновидности неакантолитической пузырчатки:
Классификация истинной пузырчатки:
[spoiler title=’Смотреть фото’ style=’default’ collapse_link=’true’]
Симптомы
Учитывая, что специалисты выделили несколько различных типов данной патологии, то и симптомы у каждого из них будут весьма специфическими. Безусловно, существует и ряд общих тенденций и признаков, присущих всем типам заболевания. Сюда можно отнести, например, волнообразное течение патологического процесса.
Периоды обострения чередуются с переходом пузырчатки в более спокойную стадию, когда основные симптомы затихают или же совсем исчезают. Немаловажным фактором для пациента станет и то, что при отсутствии своевременной диагностики и назначения эффективного курса лечения, велик риск развития тяжелых состояний, отягощенных сопутствующими заболеваниями.
Специалисты утверждают, что при данном заболевании может отмечаться как чистая форма патологического процесса, так и смешанные, плавно переходящие одна в другую. Следовательно, симптомы и признаки пузырчатки у конкретного человека могут варьировать и свидетельствовать о наличии нескольких типов болезни.
Как выглядит пузырчатка: фото
На фото ниже показано, как проявляется заболевание у человека.
[spoiler title=’Нажмите для просмотра’ style=’default’ collapse_link=’true’]
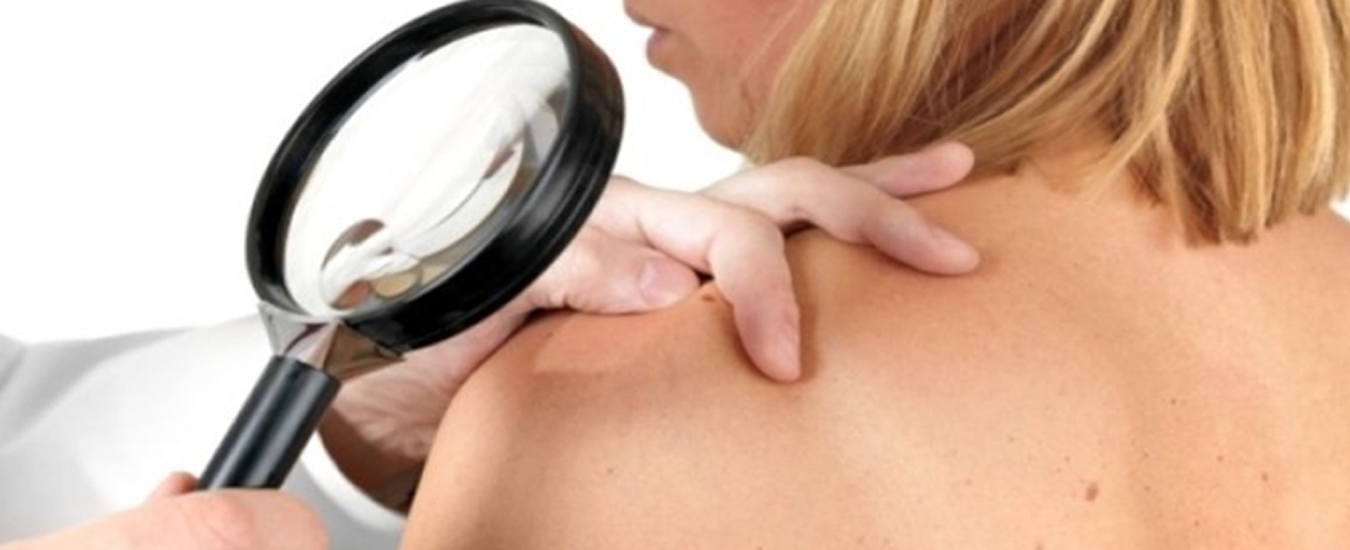
Диагностика
Специалисты говорят о том, что поставить верный диагноз можно на основании комплексного обследования пациента, включающего в себя несколько важных этапов:
Только совокупность всех результатов позволяет поставить точный диагноз и назначить эффективный курс лечения, приводящий к выздоровлению пациента.
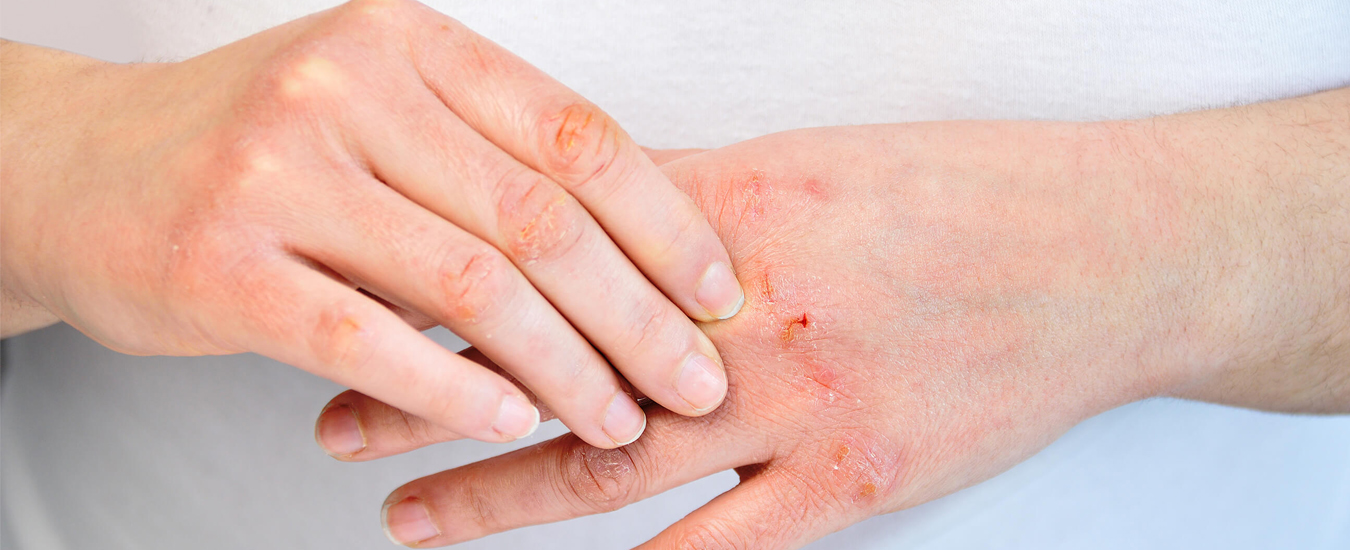
Лечение вирусной пузырчатки
Лечение вирусной пузырчатки предполагает назначение следующих системных препаратов:
Для наружной обработки поражённых участков кожи могут назначить:
Так как обычно детей с таким диагнозом лечат в стационарных условиях, для усиления терапевтического курса могут проводиться лечебные процедуры, направленные на очистку крови от антител:
Только врач может сказать, чем лечить вирусную пузырчатку, потому что в каждом отдельном случае она может приобретать какие-то особые черты. Что касается других форм пемфигуса, то терапевтический курс для них тоже определяется индивидуально.
Как лечить другие формы пузырчатки?
Процесс лечения пузырчатки довольно сложен. Поэтому самолечение данного вида заболевания ни в коем случае недопустимо. Болезнь быстро прогрессирует, поражая большие участки кожи, что приводит к нарушениям работы внутренних органов.
Лечение пузырчатки в обязательном порядке проводится в дерматологическом стационаре. В первую очередь назначаются кортикостероидные препараты, цитостатики и другие лекарства, предназначенные для облегчения течения болезни и продолжительности жизни больных.
Препараты нужно сначала принимать в больших дозах. При этом обращать внимание на уровень сахара в крови и моче, следить за артериальным давлением и соблюдать правила личной гигиены. При частой смене постельного, нательного белья предотвращается проявление вторичной инфекции.
[spoiler title=’Смотреть фото’ style=’default’ collapse_link=’true’]
Препараты для лечения пузырчатки
Больному показан прием глюкокортикоидов в высоких дозах. Для этого могут применяться следующие препараты:
При начале регрессирования симптомов дозы этих препаратов постепенно снижают до минимально эффективных. Больным с патологиями органов желудочно-кишечного тракта назначают пролонгированные глюкокортикоиды:
Лечение гормональными средствами может вызывать ряд осложнений, но они не являются причиной для отмены кортикостероидов. Это объясняется тем, то отказ от их приема может приводить к рецидивам и прогрессированию пузырчатки.
Возможные осложнения при лечении:
При резком ухудшении состояния больного на фоне приема кортикостероидов могут рекомендоваться следующие мероприятия:
Параллельно с глюкокортикоидами для увеличения эффективности терапии и возможности снижения доз гормональных средств назначаются цитостатики и иммуносупрессоры.
Для этого могут применяться такие лекарственные средства:
Для профилактики нарушений электролитного баланса больному рекомендуется прием препаратов кальция и калия. А при вторичном инфицировании эрозий – антибиотики или противогрибковые средства.
Окончательная цель медикаментозной терапии направлена на исчезновение высыпаний.
Профилактические меры
Специфических мер, позволяющих предупредить развитие патологии, не существует. Чем выше уровень иммунной защиты, тем меньше шансов для возникновения дерматологических заболеваний.
Меры профилактики пузырчатки новорождённых:
При обнаружении любых высыпаний на коже, образовании гнойничков и волдырей немедленно обращайтесь к дерматологу.
Прогноз
Прогноз при акантолитической пузырчатке условно неблагоприятный. С одной стороны в случае отсутствия эффективного лечения высока вероятность развития осложнений и смертельного исхода.
С другой стороны больные пузырчаткой вынуждены принимать глюкортикостероиды длительно, а иногда и пожизненно, что чревато развитием побочных эффектов. Но поспешный отказ от препаратов приводит к незамедлительному рецидиву болезни. Глюкортикостероиды не устраняют причину болезни, но угнетают патологический процесс и не допускают его прогрессирования.
Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.
Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
Поверхностные бактериальные инфекции кожи
Фолликулит
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль головного мозга сколько с ней живут без операции» rel=»dofollow»>опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
Крапивница — первые симптомы, причины появления
Крапивница — заболевание, характеризующееся высыпаниями в виде узлов и пузырей на коже, которые похожи на ожог крапивы. Могут происходить беспорядочно, постепенно высыпаясь и исчезая на разных участках тела. Бывает острой либо хронической формы, может возникать как аллергическая реакция. Чаще всего крапивница — это аллергическая реакция либо в редких случаях симптом заражения организма глистами.
Формы крапивницы
Острая форма. Проявляется резко, симптомы беспокоят 1-2 недели. В области сыпи появляется зуд, поверхность кожи горячая. Если крапивница появилась из-за аллергической реакции, то при избавлении от воздействующего аллергена симптомы быстро исчезают.
Хроническая форма. Сыпь распространяется медленнее, но держится дольше — больше 2 недель или месяц. Теряется аппетит, появляется головная боль, слабость, тошнота, а иногда происходят невротические расстройства. Особенно у детей, которые расчёсывают папулы, и в результате может развиться дерматит из-за попаданий бактерий на расчёсанные раны. На хроническое течение влияют внешние факторы (солнце, холод и т.д.).
Виды крапивницы
Симптомы крапивницы
При аллергической крапивнице возникают симптомы простуды: насморк, слезоточивость глаз и высокая температура. При осложнённой форме возникает отек Квинке, который может появиться на слизистой оболочке, губах, щёках, веках или в носоглотке.
Причина появления крапивницы
Крапивница может появиться не только по одной конкретной причине. В разном возрасте она может проявляться по разным причинам. Наиболее распространёнными являются:
У большинства случаев крапивницы неизвестная причина возникновения. Велика вероятность, что она может и резко пропасть. Но рассчитывать в полной мере на это не стоит.
Лечение крапивницы
Не рекомендуется заниматься самолечением. При первых симптомах следует обратиться к дерматологу. Специалист может точно сказать, что делать. Но общие рекомендации не помешают, и, возможно, даже помогут избавиться от крапивницы. Особенно, если говорить об остром симптоме.
Препараты для лечения крапивницы
При самостоятельном лечении (что крайне запрещается), необходимо учесть противопоказания и побочные эффекты от препаратов.
Крапивница у взрослых: ее причины, симптомы и лечение.
Крапивница – это кожный симптом аллергии или другой патологии, связанной с выбросом гистамина. Свое название получила из-за покраснения и волдырей, очень похожих на ожог крапивы. Можно также встретить названия «крапивная лихорадка» или «уртикария».
Это состояние требует тщательного обследования и лечения, так как чревато осложнениями: отеком Квинке и анафилактическим шоком.
Симптомы и проявления крапивницы
При контакте с аллергеном тучные клетки активизируются и высвобождают гистамин – вещество, вызывающее отек кожи и слизистых, что приводит к образованию волдырей.
Эти высыпания похожи на пузыри или узелки, на ощупь плотные, имеют четкие очертания, возвышаются над здоровой кожей и бледнеют при надавливании. Диаметр от одного миллиметра до нескольких сантиметров, крупные волдыри могут сливаться друг с другом, образуя большое пятно неправильной формы. Цвет варьируется от белого до ярко-красного. Исчезают, не оставляя пятен и рубцов. Обязательно сопровождаются зудом – от умеренного до мучительного.
Для волдырей характерна летучесть, то есть они быстро возникают и так же быстро проходят, но могут вернуться через несколько часов. В некоторых случаях эпизоды высыпаний повторяются многократно.
Локализация крапивницы различна – на лице, шее, руках, спине и животе. При генерализованной форме высыпаниями покрыта большая часть тела.
Клинические формы
По характеру течения заболевания выделяют острую и хроническую формы. Острая длится от нескольких часов до 1,5 месяцев. В течение этого времени симптомы могут угасать, но полностью не проходят.
Для хронической формы характерно цикличное чередование светлых промежутков (ремиссии) с периодами обострения. Иногда и вовсе не наблюдается выраженной ремиссии.
По этиологии возникновения выделяют формы:
Факторы риска
Спровоцировать эпизод крапивницы или развитие хронической формы может один из факторов, либо их сочетание:
Осложнения крапивницы
Отек Квинке или ангионевротический отек
Неотложное состояние, по своему механизму развития схожее с крапивницей, характеризующееся отеком глубоких слоев кожи, слизистых и подкожной клетчатки.
Иногда крапивница переходит в отек Квинке, либо они развиваются одновременно друг с другом. Опасность заключается в возможном развитии отека гортани, затруднении дыхания и удушении.
Миокардит и гломерулонефрит
Редкие, но грозные осложнения крапивницы. Их развитие связано с нарушением проницаемости сосудистой стенки, что чревато нарушением ритма сердца и фильтрационной функции почек.
Анафилактический шок
При прогрессировании аллергии есть вероятность развития анафилактического шока при контакте с аллергеном. Это опасное для жизни состояние, сопровождающееся угнетением всех жизненно-важных функций организма. Требует незамедлительной медицинской помощи. Риск летального исхода очень высок.
Гнойное поражение кожи
Из-за мучительного зуда больные крапивницей часто сильно расчесывают пораженные участки. При снижении иммунитета, либо при нарушении гигиены есть опасность попадания бактериальной флоры. Это приводит к появлению гнойничков и фурункулов.
Нужно ли обращаться к врачу
Несмотря на то, что крапивница чаще всего проходит быстро и без последствий, выявить ее причины необходимо. Как минимум для того, чтобы избежать серьезных осложнений. Как максимум, чтобы предупредить ее появление в дальнейшем и обезопаситься от дискомфорта.
АО «Медицина» (клиника академика Ройтберга) расположена в центре Москвы по адресу 2-й Тверской-Ямской переулок 10 в пешей доступности от метро Маяковская, Белорусская, Тверская, Чеховская, Новослободская.
Записаться на прием к нашим специалистам вы можете на сайте или по телефону +7 (495) 775-73-60.
Диагностика и обследования при крапивнице
Ведущую роль в постановке диагноза играет выявление провоцирующего фактора, особенно если не удается установить взаимосвязь крапивницы с чем-либо. В таких случаях приходят на помощь диагностические пробы:
Некоторые из этих проб проводятся в день обращения, для других может потребоваться подготовка. При постановке проб на аллергены необходимо исключить прием антигистаминных препаратов на две недели – для корректного результата.
Для полноты клинической картины проводят исследование крови и мочи, флюорографию, ЭКГ и другие обследования по показаниям.
АО «Медицина» (клиника академика Ройтберга) имеет современное отделение аллергологии и иммунологии, укомплектованное квалифицированными специалистами. За каждым пациентом закрепляется лечащий врач, который курирует процесс обследования и лечения. При наличии у пациента сопутствующих заболеваний, например, бронхиальной астмы или сердечной патологии, к лечению привлекаются профильные специалисты.
Лечение разных форм крапивницы
Медикаментозное лечение назначается и корректируется только врачом, самолечение недопустимо. Дозировки препаратов зависят от массы тела пациента, его возраста и тяжести течения заболевания.
При аллергической этиологии необходим прием антигистаминных средств. При холодовой и холинергической формах применяют блокаторы гистаминовых рецепторов. При тяжелых аутоиммунных формах и неэффективности обычной терапии к лечению добавляют гормональные препараты (глюкокортикостероиды).
При подборе лекарственной терапии необходимо учесть наличие сопутствующих заболеваний и противопоказаний, а также возможные побочные реакции.
Участие пациента в лечении
Помимо приема назначенных препаратов, пациенту необходимо соблюдать здоровый образ жизни и отслеживать реакцию организма на аллергены и провоцирующие факторы.
При пищевой аллергической крапивнице стоит придерживаться гипоаллергенной диеты – исключить все, на что ранее наблюдалась реакция, и с осторожностью употреблять продукты, содержащие гистаминолибераторы. В эту группу входят коровье молоко, яйца, многие виды рыбы, икра и морепродукты, специи и пряности, маринады, алкоголь, а также все продукты, содержащие красители, ароматизаторы и консерванты.
Следует внимательно относиться к гигиене кожи, чтобы избежать гнойничковых заболеваний. Рекомендуется принимать теплый, но не горячий душ с жидким гипоаллергенным мылом и аккуратно использовать мягкую мочалку, чтобы не травмировать раздраженную кожу.
Снять кожный зуд при крапивнице помогут мази с гормонами.
Как попасть на прием к врачу
Записаться на удобное время к специалистам нашей клиники вы можете, заполнив форму на сайте, либо позвонив по круглосуточному телефону +7 (495) 775-73-60.
Наш адрес: Москва, 2-й Тверской-Ямской переулок, дом 10.
Удобнее всего добираться от станции метро Маяковская – всего 5 минут пешком. Также в пешей доступности находятся станции: Белорусская, Тверская, Чеховская и Новослободская.
Мы будем рады помочь вам и вашим близким сохранить здоровье!
Холодовая крапивница: особенности диагностики и лечения
Холодовая крапивница (ХК) — одна из форм физической крапивницы, которая характеризуется быстрым появлением волдырей и/или отека Квинке в результате воздействия холода (точнее, внезапного падения температуры, например, после контакта с холодной водой, дожд
Холодовая крапивница (ХК) — одна из форм физической крапивницы, которая характеризуется быстрым появлением волдырей и/или отека Квинке в результате воздействия холода (точнее, внезапного падения температуры, например, после контакта с холодной водой, дождем, снегом, приема холодных напитков/продуктов и т. п.) у чувствительных лиц.
С момента описания ХК, сделанного впервые в 1864 г. Bourdon, до сих пор нет точных объяснений этому феномену.
В 2009 г. совместная экспертная группа европейских аллергологов-иммунологов и дерматологов опубликовала руководство, в котором даны определение физической и холинергической крапивниц, а также рекомендации по проведению провокационных проб для подтверждения этих диагнозов (таблица) [1]. Ученые отдельно выделили холинергическую форму крапивницы в связи с тем, что при ней симптомы появляются вследствие повышения температуры тела, а не из-за воздействия на кожу экзогенных физических факторов, как это имеет место в целом при физической крапивнице.
В этом документе отсутствует другая классификация ХК, которая встречается в научной литературе. Так, ученые выделяют два основных типа ХК: 1) приобретенную — первичную (синоним — холодовая контактная крапивница) и вторичную; 2) наследственную (семейную) ХК [2–4]. Кроме того, описано 9 различных подтипов приобретенной ХК: в виде немедленной и замедленной реакций; локализованной холодовой крапивницы, а также генерализованных (системных) проявлений и т. п.
ХК классифицируют также в зависимости от ответа на холодовую пробу (техника ее проведения: приложить кубик льда к предплечью на 4 мин, оценить эффект через 10 мин по появлению реакции кожи в виде волдыря или отека): если проба положительная, то это первичная или вторичная ХК в зависимости от этиологии; если проба атипичная (замедленная или реакция возникла в другом месте) или отрицательная при наличии у больного клинических симптомов — это атипичная приобретенная крапивница.
Чаще всего у больных встречается первичная или идиопатическая приобретенная ХК; наследственную форму ХК диагностируют уже у детей в раннем возрасте (встречается крайне редко). Приобретенной ХК страдают в основном женщины в возрасте старше 25–30 лет, хотя, по данным нескольких исследований, симптомы болезни могут появиться у детей и подростков, иногда в сочетании с другими видами крапивницы (например, с уртикарным дермографизмом).
Наследственная ХК (или семейный холодовой аутовоспалительный синдром) является одним из вариантов так называемого криопиринассоциированного периодического синдрома (Cryopyrin Assotiated Periodic Syndromes — CAPS), к которому относят также синдром Майкла–Уэлса и хронический младенческий нервно-кожно-артикулярный синдром/младенческое мультисистемное воспалительное заболевание (Chronic Infantile Onset Neurologic Cutneous Articular/Neonatal Onset Multisystem Inflammatory Disease — CINCA/NOMID) [5–7]. В 2009 г. американские ученые описали новое наследственное заболевание — семейную атипичную ХК [8].
Этиопатогенез ХК не до конца ясен. У большинства больных болезнь является идиопатической. В литературе есть сообщения о возможной связи возникновения ХК с инфекциями (сифилис, инфекционный мононуклеоз), злокачественными новообразованиями, аутоиммунными болезнями, системным васкулитом, приемом лекарств и т. п. В 2004 г. испанские педиатры описали клинический случай тяжелой персистирующей ХК, возникшей у ребенка через несколько месяцев после перенесенного инфекционного мононуклеоза [2].
Приобретенную ХК связывают также с первичной или вторичной криоглобулинемией, которую обнаруживают у больных с лимфопролиферативными болезнями, гепатитом С. Вторичная ХК может встречаться при сывороточной болезни, гемофилии; описаны случаи возникновения ХК после приема некоторых лекарственных препаратов (столбнячная сыворотка, оральные контрацептивы, гризеофульвин, и др.), а также укуса перепончатокрылых насекомых. В 2008 г. в журнале Allergy Ducommun и соавт. описали так называемую локальную ХК, которая возникла у пациента, проходившего курс аллерген-специфической иммунотерапии пыльцевыми аллергенами (препарат Фосталь): на второй год терапии аллерговакциной в месте ее инъекции после воздействия холода (холодный душ, холодный воздух) у больного появлялись зуд и гиперемия кожи [9]. Холодовая проба со льдом была резко положительной на той руке, где вводили вакцину, слабо положительной — на противоположной и отрицательной — на предплечье и нижних конечностях. Пациенту курс аллерген-специфической иммунотерапии (АСИТ) был продолжен на фоне антигистаминного препарата. Есть описания случаев возникновения локальной ХК после постановки кожных проб [9].
В патофизиологии крапивницы вообще и ХК в частности, гистамину и тучным клеткам (как наиболее важным эффекторным клеткам, продуцирующим его) придают главное значение. Повышение уровня гистамина в крови и биоптате кожи у больных ХК было показано во многих исследованиях. Однако концентрация гистамина в крови различных пациентов ХК сильно варьирует: есть наблюдения, свидетельствующие о слабом клиническом эффекте антигистаминных препаратов при низком уровне гистамина [10]. Возможно, тучные клетки активируются нейропептидами. Низкий уровень лейкотриена С4, выявляемый у большинства больных ХК, по мнению Nuutinen Р. и соавт., объясняет неэффективность модификатора лейкотриеновых рецепторов — монтелукаста — в их лечении [10].
Есть единичные публикации, касающиеся роли других посредников (в частности, PGD2, лейкотриена Е4, хемотаксических факторов, фактора активации тромбоцитов, TNF-альфа, IL-3 и т. п.) в возникновении ХК.
Патогенез семейного холодового аутовоспалительного синдрома связывают с изменениями белка криопирина (из-за мутации гена CIAS1), который активирует каспазу 1, что приводит к высвобождению IL-1 и секреции воспалительных цитокинов IL-6, TNF-альфа и т. п. [5–7]. Высокая терапевтическая эффективность антагониста рецептора IL-1 — препарата Анакинра в предотвращении холодиндуцированных симптомов (что документировано клиническими и иммуногистохимическими данными) подтверждает тот факт, что IL-1 играет центральную роль при этом аутовоспалительном синдроме [6, 7].
Частота выявляемой атопии у больных ХК не отличается от показателей в общей популяции; нет также различий среди атопиков по тяжести или длительности клинических симптомов ХК.
Итак, ХК — гетерогенный синдром. Рассмотрим ее клинические проявления.
Клиника
У пациентов ХК уже через несколько минут после контакта с холодной водой/ледяным воздухом появляются жжение, зуд, эритема, волдырь и/или отек кожи. Как правило, эти симптомы появляются в основном на лице, руках; часто достигают максимума во время отогревания охлажденных участков тела и исчезают в течение 30–60 минут. Иногда ХК может сопровождаться постоянными уртикарными высыпаниями, которые появляются обычно через несколько минут после воздействия холода, но сохраняются в течение недели и дольше. Еще один вариант ХК — возникновение уртикарных высыпаний в другом месте — вокруг охлажденного участка кожи, а не там, где кожа подверглась воздействию холода, — так называемая рефлекторная ХК [2–4]. У некоторых больных после приема холодной пищи или напитков могут возникнуть отеки губ, языка и глотки.
У больных выявляют также нарушения сердечно-сосудистой и респираторной систем; могут иметь место гастроинтестинальные симптомы (абдоминальная боль, диарея).
Чем выраженнее клинические симптомы, тем тяжелее протекает ХК. Несомненно, тяжесть клинических проявлений ХК зависит от площади охлаждения и охлаждающего фактора. Так, у очень чувствительных к холоду лиц охлаждение значительной поверхности тела может вызвать анафилактоидную реакцию: синкопе, тошноту, рвоту, головокружение, одышку, тахикардию, снижение артериального давления и т. п. Описаны случаи летальных исходов, вызванных воздействием холода (например, после погружения такого больного в воду и т. п.).
При локальной ХК волдырь и/или ангиоотек затрагивают только ограниченную поверхность кожи после воздействия холода.
Холодовая эритема сопровождается болью и эритемой участка кожи, подвергшейся охлаждению, без развития типичных волдырей и зуда; проба со льдом при этом дает положительный результат.
Семейная ХК передается по аутосомно-доминантному типу. Как описывают в своей статье Федоров Е. С. и соавт., все три аутовоспалительных синдрома из группы CAPS (семейный холодовой аутовоспалительный синдром, синдром Майкла–Уэлса и хронический младенческий нервно-кожно-артикулярный синдром/младенческое мультисистемное воспалительное заболевание — CINCA/NOMID) характеризуются ранним началом (как правило, на первом году жизни), рецидивирующими эпизодами лихорадки, сыпью по типу крапивницы, широким спектром поражения суставов от артралгий до рецидивирующего и персистирующего артрита при тяжелых вариантах, а также (для синдрома Майкла–Уэлса и CINCA/NOMID) поражением центральной и периферической нервной системы [5].
Так, синдром Майкла–Уэлса — генерализованная воспалительная реакция на холодный воздух/сырую, влажную погоду — характеризуется появлением зудящих высыпаний диаметром 0,2–3 см, которые сохраняются 5–24 ч; полиатртрита (суставной синдром может быть представлен от коротких случаев артралгий до рецидивов артрита крупных суставов); конъюнктивита; повышением температуры (не всегда), лейкоцитов и уровня С-реактивного белка в крови; позже у таких больных может развиться амилоидоз почек [5, 7]. В крови нет криоглобулинов и холодовых агглютининов; у некоторых таких пациентов провокационная проба со льдом/холодной водой может быть отрицательная, тогда как после воздействия холодного воздуха у них появляются высыпания и зуд кожи. Гистологически обнаруживают вазодилятацию, инфильтрацию ткани нейтрофилами, моноцитами и макрофагами (как и при других типах крапивниц). Кроме того, синдром Майкла–Уэлса характеризуется прогрессированием нейросенсорной тугоухости у больных. Возможно, некоторые пациенты с амилоидозм почек и нейросенсорной тугоухостью имеют неточные диагнозы в связи с латентным течением аутовоспалительного синдрома. Также атаки при синдроме Майкла–Уэлса могут провоцироваться, наоборот, воздействием высоких температур, стрессом, интенсивной физической нагрузкой. Обычно болезнь начинается в детском возрасте, но описаны случаи и у взрослых [5].
Семейный холодовой аутовоспалительный синдром/семейную ХК практически всегда диагностируют у детей в возрасте первых 6 месяцев жизни по таким кардинальным признакам, как повышение температуры, крапивница, артралгии, которые возникают через 1–2 ч после воздействия холода, достигают пика через 6–8 ч и исчезают спустя 24 ч. Кроме того, атаки могут сопровождаться конъюнктивитом, потливостью, сонливостью, головной болью, мучительной жаждой и тошнотой [6, 7]. Важно заметить, что даже легкое воздействие холода (проветривание комнаты) может спровоцировать приступ. Обострения болезни чаще встречаются в холодное время года.
Случаи холодового аутовоспалительного синдрома/семейной ХК, как правило, имеют место в анамнезе у ближайших родственников. Дифференциальный диагноз проводят с идиопатической ХК, для которой не характерно повышение СОЭ и С-реактивного белка.
Новый вариант атипичной семейной ХК, который отличается от приобретенной ХК и семейного холодового аутовоспалительного синдрома, был описан недавно Gandhi C. и соавт. у членов нескольких семей: у таких больных с раннего детства отмечались зуд, эритема и уртикарные высыпания на коже после воздействия холода; в некоторых случаях в анамнезе также присутствовали ангиоотек, судороги, обморок [8]. Симптомы болезни провоцировали такие триггеры, как холодный атмосферный воздух (100% случаев), водные процедуры (92%), прием холодной пищи или напитков. В образцах биоптатов кожи была выявлена инфильтрация тучными клетками, которые после провокации холодом быстро дегранулировались. Этот новый синдром — так называемая семейная атипичная ХК — отличается от приобретенной ХК и семейного холодового аутовоспалительного синдрома отсутствием лихорадки, озноба и других системных симптомов, а также вовлечения суставов. Требуют дальнейшей оценки патогенетические и генетические особенности этой нозологии.
Описаны случаи анафилаксии, индуцированной физической нагрузкой, на холоде (игра в футбол или езда на велосипеде в зимнее время). В таких случаях у больных необходимо исключить холинергическую крапивницу, вызванную воздействием холодовых факторов (при этом физические упражнения в теплом помещении не вызывают рецидива крапивницы, а холодовая проба отрицательная).
Диагностика
Клинический диагноз ХК следует подтвердить проведением провокационной пробы со льдом. Для этого лед помещают в тонкий полиэтиленовый мешок, чтобы предотвратить прямой контакт кожи с водой и избежать путаницы с аквагенной крапивницей в случае положительной пробы. Кубик льда прикладывают к предплечью и наблюдают за реакцией (время оценки реакции — через 10 мин) (рис. 1). У больных с очень высокой чувствительностью к холоду реакция может возникнуть уже через 30 с, у других при положительном анамнезе болезни она может быть более замедленной (например, отмечаться через 20 мин). Проба считается положительной, если на месте аппликации льда у больного появляется пальпируемый и хорошо видимый волдырь, эритема, которые в большинстве случаев сопровождаются жжением и зудом кожи.
Использование других провокационных тестов (пребывание в холодной комнате (4 °C) без одежды в течение 10–20 мин; модифицированный холодовой тест с погружением предплечья в холодную воду (4 °С) на 10 мин и т. п.) в настоящее время эксперты не рекомендуют из-за высокой вероятности развития у таких больных системных проявлений ХК [1]. Вместо них экспертная группа предложила двухэтапный подход в проведении провокационного холодового теста: если у пациента холодовая проба со льдом положительная, пациенту определяют пороговую температуру, при которой у него возникает кожная реакция. С этой целью ученые рекомендуют использовать так называемый TempTest — это устройство в настоящее время одобрено для исследовательских целей и проходит утверждение в качестве медицинского прибора для диагностики крапивниц в клиниках. Прибор позволяет проверить реакцию кожи на воздействие 32 различных температур одновременно (между 4–35 ± 0,1 °С), что поможет больному в получении важной информации о пороговом показателе температуры, представляющем риск развития болезни (рис. 2) [1, 11]. При этом время, необходимое для индукции положительной реакции, представляет прогностическую значимость: есть обратно пропорциональная связь между временем, необходимым для реагирования на холод определенной температуры, и тяжестью симптомов болезни. Некоторые исследования показывают, что тяжелые системные реакции чаще встречаются у пациентов, если у них положительная холодовая проба возникала через три минуты после прикладывания кусочка льда.
Также больным ХК назначают общий анализ крови, биохимию крови (исследуют функции печени, почек, белковую фракцию), определяют ревматоидный фактор, уровни сывороточных иммуноглобулинов, C3, C4, фибриногена, криопреципитинов, холодовых агглютининов, а также антитела к вирусам Эпштейна–Барр, гепатита С, В, хламидиям и т. п.
Лечение
Больным ХК прежде всего рекомендуют не переохлаждаться, умываться теплой водой, носить теплую одежду (из хлопка или льна) и головной убор, не употреблять холодную пищу и питье [4]. Таким пациентам запрещено купаться в море, заниматься физической нагрузкой на холоде. Перед выходом из дома больные ХК должны наносить на открытые части тела (лицо, руки, губы) специальные средства, защищающие кожу от воздействия холода (детям с первых дней жизни и взрослым — Колд-крем и Барьедерм («Урьяж»); только детям в возрасте до 14 лет — Колд-крем («Мустела») и т. п.).
Так, Барьедерм содержит смягчающие и защитные вещества, которые позволяют противостоять агрессии, независимо от типа: климатической (ветер, мороз), химической (детергенты) и т. п. Два полимера — пирролидон и фосфорилхолин — оказывают действие на двух уровнях рогового слоя: на поверхности и на глубине до 10 µm. Кроме того, входящая в состав Барьедерма термальная вода Урьяж обладает такими свойствами, как увлажняющее (аналогия с минеральными солями гидролипидной пленки); успокаивающее: богатство кальцием (подавляет освобождение гистамина); фильмогенное и заживляющее (Si, Cu, Zn). Барьедерм наносят на кожу за 5–10 мин до выхода из дома или контакта с водой: равномерно, не массировать, не добиваться полного впитывания (обновлять частоту нанесения в зависимости от обстоятельств). Барьедерм для губ — предназначен для защиты губ от агрессивных факторов окружающей среды. Оригинальное действие препарата проявляется в обеспечении поверхностной изоляции, восстановлении слизистой оболочки губ и длительным успокаивающим эффектом.
Клиническая эффективность антигистаминных препаратов при ХК очень вариабельна, хотя они занимают основное место в ее лечении. Несомненно, больным следует назначать антигистаминные препараты второго поколения (дезлоратадин, цетиризин, фексофенадин, левоцетиризин) в течение 3–4 недель. Недавно ученые из Германии предложили лечить больных приобретенной ХК дезлоратадином в дозе 20 мг (при отсутствии терапевтического ответа на 5 мг) [3]. Описаны случаи успешного эффекта от приема кетотифена, сочетания Н1- и Н2-блокаторов, доксепина и т. п. Эффективность антагонистов лейкотриенов может также варьировать у различных больных ХК. Однако сочетанный прием монтелукаста и цетиризина в исследовании Nuutinen Р. et al. не сопровождался дополнительным эффектом в торможении размера волдыря у больных ХК [10]. Описаны случаи успешной терапии больных ХК с помощью анти-IgE препарата — омализумаба (Ксолар) [12]. Лечение антивирусным препаратом интерферон-бета больного с ХК и гепатитом С привело к полному исчезновению клинических симптомов холодовой аллергии и криоглобулинов [13].
Случаи внезапных жизнеугрожающих эпизодов анафилактоидных реакций на холод требуют безотлагательного введения больному адреналина (несомненно, идеальным является в таких случаях аутоинъектор адреналина, который, к сожалению, до сих пор не зарегистрирован в России).
Лечение больных с семейной ХК также включает меры по предупреждению воздействия холода и назначение нестероидных противовоспалительных препаратов во время атак, использование высокодозовой терапии глюкортикоидами. Однако такая терапия не меняет течение и прогноз аутовоспалительного синдрома. Лишь с появлением биологического препарата Анакинра (его вводят ежедневно подкожно в дозе 1 мг/кг) связывают высокий терапевтический эффект при аутовоспалительном синдроме [5, 7].
Заключение
Есть сообщения о том, что ХК со временем, возможно, исчезнет у большинства больных. Вместе с тем в литературе мало научных исследований, касающихся этиопатогенеза вторичной холодовой аллергии, в частности, ассоциированной с инфекциями. Требует детального изучения также терапевтический подход к этой проблеме. В доступной российской печати мы не встретили описаний случаев семейной холодовой крапивницы — в чем здесь проблема: в отсутствии, к счастью, этой тяжелой патологии у наших больных или в нашем недостаточном знании о ХК.
Литература
Д. Ш. Мачарадзе, доктор медицинских наук, профессор